
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Malformasi arteriovenosa
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
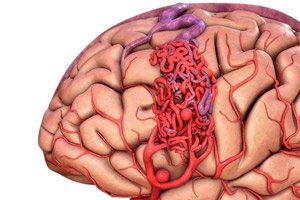
Malformasi arteriovena adalah cacat bawaan pada perkembangan pembuluh darah, yang ditandai dengan adanya jaringan anastomosis arteriovena yang abnormal. Paling sering, malformasi arteriovena terletak di fosa kranial posterior dan memiliki struktur yang cukup khas - satu atau dua arteri sejati, jalinan AVM, dan satu vena penguras.
 [ 1 ]
[ 1 ]
Penyebab malformasi arteriovenosa
Penyebab yang mungkin mendasari perkembangan AVM belum sepenuhnya dipahami, tetapi diyakini bahwa hal tersebut mungkin terkait dengan faktor genetik dan lingkungan. Berikut adalah beberapa kemungkinan penyebab yang mungkin terkait dengan perkembangan AVM:
- Faktor genetik: Penelitian telah menunjukkan bahwa beberapa pasien dengan AVM memiliki riwayat keluarga dengan kondisi tersebut. Mutasi genetik mungkin berperan dalam pembentukan kelainan vaskular.
- Cacat bawaan: Kelainan pembuluh darah bawaan dapat berkembang selama perkembangan embrio. Kelainan ini mungkin disebabkan oleh kesalahan dalam perkembangan jaringan pembuluh darah otak.
- Faktor lingkungan: Beberapa penelitian menunjukkan adanya hubungan antara AVM dan faktor lingkungan tertentu, seperti radiasi atau paparan racun selama kehamilan. Namun, hubungan ini tidak selalu terkonfirmasi dan tidak menjelaskan semua kasus AVM.
- Faktor regional: Dalam beberapa kasus, AVM mungkin dikaitkan dengan wilayah geografis atau kelompok etnis tertentu, tetapi hubungan ini memerlukan studi lebih lanjut.
Selain faktor-faktor yang dapat memengaruhi perkembangan AVM, penting untuk dicatat bahwa ini adalah kondisi bawaan dan biasanya terdeteksi saat lahir atau di awal masa kanak-kanak, meskipun gejalanya mungkin muncul di kemudian hari. Penelitian lebih lanjut diperlukan untuk memahami penyebab dan mekanisme perkembangan AVM secara akurat.
Patogenesis
Yang paling berbahaya adalah pecahnya dinding malformasi, yang disertai dengan perdarahan intrakranial spontan. Hal ini terjadi karena darah bercampur bersirkulasi di pembuluh malformasi di bawah tekanan yang mendekati arteri. Dan tentu saja, tekanan tinggi menyebabkan peregangan pembuluh yang mengalami perubahan degeneratif, peningkatan volumenya, dan penipisan dinding. Akhirnya, pecahnya terjadi di tempat yang paling tipis. Menurut data statistik, hal ini terjadi pada 42-60% pasien dengan AVM. Mortalitas pada ruptur AVM pertama mencapai 12-15%. Selebihnya, perdarahan dapat berulang, tanpa periodisitas apa pun. Kami mengamati seorang pasien yang mengalami sebelas perdarahan intrakranial spontan selama 8 tahun. Perjalanan ruptur AVM yang relatif "jinak" dibandingkan dengan ruptur aneurisma arteri dijelaskan oleh kekhasan gangguan hemodinamik yang terjadi setelah ruptur. Diketahui bahwa pecahnya aneurisma arteri paling sering menyebabkan pendarahan subaraknoid (SAH) dan perkembangan angiospasme, yang pada menit-menit pertama bersifat protektif, membantu menghentikan pendarahan dengan cepat, tetapi kemudian menimbulkan bahaya besar bagi kehidupan pasien.
Bahasa Indonesia: Ini adalah angiospasme yang menyebabkan iskemia serebral dan edema yang menentukan tingkat keparahan kondisi pasien dan prognosis. Sebaliknya, angiospasme arteri aferen AVM, sebaliknya, meningkatkan suplai darah ke otak karena penurunan debit arteriovena. Ketika AVM pecah, hematoma intraserebral dan subdural lebih sering terbentuk. Terobosan darah ke dalam sisterna subaraknoid adalah sekunder. Perdarahan dari dinding AVM yang pecah berhenti lebih cepat, karena tekanan darah di dalamnya lebih rendah daripada di arteri utama dan dinding lebih rentan terhadap kompresi oleh darah yang tumpah. Tentu saja, ini tidak selalu berakhir dengan baik bagi pasien. Pecahnya AVM yang paling berbahaya berada di dekat ventrikel otak, di ganglia subkortikal dan di batang otak. Angiospasme arteri aferen dalam situasi ini membantu menghentikan pendarahan.
Faktor penentu dalam patogenesis ruptur AVM adalah volume darah yang tumpah dan lokalisasi hematoma. Hematoma intraserebral hemisferik, bahkan dengan volume hingga 60 cm 3, berlangsung relatif baik. Mereka dapat menyebabkan gangguan neurologis fokal yang parah, tetapi jarang menyebabkan gangguan vital yang parah. Ruptur hematoma ke dalam ventrikel otak secara signifikan memperburuk prognosis. Di satu sisi, darah, yang mengiritasi ependyma ventrikel, meningkatkan produksi cairan serebrospinal, di sisi lain, mempengaruhi bagian bawah ventrikel, menyebabkan gangguan parah pada fungsi pusat vital yang terletak di hipotalamus. Penyebaran darah ke seluruh sistem ventrikel menyebabkan tamponade yang terakhir, yang dengan sendirinya tidak sesuai dengan kehidupan.
Darah yang telah menembus ke dalam sisterna subaraknoid juga mengganggu sirkulasi cairan serebrospinal, sehingga cairan serebrospinal sulit mencapai granulasi pacchion yang tersumbat darah. Akibatnya, resorpsi cairan serebrospinal melambat dan hipertensi cairan serebrospinal akut dapat berkembang, diikuti oleh hidrosefalus internal dan eksternal. Sebagai akibat dari pemecahan unsur-unsur yang terbentuk dari darah yang tumpah, sejumlah besar zat beracun terbentuk, yang sebagian besar memiliki efek vasoaktif. Di satu sisi, ini menyebabkan vasokonstriksi arteri pial kecil, dan di sisi lain, meningkatkan permeabilitas kapiler. Produk pemecahan darah juga memengaruhi sel-sel saraf, mengubah proses biokimia mereka dan mengganggu permeabilitas membran sel. Pertama-tama, fungsi pompa kalium-natrium berubah dan kalium mulai meninggalkan sel, dan kation natrium, yang empat kali lebih hidrofilik daripada kalium, bergegas menggantikannya.
Bahasa Indonesia: Hal ini pertama-tama menyebabkan edema intraseluler di area sekitar perdarahan, dan kemudian pembengkakan sel. Hipoksia juga berkontribusi pada perkembangan edema, yang mau tidak mau ikut terjadi karena kompresi pembuluh otak oleh hematoma dan peningkatan tekanan cairan serebrospinal, yang telah disebutkan. Disfungsi bagian diensefalik otak dan, yang terpenting, pengaturan keseimbangan air-elektrolit menyebabkan retensi cairan dalam tubuh, kehilangan kalium, yang juga meningkatkan reaksi edema otak. Patogenesis ruptur AVM tidak terbatas pada gangguan serebral. Yang tidak kalah berbahaya adalah komplikasi ekstraserebral. Pertama-tama, ini adalah sindrom serebrokardial, yang pada elektrokardiogram dapat mensimulasikan insufisiensi koroner akut.
Pasien dengan perdarahan intraserebral dengan cepat mengalami pneumonia dan gagal napas. Selain itu, flora bakteri memainkan peran sekunder. Efek utamanya adalah pengaruh sentral pada paru-paru, yang terdiri dari bronkospasme yang meluas, peningkatan produksi sputum dan lendir, iskemia parenkim paru karena spasme arteri paru kecil yang meluas, yang dengan cepat menyebabkan gangguan distrofi, deskuamasi epitel alveolar, dan penurunan fungsi pertukaran gas paru-paru.
Jika hal ini disertai dengan penekanan refleks batuk, kegagalan pernapasan tipe bulbar, maka muncul ancaman serius terhadap kehidupan pasien. Dalam kebanyakan kasus, trakyobronkitis purulen yang terjadi setelahnya tidak dapat diobati dengan terapi antibakteri dan memperburuk kegagalan pernapasan, yang segera memengaruhi peningkatan hipoksia serebral. Dengan demikian, pelanggaran pernapasan eksternal, bahkan dengan kompensasi relatif dari gangguan serebral, dapat menyebabkan hasil yang fatal. Seringkali, pasien setelah koma mendapatkan kembali kesadaran, tetapi kemudian meninggal karena peningkatan kegagalan pernapasan dan edema serebral hipoksia.
Perubahan distrofik berkembang dengan cepat tidak hanya di paru-paru, tetapi juga di hati, saluran pencernaan, kelenjar adrenal, dan ginjal. Infeksi saluran kemih dan luka baring, yang berkembang dengan cepat jika tidak dirawat dengan baik, dapat mengancam jiwa pasien. Namun, komplikasi ini dapat dihindari jika dokter mengingatnya dan tahu cara mengatasinya.
Dalam menyimpulkan pemeriksaan patogenesis ruptur AVM, perlu ditegaskan bahwa mortalitas pada perdarahan intrakranial tersebut lebih rendah dibandingkan dengan ruptur aneurisma arteri dan stroke hemoragik hipertensi, meskipun mencapai 12-15%. AVM ditandai dengan perdarahan berulang, terkadang multipel dengan periodisitas yang bervariasi, yang tidak mungkin diprediksi. Dalam kasus periode pascahemoragik yang tidak menguntungkan, mekanisme patogenetik yang tercantum dapat menyebabkan hasil yang fatal.
Gejala malformasi arteriovenosa
Jenis penyakit hemoragik (50-70% kasus). Jenis ini ditandai dengan adanya hipertensi arteri pada pasien, ukuran nodus malformasi yang kecil, drainase ke vena dalam, malformasi arteriovena pada fosa kranial posterior cukup umum.
Tipe hemoragik pada 50% kasus merupakan gejala pertama manifestasi malformasi arteriovena, menyebabkan hasil terperinci dan 10-15% serta kecacatan 20-30% pasien (N. Martin et al.). Risiko perdarahan tahunan pada pasien dengan malformasi arteriovena adalah 1,5-3%. Risiko perdarahan berulang selama tahun pertama mencapai 8% dan meningkat seiring bertambahnya usia. Perdarahan dari malformasi arteriovena merupakan penyebab 5-12% dari semua kematian ibu dan 23% dari semua perdarahan intrakranial pada wanita hamil. Gambaran perdarahan subaraknoid diamati pada 52% pasien. Pada 17% pasien terjadi bentuk perdarahan yang rumit: pembentukan hematoma intraserebral (38%), subdural (2%) dan campuran (13%), hemotamponade ventrikel berkembang pada 47%.
Tipe torpid biasanya terjadi pada pasien dengan malformasi arteriovena besar yang terlokalisasi di korteks. Pasokan darah ke malformasi arteriovena disediakan oleh cabang-cabang arteri serebral tengah.
Gejala yang paling khas pada tipe torpid tentu saja adalah sindrom kejang (pada 26-27% pasien dengan malformasi arteriovenosa), sakit kepala cluster, dan defisit neurologis progresif, seperti pada tumor otak.
Varian manifestasi klinis malformasi arteri dan vena
Seperti yang telah disebutkan, manifestasi klinis pertama yang paling umum dari AVM adalah perdarahan intrakranial spontan (40-60% pasien). Hal ini sering terjadi tanpa prekursor, di tengah kesehatan yang lengkap. Momen-momen yang memprovokasi dapat berupa aktivitas fisik, situasi yang menegangkan, ketegangan neuropsikis, mengonsumsi alkohol dalam dosis besar, dll. Pada saat AVM pecah, pasien merasakan sakit kepala yang tiba-tiba dan tajam, seperti pukulan atau ruptur. Rasa sakitnya meningkat dengan cepat, menyebabkan pusing, mual, dan muntah.

Kehilangan kesadaran dapat terjadi dalam beberapa menit. Dalam kasus yang jarang terjadi, sakit kepala mungkin ringan, pasien tidak kehilangan kesadaran, tetapi merasakan anggota tubuh mereka melemah dan mati rasa (biasanya kontralateral terhadap pendarahan), dan bicara terganggu. Dalam 15% kasus, pendarahan bermanifestasi sebagai kejang epilepsi penuh, setelah itu pasien mungkin tetap dalam keadaan koma.
Untuk menentukan tingkat keparahan perdarahan dari AVM, skala Hunt-Hess yang diberikan di atas dapat digunakan sebagai dasar dengan beberapa penyesuaian. Karena perdarahan dari AVM dapat memiliki gejala yang sangat berbeda, gejala neurologis fokal dapat lebih dominan daripada gejala serebral umum. Oleh karena itu, pasien dengan tingkat kesadaran pada level I atau II skala tersebut dapat mengalami gangguan neurologis fokal yang parah (hemiparesis, hemihipestesia, afasia, hemianopsia). Tidak seperti perdarahan aneurisma, ruptur AVM ditentukan bukan oleh tingkat keparahan dan prevalensi angiospasme, tetapi oleh volume dan lokasi hematoma intraserebral.
Sindrom meningeal berkembang setelah beberapa jam dan tingkat keparahannya dapat bervariasi. Tekanan darah biasanya meningkat, tetapi tidak setajam dan tidak selama aneurisma arteri yang pecah. Biasanya, peningkatan ini tidak melebihi 30-40 mm Hg. Pada hari kedua atau ketiga, hipertermia genesis sentral muncul. Kondisi pasien secara alami memburuk karena edema serebral meningkat dan kerusakan darah yang tumpah semakin parah. Ini berlanjut hingga 4-5 hari. Dengan perjalanan penyakit yang baik, setelah stabilisasi pada hari ke-6-8, kondisi pasien mulai membaik. Dinamika gejala fokal bergantung pada lokasi dan ukuran hematoma.
Jika terjadi pendarahan di area otak yang penting secara fungsional atau kerusakan konduktor motorik, gejala kehilangan fungsi akan segera muncul dan bertahan lama tanpa dinamika apa pun. Jika gejala kehilangan fungsi tidak segera muncul, tetapi meningkat seiring dengan edema serebral, defisit dapat diharapkan pulih dalam 2-3 minggu, saat edema benar-benar pulih.
Gambaran klinis dari ruptur AVM cukup beragam dan bergantung pada banyak faktor, yang utama adalah: volume dan lokasi perdarahan, beratnya reaksi edema serebral, dan derajat keterlibatan struktur batang otak dalam proses tersebut.
Malformasi arteriovena dapat bermanifestasi sebagai kejang epileptiform (30-40%). Penyebab perkembangannya dapat berupa gangguan hemosirkulasi di area otak yang berdekatan karena fenomena steal. Selain itu, malformasi itu sendiri dapat mengiritasi korteks serebral, menghasilkan pelepasan epilepsi. Dan kita telah berbicara tentang beberapa jenis AVM, yang di sekitarnya terjadi gliosis jaringan otak, yang juga sering dimanifestasikan oleh kejang epilepsi.
Sindrom epilepsi yang disebabkan oleh adanya AVM ditandai dengan kejadiannya yang tidak disebabkan pada masa dewasa, sering kali tanpa adanya faktor pemicu sama sekali. Kejang dapat bersifat umum atau fokal. Adanya komponen fokal yang jelas pada kejang epilepsi tanpa adanya gejala serebral umum harus memunculkan gagasan tentang kemungkinan AVM. Bahkan kejang umum, jika dimulai dengan kejang terutama pada anggota tubuh yang sama dengan gerakan memutar kepala dan mata yang dipaksakan ke satu sisi atau sisi lain, sering kali merupakan manifestasi dari AVM. Yang lebih jarang, pasien mengalami kejang ringan seperti tidak sadar atau kesadaran samar. Frekuensi dan periodisitas kejang epilepsi dapat bervariasi: dari yang terisolasi hingga berulang.
Formulir
VV Lebedev dan rekan penulis mengidentifikasi tiga varian sindrom serebrokardial berdasarkan data EKG:
- Tipe I - pelanggaran fungsi otomatisme dan rangsangan (takikardia sinus atau bradikardia, aritmia, fibrilasi atrium);
- Tipe II - perubahan dalam proses repolarisasi, perubahan sementara pada fase akhir kompleks ventrikel sesuai dengan jenis iskemia, kerusakan miokard dengan perubahan gelombang T dan posisi segmen ST;
- Tipe III - gangguan fungsi konduksi (blok, tanda-tanda peningkatan beban pada jantung kanan). Perubahan EKG ini dapat dikombinasikan dan tingkat keparahannya berkorelasi dengan tingkat keparahan kondisi umum pasien.
Komplikasi dan konsekuensinya
Malformasi arteri dan vena (AVM) adalah kelainan pembuluh darah bawaan di mana arteri dan vena terhubung tanpa lapisan kapiler di antaranya. Komplikasi dan konsekuensi AVM dapat serius dan bergantung pada ukuran, lokasi, dan karakteristik malformasi spesifik. Beberapa di antaranya meliputi:
- Stroke: Salah satu komplikasi AVM yang paling serius adalah risiko stroke. Malformasi dapat menciptakan jalur aliran darah yang tidak normal, yang dapat menyebabkan pendarahan di otak, yang menyebabkan stroke. Stroke dapat memiliki tingkat keparahan yang berbeda-beda dan meninggalkan defisit neurologis yang tersisa.
- Epilepsi: AVM dapat menyebabkan kejang epilepsi pada beberapa pasien, terutama jika malformasi terletak di area otak tertentu.
- Perdarahan: Malformasi dapat terjadi secara tidak terduga dan menyebabkan pendarahan di otak. Ini dapat menjadi komplikasi yang mengancam jiwa dan mengakibatkan konsekuensi serius.
- Hidrosefalus: Jika AVM terletak di dekat ventrikel otak, hal itu dapat menyebabkan hidrosefalus, yang dapat menyebabkan penumpukan cairan ekstra di otak dan peningkatan tekanan intrakranial.
- Defisit neurologis: AVM dapat merusak jaringan otak di sekitarnya dan menyebabkan berbagai defisit neurologis, termasuk kelumpuhan, gangguan sensorik, dan defisit dalam koordinasi bicara dan motorik.
- Nyeri dan sakit kepala: Pasien dengan AVM mungkin mengalami nyeri kronis dan sakit kepala yang berhubungan dengan malformasi.
- Efek psikologis: Komplikasi dari AVM dapat berdampak signifikan pada kesejahteraan psikologis pasien, termasuk kecemasan, depresi, dan stres.
- Pembatasan gaya hidup: Setelah AVM terdeteksi, pasien mungkin memerlukan perubahan gaya hidup dan rekomendasi manajemen risiko, termasuk membatasi aktivitas fisik dan aktivitas tertentu.
Diagnostik malformasi arteriovenosa
Diagnosis malformasi arteriovena (AVM) biasanya melibatkan berbagai tes pencitraan untuk memastikan keberadaan dan mengevaluasi karakteristik malformasi tersebut. Metode utama yang digunakan untuk mendiagnosis AVM adalah:
- Angiografi resonansi magnetik (MRA): MRA merupakan salah satu metode utama untuk mendiagnosis AVM. Ini merupakan tes non-invasif yang memvisualisasikan struktur pembuluh darah dan aliran darah di otak menggunakan medan magnet dan gelombang radio. MRA dapat menentukan lokasi, ukuran, dan bentuk AVM.
- Digital Subtraction Angiography (DSA): Ini adalah prosedur yang lebih invasif yang melibatkan penyuntikan zat kontras langsung ke pembuluh darah melalui kateter dan menggunakan sinar-X untuk menghasilkan gambar berkualitas tinggi dari pembuluh darah otak. DSA memungkinkan pemeriksaan yang lebih rinci terhadap struktur AVM dan pola aliran darah.
- Computed tomography (CT): CT dapat digunakan untuk mendeteksi AVM dan mengevaluasi kemungkinan komplikasi, seperti pendarahan. Jika diperlukan, zat kontras dapat digunakan untuk meningkatkan visualisasi.
- Pemindaian dupleks vaskular (USG dupleks): Teknik ini mungkin berguna untuk memeriksa pembuluh darah di leher dan kepala serta mengidentifikasi gangguan aliran darah yang terkait dengan AVM.
- Spektroskopi resonansi magnetik (MRS): MRS dapat memberikan informasi tentang komposisi kimia jaringan di area AVM dan mengungkapkan tanda-tanda perubahan metabolisme.
- Ekoensefalografi: Ini adalah tes ultrasonografi yang dapat digunakan untuk mengevaluasi aliran darah dan struktur otak.
- Angiografi tomografi terkomputasi (CTA): CTA menggabungkan CT dan angiografi untuk menghasilkan gambar tiga dimensi pembuluh darah di otak.
Setelah AVM didiagnosis, penting untuk melakukan penilaian terperinci terhadap karakteristik malformasi, seperti ukuran, bentuk, dan tingkat keparahannya. Ini akan membantu menentukan apakah perawatan diperlukan dan pilihan perawatan terbaik, termasuk operasi pengangkatan, embolisasi, terapi radiasi, atau observasi. Keputusan untuk merawat AVM harus dibuat secara kolaboratif antara pasien dan tim perawatan kesehatan, dengan mempertimbangkan keadaan masing-masing kasus.
Perbedaan diagnosa
Diagnosis banding malformasi arteriovena (AVM) dapat menjadi langkah penting dalam evaluasi pasien dengan perubahan vaskular di otak. AVM adalah kelainan vaskular di mana arteri dan vena terhubung tanpa lapisan kapiler di antaranya. AVM dapat menyebabkan berbagai gejala dan kondisi, dan membedakannya dari gangguan vaskular lainnya penting untuk perawatan yang tepat. Beberapa kondisi yang mungkin memerlukan diagnosis banding dengan AVM meliputi:
- Stroke: Stroke dapat menyerupai gejala AVM, terutama jika stroke disebabkan oleh perubahan vaskular. Untuk membedakannya, diperlukan pemeriksaan tomografi terkomputasi (CT) atau pencitraan resonansi magnetik (MRI) otak untuk memvisualisasikan perubahan vaskular.
- Hematoma: Hematoma, seperti hematoma subdural atau epidural, dapat menyerupai gejala AVM, terutama jika disertai sakit kepala dan gejala neurologis. Pemindaian CT atau MRI dapat membantu menentukan penyebab gejala tersebut.
- Tumor otak: Tumor otak dapat menyebabkan berbagai gejala yang mungkin mirip dengan gejala AVM. Diagnosis dapat meliputi MRI dengan kontras dan studi pencitraan lainnya.
- Migrain: Migrain dengan aura dapat menyerupai gejala AVM, seperti gangguan penglihatan dan pusing. Riwayat dan pemeriksaan tambahan dapat membantu membedakan keduanya.
- Vaskulitis serebral: Vaskulitis dapat menyebabkan peradangan pada pembuluh darah dan kelainan vaskular yang dapat menyerupai gejala AVM. Biopsi atau angiografi dapat digunakan untuk mendiagnosis vaskulitis.
- Trombosis vena: Trombosis vena dapat menyerupai gejala AVM, terutama jika terjadi gangguan aliran keluar vena dari otak. Penelitian tambahan dapat membantu mengidentifikasi trombosis.
Untuk diagnosis banding AVM yang akurat, pemeriksaan meliputi pemeriksaan klinis menyeluruh, metode neuroedukasi (CT, MRI, angiografi), terkadang biopsi, dan prosedur khusus lainnya tergantung pada gejala dan keadaan spesifik.
Siapa yang harus dihubungi?
Pengobatan malformasi arteriovenosa
Perawatan untuk malformasi arteriovena (AVM) bergantung pada ukuran, lokasi, gejala, dan potensi komplikasinya. Dalam beberapa kasus, AVM mungkin berukuran kecil dan asimtomatik, dan mungkin tidak memerlukan perawatan aktif. Namun, jika ada gejala atau risiko pendarahan, perawatan mungkin diperlukan. Beberapa perawatan untuk AVM meliputi:
- Operasi: Operasi pengangkatan AVM dapat dipertimbangkan dalam kasus-kasus di mana malformasi berada di lokasi yang mudah diakses dan tingkat kerumitannya rendah. Operasi pengangkatan dapat membantu mencegah risiko pendarahan dan mengurangi gejala. Ini adalah prosedur yang rumit dan dapat menimbulkan risiko seperti kerusakan pada jaringan dan saraf di sekitarnya.
Intervensi terbuka (transkranial):
- Tahap I - koagulasi aferen;
- Tahap II - isolasi inti malformasi arteri dan vena;
- Tahap III - ligasi dan koagulasi eferen dan pengangkatan malformasi arteri dan vena,
Intervensi endovaskular:
- oklusi balon stasioner pada arteri yang memberi makan - embolisasi aliran masuk (tidak terkontrol);
- kombinasi oklusi balon sementara atau permanen dengan embolisasi aliran masuk;
- embolisasi superselektif.
Malformasi arteriovenosa juga diobati dengan radiosurgery (Gamma-knife, Cyber-knife, Li nac, dll.).
- Embolisasi: Embolisasi adalah prosedur memasukkan bahan medis atau lem ke dalam pembuluh darah untuk menghalangi aliran darah ke AVM. Embolisasi dapat digunakan sebagai langkah persiapan sebelum operasi atau sebagai pengobatan tunggal. Embolisasi dapat membantu mengurangi pendarahan dan ukuran AVM.
- Terapi radiasi: Terapi radiasi dapat digunakan untuk mengobati AVM, terutama dalam kasus di mana perawatan lain mungkin terlalu berisiko. Terapi radiasi bertujuan untuk mengurangi pendarahan AVM dan mungkin memerlukan beberapa sesi.
- Obat-obatan: Dalam beberapa kasus, obat-obatan dapat digunakan untuk mengurangi gejala seperti nyeri atau kram. Obat-obatan juga dapat digunakan untuk mengendalikan tekanan darah guna mengurangi risiko pendarahan.
- Observasi dan penanganan gejala: Dalam beberapa situasi, terutama jika AVM berukuran kecil dan tidak menimbulkan gejala, keputusan mungkin diambil untuk sekadar mengamati kondisi dan menangani gejala seperlunya.
Perawatan untuk AVM harus disesuaikan untuk setiap pasien, dan keputusan untuk memilih metode bergantung pada keadaan spesifik. Penting untuk mendiskusikan semua pilihan perawatan dengan profesional perawatan kesehatan dan melakukan evaluasi menyeluruh terhadap pasien untuk menentukan rencana perawatan terbaik. Hasil perawatan dapat berhasil, dan pasien dapat mencapai perbaikan atau pemulihan total, tetapi setiap kasus bersifat unik.
Ramalan cuaca
Prognosis malformasi arteriovena (AVM) bergantung pada beberapa faktor, termasuk ukuran, lokasi, gejala, usia pasien, dan keberhasilan pengobatan. Penting untuk diingat bahwa AVM adalah kondisi medis yang dapat muncul secara berbeda pada pasien yang berbeda, dan prognosisnya dapat bervariasi dari orang ke orang. Berikut ini beberapa aspek umum prognosis AVM:
- Risiko pendarahan: Risiko utama AVM adalah risiko pendarahan (hemoragi) di otak. AVM kecil dengan risiko pendarahan rendah mungkin memiliki prognosis baik dan tidak menimbulkan masalah serius. Namun, AVM berukuran besar dan sedang dapat menimbulkan risiko yang signifikan.
- Gejala: Gejala yang terkait dengan AVM, seperti sakit kepala, kejang, kelumpuhan, atau gangguan sensorik, dapat memengaruhi prognosis. Dalam beberapa kasus, pengobatan yang berhasil dapat memperbaiki atau menghilangkan gejala.
- Ukuran dan lokasi: AVM yang terletak di lokasi yang lebih berbahaya, seperti jauh di dalam otak atau dekat struktur kritis, mungkin memiliki prognosis yang lebih buruk. Namun, bahkan banyak AVM yang berukuran besar dapat berhasil diobati.
- Pengobatan: Pengobatan untuk AVM dapat meliputi operasi pengangkatan, embolisasi, terapi radiasi, atau pengobatan. Pengobatan yang berhasil dapat mengurangi risiko pendarahan dan meningkatkan prognosis.
- Usia: Usia pasien juga dapat memengaruhi prognosis. Anak-anak dan orang dewasa muda sering kali memiliki prognosis yang lebih baik daripada pasien yang lebih tua.
- Komorbiditas: Kehadiran kondisi medis atau faktor risiko lain, seperti tekanan darah tinggi atau gangguan pendarahan, dapat memengaruhi prognosis dan pengobatan AVM.
Penting untuk dicatat bahwa AVM memerlukan pemantauan dan penanganan medis yang cermat. Keputusan mengenai metode penanganan dan prognosis harus dibuat oleh ahli bedah saraf dan ahli neuroradiologi yang berkualifikasi berdasarkan evaluasi menyeluruh terhadap setiap kasus individu.

