
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Leukoplakia vulva: apa itu, bagaimana cara mengobati penyakit ini?
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
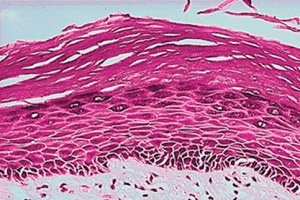
Leukoplakia vulva saat ini menjadi masalah nomor satu, karena merupakan kondisi umum pada wanita dan dapat menjadi kondisi prakanker. Masalah ini harus didiagnosis pada tahap awal, sehingga prognosisnya lebih baik. Oleh karena itu, setiap wanita harus mengetahui gejala dan manifestasinya.
Epidemiologi
Statistik tentang prevalensi leukoplakia di kalangan wanita menunjukkan bahwa persentase kasus yang terkena diperkirakan 1-3%. Leukoplakia lebih umum terjadi seiring bertambahnya usia, biasanya tidak terjadi sebelum usia 30 tahun. Kematian akibat patologi itu sendiri tidak ditentukan, tetapi tingkat keganasan tergantung pada bentuknya dan dapat mencapai 56%.
Penyebab leukoplakia vulva
Ada banyak kondisi yang diketahui yang melibatkan lesi putih pada mukosa vulva, tetapi sebagian besar bintik ini tidak diketahui penyebabnya. Kondisi ini disebut leukoplakia jika kemungkinan penyebab lainnya telah disingkirkan. Ada juga beberapa subtipe leukoplakia yang diketahui, yang dijelaskan menurut tampilan klinis lesi.
Hampir semua bercak seperti itu biasanya merupakan akibat dari keratosis. Mukosa vulva yang normal berwarna merah muda karena jaringan pembuluh darah di bawahnya di lamina, yang terlihat melalui lapisan epitel yang tipis. Hampir semua bercak putih bersifat jinak, yaitu non-kanker, tetapi leukoplakia memiliki potensi tinggi untuk berubah menjadi bentuk ganas, yang harus diperhitungkan.
Minat terhadap penyakit vulva telah meningkat secara signifikan dalam beberapa tahun terakhir. Vulva merupakan bagian dari saluran genital wanita. Secara embriologis, vulva merupakan hasil penyatuan endoderm kloaka, ektoderm urogenital, dan lapisan mesodermal paramesonefrik. Berbagai epitel, dari epitel skuamosa berkeratin hingga mukosa skuamosa, melapisi vulva. Epitel vestibular tidak berpigmen maupun berkeratin, tetapi mengandung kelenjar ekrin. Hal ini penting untuk memahami perkembangan patogenesis leukoplakia.
Gangguan vulva jinak merupakan masalah serius bagi wanita dari segala usia. Gangguan ini meliputi atrofi vulva, tumor jinak, hamartoma dan kista, gangguan infeksi, dan gangguan epitel neoplastik. Gangguan infeksi meliputi gangguan yang disebabkan oleh agen yang dapat menular seperti virus, bakteri, jamur, dan protozoa. Gangguan ini mungkin awalnya ditangani oleh dokter dari berbagai spesialisasi, termasuk dokter kulit dan dokter kandungan, dan sering kali memerlukan pendekatan multidisiplin. Semua patologi ini dapat dikaitkan dengan atau dapat memicu perkembangan leukoplakia.
Kelainan perkembangan vulva biasanya jarang terjadi. Atrofi vulva dapat dikaitkan dengan usia lanjut atau gangguan lainnya, tetapi kelainan ini sering kali merupakan temuan yang hampir fisiologis pada orang lanjut usia. Leukoplakia sering kali berkembang dengan latar belakang atrofi.
Penyebab pasti leukoplakia belum diketahui. Namun, faktor-faktor berikut mungkin terjadi:
- Faktor sistemik seperti diabetes, gangguan endokrin, malnutrisi, defisiensi vitamin, disfungsi sistem hipofisis-ovarium. Infeksi virus, Candida albicans, dan HPV juga berperan penting dalam perkembangan leukoplakia. Mutasi gen p53 merupakan salah satu penyebab yang menyebabkan proliferasi sel abnormal.
- Faktor lokal seperti: rangsangan termal berlebihan, lecet, atrofi terkait usia, kerusakan mukosa atau tukak.
Patogenesis
Patogenesis leukoplakia adalah pertumbuhan sel abnormal yang berlebihan. Leukoplakia merupakan lesi proliferatif pada selaput lendir atau epitel epidermis. Epitel normal mukosa vulva tidak mengandung stratum korneum dan lapisan granular. Pada leukoplakia, epitel selaput lendir mengalami keratinisasi yang signifikan. Pada leukoplakia, epitel selaput lendir mengalami keratinisasi di dalam ketebalan lapisan granular di tempat yang seharusnya tidak terdapat keratin. Pertama, akibat aksi faktor patologis pada mukosa vulva, terjadi hiperplasia epitel mukosa untuk memulihkan lapisan yang rusak (inilah sebabnya leukoplakia sering terjadi dengan latar belakang erosi atau retakan). Setelah ini, terjadi penebalan epitel akantotik dan infiltrasi limfosit dermal dan sel plasma. Hal ini menyebabkan penebalan lapisan granular dan hiperkeratosis signifikan dengan munculnya sel-sel berbentuk tidak teratur dan bentuk mitosis, yang dapat menjadi dasar untuk proses neoplastik lebih lanjut.
Banyak orang bertanya-tanya apakah leukoplakia vulva menular. Karena penyakit ini tidak menular, penyakit ini tidak menular ke pria dan tidak menular. Satu-satunya hal adalah jika seorang wanita memiliki infeksi menular seksual bakteri, jamur atau virus bersamaan, maka hanya infeksi tersebut yang dapat menular.
Gejala leukoplakia vulva
Leukoplakia vulva relatif jarang terjadi dan dapat menimbulkan tanda-tanda klinis yang tidak spesifik.
Tanda-tanda pertama penyakit ini adalah munculnya formasi pada selaput lendir berupa bintik-bintik putih-merah muda atau putih keabu-abuan yang memiliki kontur yang jelas. Ukurannya seringkali berbeda dan distribusinya pun berbeda. Biasanya, munculnya formasi patologis ini tidak memberikan sensasi apa pun pada wanita. Oleh karena itu, tanda-tanda pertama perkembangan penyakit hanya dapat dilihat selama pemeriksaan dokter karena alasan yang sama sekali berbeda.
Namun, gejalanya mungkin timbul pada sebagian wanita, dan ini dapat dianggap sebagai keberuntungan, karena peluang deteksi dini cukup tinggi.
Gejala awal mungkin termasuk gatal pada alat kelamin, keluarnya cairan yang tidak biasa atau lebih banyak. Kadang-kadang mungkin ada sensasi terbakar atau berat, vulvodynia.
Gejala lanjut adalah rasa terbakar lokal dengan penyebaran area leukoplakia yang signifikan, kesemutan dan gatal, selaput lendir lokal pada kulit dengan berbagai tingkat kehilangan pigmen, sering disertai edema, ulkus superfisial yang retak dan tersebar. Secara visual, wanita itu sendiri tidak dapat melihat manifestasi penyakitnya, ia hanya dapat menduga-duga karena munculnya beberapa gejala.
Pada pemeriksaan visual, gejala epitel infiltratif menebal berwarna putih dengan batas transparan dapat terlihat, dan fragmen kecil erosi dan ulkus juga mungkin terjadi. Lesi kulit terjadi pada mukosa vagina, mukosa uretra, klitoris, bagian dalam dan luar labia dalam bentuk satu atau lebih bintik atau plak putih dan putih susu yang tidak teratur, sedikit menonjol di atas seluruh permukaan mukosa. Beberapa di antaranya mungkin tidak menonjol, tetapi permukaan keratosis kasar dan, menyentuh bintik ini, misalnya, saat menggores permukaan selaput lendir, pangkalnya mudah berdarah. Area leukoplakia biasanya dapat berdarah karena garukan atau gesekan, mungkin ada erosi atau likenifikasi.
Leukoplakia serviks vulva lebih sulit didiagnosis, karena bintik kecil tersebut mungkin tidak terlihat secara visual. Namun, lokasi ini memiliki risiko keganasan yang lebih tinggi. Secara simptomatis, leukoplakia serviks dapat berdarah lebih sering, dapat menyebabkan lebih banyak gejala ketidaknyamanan daripada di tempat lain.
Kraurosis, seperti leukoplakia vulva, dianggap sebagai salah satu kondisi yang berpotensi karsinogenik. Kraurosis berkembang pada wanita yang lebih tua dan disertai tidak hanya oleh penebalan dan hiperkeratosis epitel, tetapi juga oleh pembentukan area sklerotik yang tidak lagi dapat diobati dengan pengobatan konservatif. Intinya, ini adalah dua penyakit berbeda yang memiliki perbedaan histologis, tetapi leukoplakia juga berpotensi menjadi sklerotik.
Leukoplakia vulva pada anak-anak jarang terjadi, terutama terjadi pada gadis-gadis muda prapubertas. Umumnya, kondisi ini melibatkan kulit vulva (area di sekitar lubang vagina), tetapi terkadang juga dapat melibatkan anus. Pada anak-anak, leukoplakia berbahaya dan gejalanya biasanya muncul selama berbulan-bulan atau bertahun-tahun sebelum kondisi tersebut didiagnosis.
Gejala yang paling umum dialami oleh anak perempuan penderita leukoplakia adalah rasa gatal dan nyeri. Gejala ini dapat berkisar dari ringan hingga berat. Anak perempuan dapat bereaksi atau mengungkapkan ketidaknyamanan mereka dengan berbagai cara. Misalnya, beberapa anak perempuan mungkin hanya mengeluh bahwa "area pribadi" mereka terasa nyeri atau gatal, sementara yang lain mungkin bereaksi dengan memegang area genital atau menggosok dan menggaruknya. Tingkat ketidaknyamanan mungkin tidak sebanding dengan jumlah penyakit yang ada. Yang terpenting adalah anak perempuan merasa nyaman membicarakan gejalanya.
Leukoplakia pada anak-anak juga dapat menyebabkan nyeri saat buang air kecil, dan bahkan sembelit. Nyeri saat buang air kecil terjadi saat urin melewati kulit vulva, yang mungkin teriritasi dan meradang. Sembelit terjadi karena menahan tinja akibat retakan yang menyakitkan di kulit dekat anus.
Tahapan
Tahapan leukoplakia sulit dilacak secara klinis, dan orang hanya dapat berasumsi bahwa jenis leukoplakia merupakan tahapan yang berurutan dari satu proses. Perbedaan dibuat antara leukoplakia datar dan hiperkeratotik. Leukoplakia datar pada vulva ditandai dengan pembentukan area keputihan yang tidak menonjol di atas kulit. Area tersebut mungkin hampir tidak terlihat dan sering kali tidak bergejala. Leukoplakia kutil pada vulva adalah pembentukan area padat yang menjulang di atas mukosa di sekitarnya dan dapat berukuran berbeda. Karena itu, area tersebut dapat terluka dan sering kali disertai dengan pendarahan atau gejala lainnya.
 [ 18 ]
[ 18 ]
Komplikasi dan konsekuensinya
Konsekuensi yang mungkin dialami oleh semua wanita sangat berbeda. Komplikasi yang paling umum adalah sklerosis. Virus sklerosis merupakan komplikasi umum dari leukoplakia vulva dan perianal. Terjadi atrofi selaput lendir di lokasi leukoplakia, dan selaput lendir secara bertahap menjadi lebih tipis, yang terutama disebabkan oleh leukoplakia vulva jangka panjang yang disebabkan oleh disfungsi kekebalan tubuh sendiri.
Beberapa kasus leukoplakia vulva mungkin rumit karena diabetes dan efek dari faktor-faktor ini saling terkait. Leukoplakia vulva secara bertahap memperburuk kondisi, yang dapat menyebabkan gangguan endokrin, diabetes yang diinduksi, dan peningkatan tingkat kerusakan vulva.
Menstruasi yang tidak teratur mungkin merupakan akibat dari leukoplakia, baik pada kelainan endokrin, yang didiagnosis secara klinis maupun memerlukan pengobatan.
 [ 19 ]
[ 19 ]
Diagnostik leukoplakia vulva
Diagnosis utama didasarkan pada pemeriksaan histopatologi dan manifestasi klinis. Jika terdapat perubahan epitel atau epidermis pada selaput lendir, lebih mudah untuk mendiagnosis masalahnya. Namun, diagnosis leukoplakia sering kali terdiagnosis pada stadium lanjut.
Diagnosis leukoplakia juga didasarkan pada hasil pemeriksaan ginekologis, adanya keluhan pada pasien. Pemeriksaan yang digunakan untuk patologi ini adalah tes darah klinis, imunogram, dan pemeriksaan sitologi dari apusan dari area yang terkena.
Diagnostik instrumental leukoplakia meliputi kolposkopi (pengambilan apusan dari fokus patologis untuk pemeriksaan lebih lanjut menggunakan mikroskop), biopsi, USG, dan tes Schiller.
Bila dokter menemukan bercak putih pada mukosa, ia hanya dapat berasumsi bahwa itu adalah area leukoplakia. Biopsi dan pemeriksaan histologis diperlukan untuk konfirmasi. Pemeriksaan mikroskopis keratinosit yang diambil dari area vulva, yang dibersihkan dari mukosa, digunakan sebagai diagnostik. Biasanya, biopsi jaringan dilakukan untuk menyingkirkan penyebab lain dari bercak putih, serta untuk memungkinkan pemeriksaan histologis terperinci dan untuk menilai adanya displasia epitel. Ini merupakan indikator potensi ganas dan biasanya menentukan manajemen dan interval pengembalian. Area lesi leukoplakia yang lebih disukai dibiopsi adalah area yang menunjukkan indurasi (pengerasan) dan eritroplasia (kemerahan), serta area erosif atau ulserasi. Area ini lebih mungkin menunjukkan displasia daripada area putih homogen.
Pemeriksaan histologis wajib dilakukan setelah pemeriksaan mikroskopis untuk menyingkirkan atipia seluler (kanker). Leukoplakia memiliki berbagai kemungkinan tampilan histologis. Derajat hiperkeratosis, ketebalan epitel (akantosis/atrofi), displasia, dan infiltrasi sel inflamasi lamina propria yang mendasarinya dapat bervariasi. Pada membran mukosa, hiperkeratosis dapat didefinisikan sebagai peningkatan ketebalan lapisan keratin epitel atau keberadaan lapisan tersebut di lokasi yang biasanya tidak diharapkan. Pada leukoplakia, hiperkeratosis bervariasi dalam ketebalan dan dapat berupa orto- atau para-keratosis (tergantung pada apakah inti sel hilang atau terpelihara) atau campuran keduanya di area lesi yang berbeda. Epitel dapat menunjukkan hipertrofi (misalnya, akantosis) atau atrofi. Area merah pada leukoplakia merupakan epitel atrofi atau imatur yang telah kehilangan kemampuan untuk berkeratinisasi. Transisi antara lesi dan mukosa normal di sekitarnya dapat dibatasi dengan baik atau tidak jelas. Hiperkeratosis dan perubahan ketebalan epitel mungkin merupakan satu-satunya ciri histologis lesi leukoplakia, tetapi beberapa menunjukkan displasia. Kata displasia secara umum berarti "pertumbuhan abnormal" dan, khususnya dalam konteks lesi vulva, mengacu pada perubahan mikroskopis ("atipia seluler") pada mukosa yang menunjukkan risiko transformasi ganas. Infiltrasi sel inflamasi dalam sampel lamina biasanya terlihat pada adanya displasia. Displasia berat identik dengan istilah karsinoma in situ, yang menunjukkan adanya sel neoplastik yang belum menembus membran dasar atau menginvasi jaringan lain. Inilah sebabnya mengapa sangat penting untuk tidak hanya melakukan pemeriksaan histologis leukoplakia tetapi juga untuk membuat diagnosis tepat waktu, karena terkadang mungkin sudah merupakan stadium awal kanker.
 [ 20 ]
[ 20 ]
Perbedaan diagnosa
Diagnosis banding leukoplakia dapat dipertimbangkan berdasarkan munculnya bercak serupa pada mukosa vulva, yang secara tampilan menyerupai leukoplakia.
Leukoplakia tidak dapat dibersihkan dari mukosa, yang membedakannya dari bercak putih seperti kandidiasis pseudoseminal, di mana lapisan putih dapat dihilangkan untuk memperlihatkan permukaan yang kemerahan, terkadang berdarah. Warna putih yang terkait dengan leukemia menghilang saat mukosa diregangkan. Penyebab bercak putih lainnya biasanya memerlukan pemeriksaan patologis dari spesimen biopsi untuk membedakannya dari leukoplakia.
Area atrofi vulva mungkin secara dangkal menyerupai leukoplakia. Leukoplakia mukosa yang umum adalah distrofi hipertrofi vulva, biasanya tidak disertai dengan atrofi vulva, histopatologi penebalan lapisan epidermis, heterogenitas sel dan atrofi pengerasan. Sebaliknya, distrofi atrofi vulva muncul sebagai lesi kulit berupa bintik-bintik datar biru dan putih atrofi yang mengalami degenerasi lengkap serat kolagen dermal, bagian bawah infiltrasi sel inflamasi, yang dapat diidentifikasi.
Leukoplakia juga perlu dibedakan dengan dermatitis vulva. Dermatitis vulva berupa bercak putih yang tersebar di kedua sisi labia, gatal, sering disertai lesi pada bagian kulit lainnya, lesi pigmentasi kulit, perubahan histopatologi dermatitis kronis, penebalan lapisan kulit.
Pengobatan leukoplakia vulva
Tinjauan sistematis menemukan bahwa tidak ada satu pun perawatan yang umum digunakan untuk leukoplakia yang efektif dalam mencegah transformasi ganas. Beberapa perawatan dapat menyebabkan penyembuhan leukoplakia, tetapi tidak mencegah kekambuhan lesi atau perubahan ganas. Terlepas dari perawatan yang digunakan, diagnosis leukoplakia hampir selalu menghasilkan rekomendasi bahwa faktor penyebab yang mungkin harus dihilangkan, serta tindak lanjut jangka panjang dari lesi untuk mendeteksi perubahan ganas sejak dini. Namun, pengobatan digunakan berdasarkan kasus per kasus.
Banyak agen topikal dan sistemik yang berbeda telah dipelajari, termasuk agen antiinflamasi, antijamur, karotenoid (prekursor vitamin A, seperti beta-karoten), retinoid (agen mirip vitamin A), dan agen sitotoksik. Vitamin C dan E juga telah dipelajari terkait dengan pengobatan leukoplakia. Beberapa penelitian ini didasarkan pada hipotesis bahwa nutrisi antioksidan, vitamin, dan protein penekan pertumbuhan sel (seperti p53) merupakan antagonis tumorigenesis. Dosis tinggi retinoid dapat menyebabkan efek toksik.
Perawatan lokal menjadi salah satu prioritas dan juga mencakup beberapa rekomendasi perawatan.
- Jaga vulva tetap bersih dan kering, hindari pembersihan berlebihan dengan sabun, dll. Rasa gatal dapat berkurang secara signifikan saat menggunakan kortikosteroid topikal seperti salep hidrokortison, krim minyak hidrokortison. Supositoria hidrokortison direkomendasikan untuk penggunaan lokal. Cara pemberiannya intravaginal, dosisnya satu supositoria per malam di vagina, tidak lebih dari tujuh hari. Efek sampingnya mungkin termasuk perkembangan kandidiasis, karena supositoria sedikit menekan kekebalan lokal.
- Terzhinan digunakan untuk leukoplakia vulva ketika seorang wanita mengalami infeksi bakteri atau jamur, atau kandidiasis, yang dapat menyebabkan masalah ini. Ini adalah obat kompleks yang mencakup agen antibakteri (ternidazole dan neomycin), agen antijamur (nystatin) dan agen hormonal (prednisolone). Metode aplikasi adalah intravaginal dalam bentuk supositoria, dosisnya adalah satu supositoria sekali semalam selama enam hari berturut-turut. Efek sampingnya tidak umum, mungkin ada sensasi terbakar setelah pemberian obat, gatal.
- Salep dan krim untuk leukoplakia vulva digunakan sebagai terapi lokal. Krim kunyit Iran adalah salah satu produk yang efektif, menurut ulasan pengguna. Produk ini mengandung beberapa jenis herbal Tiongkok tanpa menambahkan obat hormonal dan obat sintetis. Produk ini terdiri dari satu set gel dan krim. Cara penggunaan - pertama-tama bersihkan dengan gel, lalu keringkan dengan handuk dan oleskan krim. Efek samping tidak ditentukan.
- Salep 999 merupakan sediaan kompleks yang mengandung kamper, mentol, herba yang aktif secara biologis, dan agen hormonal antimikroba heksametason. Sediaan ini memiliki efek antiradang dan antibakteri. Cara penggunaan sediaan - dalam bentuk krim, sebaiknya dioleskan pada area leukoplakia. Dosis - sedikit sekali sehari. Mungkin ada kesulitan dalam penggunaan sediaan karena ketidaknyamanan penggunaan sendiri. Tindakan pencegahan - jika terdapat area yang mengalami erosi atau kerusakan, maka tidak disarankan untuk menggunakan salep.
Fenistil tidak terlalu efektif untuk mengobati leukoplakia vulva, tetapi sebagai antihistamin, obat ini dapat meredakan atau mengurangi rasa gatal.
Vitamin digunakan dalam terapi kompleks, karena leukoplakia dianggap sebagai salah satu patologi hipovitaminosis. Anda dapat memberikan preferensi pada kompleks multivitamin apa pun - Kvadevit, Supervit, Vitrum.
Perawatan fisioterapi tidak digunakan secara luas karena iritasi atau rangsangan eksternal tambahan dapat menyebabkan komplikasi.
Obat tradisional
Metode pengobatan tradisional belum terbukti efektif, dan belum terbukti bahwa metode tersebut tidak dapat menyebabkan timbulnya keganasan. Oleh karena itu, lebih baik menggunakan metode tersebut hanya setelah berkonsultasi dengan dokter.
- Untuk menyiapkan obatnya, ambil 30 g Sophora, 12 g Nepeta, 6 g peony merah, 6 gram bunga safflower, 20 g astragalus. Semua bahan tersebut perlu dikukus dengan air panas dan dijadikan rendaman. Anda dapat mandi dengan ramuan tersebut 2 kali sehari, setiap dosis ramuan yang dikukus dapat digunakan 2-4 kali.
- Anda dapat membuat salep ini di rumah. Untuk ini, Anda memerlukan salep minyak ikan 20% 20 g, deksametason 10 g, 5-fluorourasil dan jika diindikasikan, Anda dapat menambahkan salep hidrokortison. Setelah tercampur, Anda perlu mengoleskannya ke kapas dan membuat supositoria tersebut sekali semalam selama tujuh hari.
- Untuk ramuan selanjutnya, Anda memerlukan 30 gram rumput rusa, 30 gram alkohol limpa, 15 gram jangkrik. Campur semuanya dan buatlah rendaman, saring isinya. Mandi air panas sebanyak dua kali sehari untuk mengobati leukoplakia vulva.
Hirudoterapi untuk leukoplakia vulva banyak dibicarakan sebagai salah satu metode pengobatan alternatif penyakit ini. Efek dari prosedur tersebut tidak jelas, tetapi beberapa wanita merasakan pengurangan gejala setelah beberapa prosedur. Untuk perawatan tersebut, diperlukan pusat khusus yang menangani patologi dan menggunakan metode yang terbukti dengan jenis lintah yang ekologis.
Homeopati dapat digunakan, tetapi Anda tidak boleh terlalu mementingkan jenis terapi ini, karena komplikasi dapat terlewatkan. Tidak disarankan untuk menggunakan metode homeopati sendiri.
Perawatan bedah leukoplakia merupakan pilihan pertama bagi banyak dokter. Namun, efektivitas perawatan ini tidak dapat dinilai karena bukti yang tersedia tidak mencukupi. Perawatan ini dapat dilakukan dengan eksisi bedah tradisional menggunakan pisau bedah atau dengan laser atau krioterapi. Sering kali, jika biopsi menunjukkan displasia sedang hingga berat, maka keputusan untuk menggunakan pendekatan bedah lebih mudah dibuat. Terkadang bintik-bintik putih terlalu besar untuk diangkat seluruhnya dan sebagai gantinya dipantau dengan cermat. Bahkan jika lesi diangkat seluruhnya, pemeriksaan rutin tetap penting karena leukoplakia dapat kambuh, terutama jika faktor predisposisi seperti infeksi masih ada.
Perawatan laser untuk leukoplakia vulva dianggap sebagai metode yang paling tidak invasif. Metode ini digunakan jika lesinya kecil. Jika wanita tidak ingin mengambil risiko dan berpikir bahwa leukoplakia dapat menjadi ganas, perawatan laser dapat menjadi solusinya.
Pengangkatan vulva tidak dilakukan dalam kasus leukoplakia itu sendiri. Perawatan radikal tersebut dapat dipilih bila ada komplikasi serius akibat perkembangan kanker.
Nutrisi dan pola makan sangat penting untuk leukoplakia vulva. Pola makan wanita harus mengandung vitamin, mineral, dan serat sebanyak mungkin. Fungsi normal sistem kekebalan tubuh tidak mungkin terjadi tanpa protein yang cukup, dan oleh karena itu nutrisi harus lengkap tanpa lemak yang berbahaya. Wanita dengan pola makan seperti itu memiliki risiko lebih rendah terkena leukoplakia, dan jika sudah ada, risiko komplikasi juga lebih rendah.
Pencegahan
Pencegahan patologi ini didasarkan pada pola makan wanita yang benar, pola makan tidak hanya nutrisi, tetapi juga kehidupan seksual dan kadar hormon. Pemeriksaan pencegahan harus selalu dilakukan tepat waktu untuk menyingkirkan faktor risiko perkembangan leukoplakia.
Vaksinasi terhadap leukoplakia vulva sebagai suatu penyakit belum dikembangkan. Namun, ada vaksin terhadap virus papiloma, yang dapat menyebabkan kanker pada wanita, terutama jika terdapat leukoplakia. Seorang wanita harus mendapatkan vaksin ini sebelum memulai aktivitas seksual.
Pengamatan rawat jalan untuk leukoplakia vulva wajib dilakukan sampai sembuh atau dilakukan tindakan pembedahan. Bahkan setelah perawatan bedah, wanita tersebut tetap diobservasi secara aktif untuk patologi ini selama satu tahun lagi.
Ramalan cuaca
Prognosis leukoplakia bergantung pada banyak faktor - usia, latar belakang hormonal, infeksi, jenis patologi. Misalnya, lesi merah dan putih campuran (eritroleukoplakia / "leukoplakia berbintik") memiliki risiko lebih tinggi terhadap perubahan ganas daripada leukoplakia homogen. Wanita lanjut usia dengan leukoplakia juga berisiko lebih tinggi. Secara umum, bintik-bintik tersebut akan kembali secara spontan, dan menghilang dengan latar belakang terapi yang kompleks. Prognosis yang paling baik untuk pemulihan adalah penggunaan metode diagnostik invasif.
Leukoplakia vulva seharusnya bukan masalah umum bagi wanita, karena merupakan salah satu kondisi yang perlu dikontrol. Meskipun leukoplakia sering kali tidak bergejala, penting untuk menjalani pemeriksaan pencegahan dengan dokter kandungan secara teratur untuk mendeteksi patologi ini.

