
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Membedah osteochondritis
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
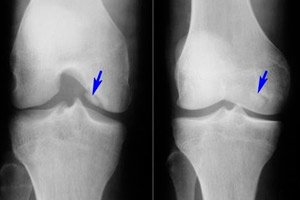
Di antara sekian banyak penyakit sistem muskuloskeletal, osteochondritis dissecans tergolong langka - penyakit yang merupakan bentuk terbatas dari nekrosis aseptik pada lempeng tulang subkondral. Patologi ini ditandai dengan pemisahan elemen tulang rawan kecil dari tulang dan perpindahannya ke rongga sendi.
Osteochondritis dissecans pertama kali dijelaskan pada abad ke-19 oleh Dr. Paget, seorang ahli bedah dan patologi Inggris. Pada saat itu, penyakit ini disebut "nekrosis laten." Patologi ini memperoleh nama osteochondritis dissecans beberapa saat kemudian, pada akhir abad ke-19 yang sama: istilah ini diperkenalkan oleh ahli bedah Jerman Franz Koenig.
Penyakit ini paling sering menyerang sendi lutut, namun dapat juga berkembang di sendi lain, terlepas dari ukurannya. [ 1 ]
Epidemiologi
Osteochondritis dissecans hanya terjadi pada 1% kasus penyakit sendi. Patologi ini paling sering didiagnosis pada pria muda (terutama atlet), tetapi juga dapat terjadi pada anak-anak. Rasio pria dan wanita yang terkena adalah 2:1. Pada sekitar setiap pasien keempat, penyakit ini bersifat bilateral.
Osteochondritis dissecans mempengaruhi kondilus internal femur pada 85% kasus, yang mengakibatkan penyakit Koenig. Pada 10% kasus, kondilus eksternal terpengaruh, dan pada 5%, patela (penyakit Leuven berkembang). [ 2 ]
Insiden keseluruhan patologi adalah 15-30 kasus per seratus ribu populasi. [ 3 ] Rentang usia rata-rata mereka yang terkena adalah 10-20 tahun. [ 4 ]
Pada masa kanak-kanak, patologi berlangsung lebih baik: pemulihan terjadi sebagai hasil terapi obat. Pasien dewasa sering kali memerlukan intervensi bedah.
Penyebab membedah osteochondritis
Penyebab paling umum dari osteochondritis dissecans adalah trauma, cedera, kompresi berlebihan. Dengan efek ini, suplai darah ke jaringan di dalam sendi memburuk (iskemia). Proses seperti itu, pada gilirannya, menyebabkan nekrosis bertahap pada fragmen tulang, yang akhirnya terpisah.
Penyebab pasti penyakit ini tidak diketahui. Para ahli percaya bahwa patologi tersebut merupakan hasil dari beberapa faktor sekaligus. Dengan demikian, penyebab yang paling mungkin adalah trauma, kerusakan langsung atau tidak langsung pada sendi. Faktor-faktor tambahan mungkin termasuk:
- kecenderungan turun-temurun;
- penyakit genetik;
- fitur anatomi individu;
- gangguan metabolisme;
- pematangan abnormal pada sistem rangka.
Osteochondritis dissecans yang sudah ada dapat diperburuk oleh beban sendi lebih lanjut. Secara khusus, orang-orang yang secara aktif terlibat dalam olahraga seperti bola basket atau sepak bola, tenis, angkat beban, biathlon, tolak peluru, senam atau gulat paling menderita patologi ini. Kelompok risiko juga mencakup orang-orang yang aktivitas profesionalnya dikaitkan dengan kinerja konstan dari jenis gerakan berulang yang sama yang memiliki efek berlebihan pada fungsi sendi. [ 5 ]
Faktor risiko
Asal usul osteochondritis dissecans saat ini belum dipahami dengan baik. Di antara faktor-faktor yang berkontribusi terhadap munculnya dan perkembangan penyakit ini, berikut ini dapat dibedakan:
- proses nekrotik lokal pada lempeng tulang subkondral;
- cedera sendi berulang, baik yang bersifat eksogen (cedera kontusif) maupun endogen (sindrom impeachment, yang berkembang akibat rotasi internal sendi, maupun dislokasi kebiasaan, ketidakstabilan sendi kronis, cedera lama);
- gangguan osifikasi enchondral;
- penyakit endokrin;
- kecenderungan genetik (cacat anatomi struktur sendi, anomali kongenital lapisan subkondral, dll.);
- sirkulasi darah yang tidak mencukupi, gangguan trofisme tulang dan jaringan tulang rawan, gangguan iskemik;
- tekanan teratur yang berlebihan pada sendi.
Banyak penulis yang mengusulkan pewarisan familial, bahkan menggambarkannya sebagai bentuk ringan displasia rangka yang disertai perawakan pendek.[ 6 ],[ 7 ] Namun, ketika menantang bukti pewarisan familial, Petrie[ 8 ] melaporkan pemeriksaan radiografi pada kerabat tingkat pertama dan hanya menemukan 1,2% dengan osteochondritis dissecans akut.
Patogenesis
Mekanisme patogenetik perkembangan osteochondritis dissecans belum diteliti secara memadai hingga saat ini. Ada beberapa teori yang dianggap oleh para spesialis sebagai teori utama. Namun, belum ada satu pun yang dikonfirmasi secara resmi. Namun demikian, mari kita bahas secara terpisah:
- Proses peradangan.
Beberapa peneliti telah menjelaskan perubahan inflamasi pada material histologis pasien dengan osteochondritis dissecans. Analisis mikroskopis terperinci menunjukkan tanda-tanda inflamasi nekrotik, non-spesifik, dan aseptik, tetapi pada beberapa biomaterial perubahan tersebut masih belum ada. [ 9 ]
- Cedera traumatis akut.
Kasus perkembangan osteochondritis dissecans telah dijelaskan sebagai konsekuensi dari trauma kronis atau akut yang menyebabkan proses iskemik dengan pembentukan elemen tulang-tulang rawan bebas.
- Cedera yang berulang.
Kerusakan mikro yang berulang dapat menjadi faktor pemicu penyakit, terutama pada anak-anak. [ 10 ], [ 11 ]
- Kecenderungan genetik.
Ada bukti adanya kecenderungan turun-temurun terhadap perkembangan patologi sendi. Secara khusus, beberapa pasien memiliki ciri anatomi yang berkontribusi terhadap munculnya masalah ini. [ 12 ]
- Proses iskemik.
Teori keterlibatan iskemia atau kemunduran trofisme vaskular di area yang terkena sudah ada sejak lama. Banyak kasus menunjukkan defisiensi jaringan vaskular, percabangan arteri yang lemah di area patologi. [ 13 ], [ 14 ]
Saat ini, osteochondritis dissecans dianggap sebagai lesi yang didapat pada tulang subkondral, ditandai dengan berbagai tingkat resorpsi dan sekuestrasi jaringan tulang dengan kemungkinan keterlibatan tulang rawan artikular melalui pelepasan, tidak terkait dengan fraktur osteochondral akut pada tulang rawan normal. [ 15 ]
Gejala membedah osteochondritis
Gejala klinis osteochondritis dissecans tidak spesifik dan dapat berbeda pada setiap pasien. Anak-anak dan remaja sering mengeluhkan nyeri yang menyebar pada sendi yang terkena: tidak konstan, terkadang intermiten, akut, disertai dengan terhambatnya gerakan pada sendi dan pembengkakannya.
Jika terjadi ketidakstabilan elemen yang terpisah, ketidakstabilan, penyumbatan, dan bunyi berderak diamati. Selama pemeriksaan, pembatasan beban pada sendi yang terkena terlihat. Palpasi disertai dengan rasa sakit. Penyakit jangka panjang dapat bermanifestasi dalam perubahan atrofi otot-otot terkemuka.
Tanda-tanda pertama osteochondritis dissecans pada orang dewasa dan anak-anak pada dasarnya sama: biasanya berupa nyeri ringan atau ketidaknyamanan, yang meningkat dengan aktivitas motorik dan beban sendi. Seiring perkembangan patologi, sindrom nyeri meningkat, sendi menjadi bengkak, dan nyeri palpasi muncul.
Setelah terlepasnya fragmen nekrotik, muncul keluhan berupa bunyi berderak teratur dan munculnya "kemacetan" motorik, yang dijelaskan oleh munculnya hambatan selama pergerakan permukaan sendi. Penyumbatan dapat terjadi - yang disebut "kemacetan" sendi, yang memanifestasikan dirinya sebagai nyeri akut dan ketidakmampuan untuk melakukan gerakan yang diinginkan.
Patologi dapat berkembang dan memburuk selama beberapa tahun – 2, 3, dan terkadang sepuluh tahun atau lebih. Gejala utamanya dapat berupa:
- nyeri (sakit atau tajam); 80% pasien biasanya mengalami nyeri ringan selama rata-rata 14 bulan dan klaudikasio ringan atau sedang setelah aktivitas fisik [ 16 ]
- busung;
- motor berderak;
- keterbatasan kemampuan motorik;
- penguncian sendi;
- meningkatnya kepincangan (dengan kerusakan pada sendi-sendi ekstremitas bawah);
- proses atrofi otot.
Osteochondritis dissecans pada anak-anak
Penyebab osteochondritis dissecans pada anak-anak juga tidak jelas. Namun, prognosis pada anak-anak lebih optimis dibandingkan pada orang dewasa.
Penyakit ini paling sering ditemukan pada anak laki-laki berusia 10-15 tahun, tetapi penyakit ini juga dapat menyerang anak-anak berusia 5-9 tahun. Dalam kebanyakan kasus, gangguan ini akan membaik seiring bertambahnya usia mereka.
Gejala utama masalah pada anak:
- nyeri tanpa sebab (biasanya di lutut), yang bertambah parah dengan aktivitas fisik;
- pembengkakan dan penyumbatan sendi.
Gejala-gejala ini memerlukan diagnostik yang mendesak – khususnya, X-ray, MRI, CT.
Perjalanan osteochondritis dissecans yang baik bukanlah alasan untuk tidak melakukan pengobatan. Pertama-tama, dokter menyarankan pasien untuk sepenuhnya menghindari aktivitas fisik pada anggota tubuh yang terkena. Jika penyakit tersebut menyerang anggota tubuh bagian bawah, anak tersebut diberi resep kruk, yang dapat digunakannya untuk berjalan selama beberapa bulan (biasanya hingga enam bulan). Fisioterapi dan terapi olahraga juga disertakan.
Jika tidak ada perbaikan dalam waktu yang ditentukan, maka hanya dalam kasus ini intervensi bedah diresepkan:
- kondroplasti mosaik artroskopi;
- revaskularisasi osteoperforasi.
Tahapan
Berdasarkan informasi yang diperoleh selama pemeriksaan sinar X, tahapan proses patologis berikut pada osteochondritis dissecans ditentukan:
- Pembentukan fokus nekrotik.
- Fase ireversibel pembatasan daerah nekrotik, diseksi.
- Pemisahan yang tidak lengkap dari elemen yang dibatasi secara nekrotik.
- Pemisahan lengkap unsur tulang rawan.
Selain klasifikasi di atas, stadium-stadium dibedakan tergantung pada gambaran endoskopi osteochondritis dissecans:
- Keutuhan tulang rawan hialin; kelembutan dan pembengkakan terdeteksi saat palpasi.
- Tulang rawan terpisah dan robek sepanjang tepi fokus nekrotik.
- Elemen yang mengalami perubahan nekrotik sebagian terpisah.
- Kawah menyerupai ceruk terbentuk di area yang terpengaruh, dan elemen intra-artikular bebas hadir.
Penyakit Koenig dibagi menjadi beberapa tahap berikut:
- Tulang rawan melunak tanpa merusak integritasnya.
- Sebagian tulang rawan terpisah, stabilitasnya terlihat.
- Tulang rawan menjadi nekrotik dan kontinuitasnya terganggu.
- Elemen bebas terbentuk, terlokalisasi pada cacat yang terbentuk atau di belakangnya.
Formulir
Patologi osteochondritis dissecans dibagi menjadi dewasa dan remaja (berkembang pada anak-anak dan remaja).
Klasifikasi tergantung pada lokalisasi proses patologis:
- Osteochondritis dissecans pada sendi lutut adalah nekrosis aseptik subkondral terbatas pada permukaan tulang artikular. Insidensi penyakit ini adalah 18-30 kasus per seratus ribu pasien. Daerah tulang rawan yang paling banyak terkena adalah bagian lateral kondilus medial femur, dekat takik interkondilaris (kondilus internal atau eksternal, patela). Osteochondritis dissecans pada patela memiliki prognosis yang paling buruk, karena sulit diobati. Osteochondritis dissecans pada kondilus medial femur disebut juga penyakit Koenig. [ 17 ], [ 18 ]
- Osteochondritis dissecans talus terjadi pada anak-anak berusia 9-16 tahun dan merupakan osteochondropati talus, dengan nekrosis aseptik dan kerusakan pada tulang rawan artikular. Nama lain untuk patologi ini adalah penyakit Diaz, atau osteochondritis dissecans pada sendi pergelangan kaki. Etiologi penyakit ini tidak diketahui. Jika tidak diobati, cacat kasar pada tulang rawan artikular akan terbentuk. [ 19 ]
- Osteochondritis dissecans sendi bahu adalah lesi pada kepala kondilus humerus di bagian tengah atau anterolateral. Penyakit ini jarang terjadi, terutama pada remaja; penyakit ini juga disebut penyakit Panner. Kasus kerusakan pada kepala radius, prosesus olekranon, dan fosa bahkan lebih jarang terjadi. [ 20 ]
- Osteochondritis dissecans pada sendi panggul memengaruhi kepala tulang paha. Penyakit ini mungkin memiliki manifestasi klinis dan radiologis yang minimal untuk waktu yang lama, tetapi seiring waktu, perubahan konfigurasi permukaan artikular menjadi jelas, gerakan pada sendi menjadi nyeri atau terhambat. Paling sering, patologi mulai berkembang di masa kanak-kanak.
Komplikasi dan konsekuensinya
Komplikasi osteochondritis dissecans yang paling tidak diharapkan adalah timbulnya arthrosis deformasi dengan penyumbatan motorik sendi dan terganggunya sumbu anggota tubuh yang terpengaruh.
Komponen mekanis dan biologis yang berubah yang disebabkan oleh nekrosis aseptik pada lempeng tulang dan munculnya elemen intra-artikular bebas menyebabkan pembentukan artrosis yang berubah bentuk dengan kerusakan pada tulang rawan hialin. Komplikasi ini khas untuk osteochondritis dissecans pada sendi lutut, femur, dan tibia. Tanda-tanda pertama dari memburuknya proses patologis: peningkatan rasa sakit, kepincangan (terutama saat berjalan menuruni tangga). Penyumbatan sendi dan sensasi benda asing di dalam sendi terjadi.
Perkembangan patologi menyebabkan konsekuensi berikut:
- perkembangan kontraktur dan munculnya krepitus;
- kelengkungan kontur sendi yang disebabkan oleh gangguan pada jaringan tulang dan hilangnya tulang rawan, serta atrofi otot;
- penyempitan ruang sendi;
- munculnya pertumbuhan tulang di sepanjang tepi celah.
Pada stadium lanjut penyakit, pasien kehilangan kemampuan untuk meluruskan anggota tubuh sepenuhnya pada sendi yang terkena, dan akibatnya, anggota tubuh (terutama yang lebih rendah) mengalami deformasi. Secara radiologis, deformasi dan sklerosis permukaan artikular, nekrosis subkondral, penyempitan ruang sendi yang signifikan, pertumbuhan tulang yang luas, dan fragmen intra-artikular yang bebas terlihat.
Diagnostik membedah osteochondritis
Langkah-langkah diagnostik dimulai dengan mengajukan pertanyaan dan memeriksa pasien. Osteochondritis dissecans ditandai dengan keluhan nyeri, penyumbatan pada sendi, bunyi berderak dan berbunyi klik, rentang gerak terbatas. Pasien mungkin menunjukkan patologi metabolik-distrofik sebelumnya, cedera, pemberian obat intra-artikular.
Selama pemeriksaan, dokter mencatat:
- penyumbatan sendi atau keterbatasan gerakan yang parah;
- bunyi klik, krepitasi.
Nyeri sendi dan kelainan bentuk terdeteksi melalui palpasi.
Pemeriksaan laboratorium ditentukan sebagai bagian dari pemeriksaan umum dan diferensial tubuh:
- tes darah klinis umum dengan penentuan formula leukosit;
- penentuan ESR;
- zat besi;
- antistreptolisin O;
- tingkat asam urat serum;
- Protein C-reaktif (metode kuantitatif);
- faktor reumatoid;
- faktor antinuklear pada sel HEp-2;
- tingkat antibodi terhadap antigen nuklir yang dapat diekstraksi.
Diagnostik laboratorium diperlukan untuk menyingkirkan artritis, penyakit autoimun sistemik, artritis reumatoid, sindrom Sjogren, dll.
Diagnostik instrumental diwakili, pertama-tama, oleh pencitraan resonansi magnetik. Telah terbukti secara eksperimental bahwa MRI adalah metode yang paling disukai untuk mendiagnosis osteochondritis dissecans, karena memungkinkan seseorang untuk menilai ukuran lesi dan kondisi tulang rawan dan lempeng subkondral, menentukan tingkat edema sumsum tulang (meningkatkan intensitas sinyal), mendeteksi elemen bebas di sendi, dan melacak dinamika proses patologis. Selain itu, MRI membantu memeriksa kondisi struktur sendi lainnya: meniskus, ligamen, lipatan sinovial, dll. [ 21 ]
Diagnostik ultrasonografi dan metode pemeriksaan lainnya tidak memberikan informasi lengkap tentang penyakit ini. Radiografi konvensional dan tomografi terkomputasi tidak informatif pada tahap awal osteochondritis dissecans (2-4 minggu). Metode ini hanya dapat digunakan untuk memperjelas beberapa hal setelah MRI.
Perbedaan diagnosa
Patologi |
Perbedaan utama dari osteochondritis dissecans |
Osteoartritis yang menyebabkan deformasi |
Osteofit dan area ligamen yang mengeras sering kali muncul sebagai elemen bebas intra-artikular. Namun, bentuknya biasanya tidak teratur dan memiliki tepi yang tajam. Tidak ada pula defek kondilus. |
Kondromatosis |
Tidak ada kawah khas pada epifisis tibia atau femur. Badan kondromus berbentuk seperti kacang, jumlahnya mencapai atau bahkan melebihi 10. |
Lipoartritis (penyakit Hoffa) |
Terdapat perubahan struktural pada badan lipid infrapatellar atau suprapatellar, yang memadat dan dapat memicu tanda-tanda strangulasi. Metode sinar-X dan resonansi magnetik memungkinkan diagnostik diferensial. |
Fraktur di dalam sendi |
Elemen intra-artikular yang terpisah akibat trauma memiliki bentuk yang tidak teratur, garis luar yang tidak rata. Tidak ada kawah yang khas. |
Salah tafsir tanpa patologi sendi |
Dalam beberapa kasus, spesialis yang kurang pengalaman salah mengira tulang sesamoid tendon gastrocnemius sebagai fragmen terpisah intra-artikular. Kawah khas kondilus lateral femur terkadang disalahartikan sebagai lumen subkondral, salah satu varian struktur anatomi normal sendi. |
Pengobatan membedah osteochondritis
Perawatan ditujukan untuk meningkatkan trofisme elemen tulang-tulang rawan dan memperbaiki bagian-bagian yang terpisah. Artroskopi digunakan untuk memvisualisasikan lokasi dan tingkat kerusakan serta menentukan tingkat pelepasan. Jika efektivitas perawatan konservatif awalnya dipertanyakan, intervensi bedah diresepkan.
Osteochondritis dissecans, yang disertai gejala-gejala khas tetapi tidak disertai ruptur elemen tulang-tulang rawan yang nyata, diobati dengan metode osteochondroperforative, dengan menggunakan kawat Kirschner.
Pengobatan konservatif hanya berlaku pada tahap awal osteochondritis dissecans. Pengobatan fisioterapi dilakukan dengan latar belakang pelepasan beban pada sendi yang terkena hingga satu setengah tahun. Selama waktu ini, pasien dilarang keras berolahraga. Pasien menggunakan kruk untuk berjalan, sehingga tidak membebani anggota tubuh yang terkena. Setelah nyeri mereda, latihan terapeutik diresepkan, yang melibatkan latihan non-penguatan, untuk mencegah atrofi otot. [ 22 ]
Obat
Jika terdeteksi adanya proses peradangan intra-artikular, terapi antibiotik diresepkan. Yang paling mungkin adalah Cefazolin atau Gentamicin. Vancomycin cocok digunakan jika terdeteksi adanya Staphylococcus aureus yang resistan terhadap Methicillin.
Obat antiinflamasi nonsteroid digunakan untuk meredakan nyeri. Jika pasien memiliki kontraindikasi untuk mengonsumsi obat tersebut (tukak lambung, pendarahan lambung), maka Paracetamol menjadi obat pilihan. Jika nyeri parah, analgesik opioid mungkin diindikasikan.
Antibiotik |
|
Sefazolin |
Dosis harian rata-rata adalah 1-4 g, dalam bentuk suntikan intravena atau intramuskular. Obat ini tidak digunakan jika terjadi hipersensitivitas terhadap sefalosporin dan antibiotik beta-laktam. |
Gentamisin |
Dosis harian standar obat ini adalah 3 mg/kg berat badan secara intramuskular atau intravena dalam 2-3 suntikan. Durasi terapi adalah 7 hari. Obat ini memiliki ototoksisitas. |
Vankomisin |
Diresepkan secara individual, dengan mempertimbangkan indikasi terapeutik. Diberikan secara intravena melalui infus. Pemberian yang cepat dapat memicu sejumlah efek samping, termasuk syok anafilaksis, sesak napas, gagal jantung. |
Obat pereda nyeri opioid |
|
Obat Tramadol |
Dosis tunggal obat (intravena atau oral) adalah 50-100 mg. Dosis harian maksimum obat adalah 400 mg. Periode pengobatan adalah 1-3 hari. |
Trimepiridin |
Obat ini diberikan secara intramuskular, intravena dalam bentuk larutan 1%, dalam jumlah 1 ml per hari. Durasi penggunaan adalah 1-3 hari. |
Obat antiinflamasi nonsteroid |
|
Obat Ketoprofen |
Diminum secara oral dengan dosis 200-300 mg per hari dalam 2-3 dosis, atau diberikan secara intramuskular dengan dosis 100 mg 1-2 kali per hari. Kemungkinan efek samping: dispepsia, gastritis, ruam kulit. |
Ketorolac |
Dosis tunggal obat adalah 10 mg. Dosis harian maksimum adalah 40 mg. Durasi pengobatan tidak boleh lebih dari 5 hari. Pemberian intramuskular atau intravena dalam dosis efektif minimal juga dimungkinkan. Efek samping yang mungkin terjadi: nyeri perut, diare, stomatitis, kolestasis, sakit kepala. |
Parasetamol |
Diresepkan dengan dosis 0,5-1 g hingga 4 kali sehari, selama 3-5 hari. Obat ini ditoleransi dengan baik dan jarang menimbulkan efek samping. Pengecualian: alergi terhadap Paracetamol. |
Perawatan fisioterapi
Fisioterapi paling sering digunakan pada tahap rehabilitasi setelah operasi osteochondritis dissecans. Prosedur berikut ini lebih diutamakan:
- krioterapi lokal (satu rangkaian perawatan mencakup hingga 10 prosedur);
- Terapi UFO (durasi kursus – 10 hari, satu prosedur setiap hari);
- terapi magnetik (satu rangkaian perawatan mencakup lima hingga sepuluh sesi);
- Terapi UHF (7-10 sesi);
- terapi laser (setiap hari selama 1 minggu).
Untuk meningkatkan sirkulasi darah pada sendi yang terkena dan mencegah atrofi otot, latihan terapi latihan khusus diresepkan:
- Ketegangan otot dengan peningkatan intensitas secara bertahap, berlangsung selama 6 detik, dengan jumlah pengulangan sekitar 10 per pendekatan.
- Fleksi dan ekstensi jari-jari anggota badan yang berulang, latihan untuk melatih sirkulasi perifer (menurunkan dan menaikkan anggota badan).
- Latihan untuk pencegahan kekakuan sendi (hingga 14 gerakan per pendekatan).
Dimungkinkan untuk menggunakan terapi lumpur dan terapi air, tergantung pada kebijakan dokter yang merawat.
Pengobatan herbal
Osteochondritis dissecans pada orang dewasa merupakan patologi yang secara dinamis tidak menguntungkan, yang jika tidak ditangani dengan tepat dapat menyebabkan kecacatan. Oleh karena itu, semakin cepat tindakan diambil untuk memerangi penyakit ini, semakin baik.
Pengobatan untuk osteochondritis dissecans harus menyeluruh. Jika dokter yang merawat tidak keberatan, beberapa metode tradisional dapat digunakan, khususnya pengobatan herbal.
- Parut akar lobak, panaskan sedikit hingga hangat, taruh di kain dan kompres bagian yang sakit. Ulangi prosedur ini dua hari sekali.
- Siapkan campuran herbal dari 1 sendok teh daun birch, daun jelatang dan dandelion, bunga marigold, dan rimpang willow dalam jumlah yang sama. Tuangkan 1 liter air mendidih ke atas campuran tersebut dan biarkan di bawah tutup selama 10 jam. Minum setengah gelas obat tersebut tiga kali sehari setengah jam sebelum makan. Masa pengobatan adalah 8 minggu.
- Siapkan campuran yang terdiri dari rosemary liar, hop cones, bunga chamomile, dan St. John's wort dalam jumlah yang sama. Kemudian ambil 2 sdm campuran tersebut, tuangkan 1 liter air mendidih, biarkan tertutup selama sekitar 10 jam, minum setengah gelas 4 kali sehari sebelum makan.
- Siapkan campuran 1 sendok teh batang raspberry, daun elecampane dan jelatang dalam jumlah yang sama, 1 sendok makan rosemary liar, dan 1 sendok teh bunga elderberry. Tambahkan 0,5 liter air mendidih ke dalam campuran dan biarkan tertutup selama 15-20 menit. Saring dan minum 100 ml tiga kali sehari sebelum makan. Durasi penggunaan: hingga tiga bulan.
- Tuangkan 500 ml air mendidih ke dalam 2 sdm daun lingonberry dan biarkan selama 40 menit. Minum 100-150 ml tiga kali sehari sebelum makan.
Menggosok sendi yang sakit dengan tingtur elecampane memberikan efek yang baik (50 g rimpang dituangkan ke dalam 150 ml vodka dan disimpan di tempat gelap selama 2 minggu).
Perawatan bedah
Beberapa penulis [ 23 ], [ 24 ] percaya bahwa pengobatan konservatif harus menjadi lini pertama pengobatan untuk lesi stabil pada anak-anak. Satu-satunya konsensus mengenai metode ini adalah bahwa jika pengobatan ini dipilih, durasinya harus 3 hingga 6 bulan sebelum memilih pengobatan bedah. [ 25 ]
Operasi bedah biasanya diindikasikan untuk lesi osteochondritis dissecans akut yang tidak stabil dan stabil yang tidak dapat diobati dengan pengobatan konservatif. [ 26 ], [ 27 ]
Perbedaan preferensi dokter bedah untuk perawatan bedah tercermin dalam berbagai teknik bedah. Teknik-teknik tersebut meliputi pengeboran (baik retrograde maupun antegrade), [ 28 ], [ 29 ] cangkok tulang, [ 30 ], [ 31 ] fiksasi, [ 32 ], [ 33 ] prosedur penyelarasan, [ 34 ] dan debridemen. [ 35 ]
Osteochondritis dissecans, yang terdeteksi pada pasien dewasa, sering menjadi indikasi untuk intervensi bedah. Pada tahap awal perkembangan patologi, area yang mati digantikan oleh jaringan yang baru terbentuk, dan pada tahap selanjutnya, fragmen bebas dihilangkan melalui artrotomi.
Skala intervensi ditentukan setelah melakukan pencitraan resonansi magnetik dan artroskopi. Sebagai aturan, sambil mempertahankan kontak elemen bebas dengan jaringan di sekitarnya, fragmen tulang rawan yang terpisah dibor dan diganti dengan jaringan hidup. Kawat Kirschner atau penusuk tipis digunakan untuk membuat terowongan. Kawat ditempatkan di tengah zona nekrotik, tegak lurus dengan permukaan sendi. Intervensi diselesaikan dengan reseksi area tulang rawan dan perawatan tepinya.
Jika lesi OCD terfragmentasi atau tidak dapat diperbaiki karena kualitas tulang rawan atau ketidakcocokan, fragmen harus diangkat, situs donor dihilangkan, dan cacat diperbaiki berdasarkan temuan individu.[ 36 ] Pengangkatan fragmen dapat memberikan penghilang rasa sakit jangka pendek.[ 37 ],[ 38 ]
Jika elemen bebas memiliki mobilitas yang jelas, elemen tersebut pertama-tama difiksasi dengan klem. Kemudian transisi penghubung (tulang atau tulang rawan) dipotong, setelah itu elemen tersebut dilepaskan. Saluran dibor di pelat subkondral, tepinya diproses. Sendi dicuci, jahitan dan perban aseptik diterapkan.
Setelah elemen bebas diperbaiki, jari-jari dilepas sekitar 2-2,5 bulan kemudian. Pada periode pascaoperasi, pasien diberi resep terapi antibiotik dan obat simptomatik.
Teknik artroplasti modern yang baru adalah transplantasi kondrosit autogen. Metode ini melibatkan kultur dan transplantasi sel, tetapi karena biaya prosedur yang tinggi, praktiknya saat ini terbatas. [ 39 ], [ 40 ]
Kebanyakan penulis melaporkan bahwa waktu penyembuhan radiografi berkisar antara 6 minggu hingga 2 tahun.
Pencegahan
Karena etiologi osteochondritis dissecans belum sepenuhnya dipahami, belum ada pencegahan khusus terhadap penyakit ini. Akan tetapi, dokter tetap memberikan sejumlah anjuran untuk mencegah perkembangan penyakit tersebut. Anjuran tersebut bersifat primer dan sekunder.
Pencegahan primer terdiri dari pemeliharaan kesehatan umum sistem muskuloskeletal:
- melawan kelebihan berat badan;
- aktivitas fisik sedang dan teratur;
- pencegahan cedera, mengenakan sepatu yang nyaman dan berkualitas tinggi;
- praktik tindakan penguatan umum;
- menghindari hipotermia, pengobatan tepat waktu terhadap setiap patologi dalam tubuh.
Pencegahan sekunder melibatkan pencegahan memburuknya osteochondritis dissecans yang sudah ada. Poin-poin pencegahan utama yang dipertimbangkan adalah sebagai berikut:
- pembatasan beban sendi;
- penolakan dari olahraga seperti lari, atletik, angkat beban, senam, basket, voli, sepak bola;
- koreksi karakteristik profesional, hindari berdiri terlalu lama, sering jongkok, rutin naik turun tangga;
- meninjau pola makan Anda, menghindari kelaparan, menghindari makanan berlemak dan monoton, memastikan tubuh menerima unsur mikro dan vitamin esensial.
Terapi latihan hanya boleh dilakukan di bawah pengawasan dokter. Latihan yang benar seharusnya tidak membebani sistem muskuloskeletal, tetapi mengembalikan kekuatan dan elastisitas sendi, memperlancar peredaran darah, dan meningkatkan proses metabolisme.
Atas rekomendasi dokter, Anda dapat melakukan sesi pijat untuk berbagai kelompok otot.
Ramalan cuaca
Osteochondritis dissecans adalah masalah ortopedi yang menantang karena sulit diidentifikasi dan diobati, meskipun perkembangan baru telah muncul di area ini.
Prognosis penyakit ini mungkin bergantung pada jenis pengobatan yang digunakan (obat-obatan, pembedahan), pada kematangan zona pertumbuhan, pada lokasi, stabilitas, dan ukuran elemen yang terpisah, pada integritas tulang rawan. Pada masa kanak-kanak, hasil penyakit ini sebagian besar menguntungkan: osteochondritis dissecans merespons pengobatan dengan baik pada anak-anak. Pada masa dewasa, diagnosis dini patologi penting, yang secara langsung memengaruhi prognosis jangka panjang. Hasil yang paling tidak menguntungkan diamati pada pasien dengan komplikasi, serta dengan patologi kondilus lateral femur.

