
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Perikoronaritis
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
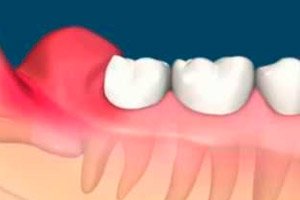
Penyakit radang odontogenik, perikoronitis, terjadi selama tumbuh gigi. Penyakit ini terutama menyerang gigi geraham ketiga, yang merupakan gigi terakhir yang tumbuh – setelah usia 17 tahun, dan banyak orang mengalami berbagai komplikasi. Perikoronitis – radang dan infeksi jaringan lunak di sekitar gigi yang tumbuh sebagian – sering dikaitkan dengan gigi geraham ketiga permanen yang terpengaruh. Kondisi terkait lainnya meliputi karies gigi, resorpsi akar gigi yang berdekatan, dan jarang terjadi pembentukan kista dan tumor.
Epidemiologi
Prevalensi perikoronitis pada orang berusia 20-29 tahun, menurut statistik dari ahli bedah gigi Eropa, mencapai 80%, dan 67% pasien dengan penyakit ini memiliki lesi infeksi yang dalam pada jaringan periodontal dengan penyebaran ke kelenjar getah bening serviks dan bahkan sinus paranasal. [ 1 ]
Setidaknya satu gigi bungsu yang belum tumbuh atau tumbuh sebagian terdeteksi oleh dokter gigi pada 90% pasien berusia 20 tahun. [ 2 ] Omong-omong, pada hampir 2% orang, gigi geraham ketiga tidak tumbuh sama sekali. Wanita (62,7%) lebih sering menderita perikoronitis daripada pria (37,3%). [ 3 ], [ 4 ]
Sekitar 40% dari semua gigi yang dicabut adalah gigi bungsu, yang erupsinya menyebabkan perikoronitis.
Penyebab perikoroneritis
Penyebab utama peradangan jaringan gusi di sekitar mahkota gigi bungsu yang tumbuh sebagian - perikoronitis atau perikoronitis - adalah infeksi, yang fokusnya terbentuk di ruang perikoroner selama retensi gigi (tumbuh tertunda), distopianya - ketika seluruhnya atau sebagian ditutupi oleh jaringan mukosa gusi (yang disebut tudung - operkulum gigi), dan juga jika benih gigi awalnya tidak terletak dengan benar di dalam gusi dan tidak dapat menggantikan tempatnya di barisan gigi.
Perikoronitis gigi bungsu biasanya berkembang pada orang dewasa bersamaan dengan tumbuhnya gigi molar ketiga rahang bawah, yang dapat tumbuh pada sudut lancip dan tegak lurus terhadap gigi molar kedua dan gigi lainnya, ke arah pipi atau bagian belakang mulut. Sangat sering, terjadi penyumbatan jaringan di sekitar gigi molar ketiga bawah oleh gigi kunyah rahang atas.
Jelas bahwa perikoronitis pada anak-anak tidak dapat dikaitkan dengan gigi bungsu, dan, seperti yang ditunjukkan oleh praktik klinis, peradangan pada jaringan di sekitar gigi yang sedang tumbuh pada anak merupakan fenomena yang cukup langka. Paling sering (sekitar 36% kasus), peradangan menyertai tumbuhnya gigi molar permanen bawah kedua pada anak-anak setelah usia 10-11 tahun.
Faktor risiko
Faktor risiko utamanya adalah kebersihan mulut yang buruk dan kesulitan membersihkan gigi yang baru tumbuh sebagian. Hal ini menyebabkan plak, sisa makanan, dan bakteri menumpuk di bawah lapisan gusi yang menutupi gigi, sehingga menciptakan kondisi yang memicu timbulnya peradangan yang menyakitkan.
Faktor predisposisi meliputi kelainan pada perkembangan gigi, serta adanya infeksi saluran pernapasan atas akut atau kronis, yang menurut beberapa data, terdapat pada lebih dari 40% kasus perikoronitis. [ 5 ]
Patogenesis
Dalam semua kasus, patogenesis peradangan jaringan gusi di sekitar mahkota gigi yang sedang erupsi disebabkan oleh flora mikroba, terutama anaerobik, yang berkembang di ruang perikoronal yang terletak distal - tempat yang ideal untuk pertumbuhan dan reproduksi bakteri yang aktif. [ 6 ]
Sebagai aturan, bakteri berikut (termasuk yang wajib) berhubungan langsung dengan proses inflamasi dan perubahan jaringan periodontal: Prevotella melaninogenica, Capnocytophaga spp., Peptostreptococcus spp., Veillonella spp., Fusobacterium mucleatum, Streptococcus mitis. Bacteroides oralis, Propionibacterium spp., Actinomycetales odontolyticus dan Actinomycetales pyogenes. [ 7 ], [ 8 ]
Dalam kasus ini, gambaran morfologi perikoronitis tidak bergantung pada jenis infeksi, tetapi pada karakteristik proses inflamasi, yang dapat bersifat superfisial (katarak) atau lebih dalam (melibatkan jaringan lunak) - purulen, serta ulseratif (dengan erosi selaput lendir).
Gejala perikoroneritis
Gejala periokoronitis tidak muncul sekaligus. Tanda pertama adalah munculnya edema inflamasi dan munculnya sensasi nyeri di rahang, yang meningkat cukup cepat dan dapat menyebar ke area telinga dan zona submandibular.
Spektrum gejalanya bisa bervariasi dari nyeri ringan, nyeri seperti sakit hingga nyeri tajam atau berdenyut, kemerahan, pembengkakan, keluarnya cairan bernanah, keterbatasan pembukaan mulut, demam, limfadenopati, halitosis, lesi faring dan toksemia sistemik.[ 9 ]
Menurut penelitian yang dilakukan oleh Jirapun dan Aurasa, gejala yang terkait dengan perikoronitis diklasifikasikan sebagai nyeri, 35,3%; pembengkakan, 21,7%; rasa tidak nyaman saat makan, 3,6%; keluarnya cairan bernanah, 3,0%; dan gejala lainnya, 1,3% (seperti trismus, sakit tenggorokan, dan limfadenitis).
Pembengkakan tersebut menyebabkan penyumbatan sebagian pada sendi temporomandibular, sehingga menimbulkan kesulitan dalam membuka mulut sepenuhnya (trismus) dan nyeri saat mengunyah.
Peradangan dapat bersifat akut, subakut, dan kronis; dalam banyak kasus, proses peradangan disertai dengan pembentukan eksudat purulen-nekrotik yang disekresikan dari bawah selaput lendir yang menutupi mahkota gigi, dan ini adalah perikoronitis purulen.
Perikoronitis akut ditandai dengan kemerahan dan pembengkakan jaringan di sekitar gigi, serta langit-langit dan sebagian faring); demam; nyeri berdenyut akut (bertambah saat mengunyah); disfagia (kesulitan menelan). Perikoronitis purulen akut ditandai dengan hipertermia berat; pendarahan selaput lendir di area yang terkena; halitosis (bau busuk dari mulut) dan keluarnya nanah dari kantung perikoroner; nyeri menyebar ke seluruh rahang dan faring. Mungkin ada pembesaran dan peradangan pada kelenjar getah bening serviks.
Perikoronitis subakut berbeda dari bentuk akut karena tidak adanya trismus dan nyeri yang lebih terlokalisasi.
Perikoronitis kronis menyebabkan edema dan hiperemia jaringan lokal; nyeri tumpul (nyeri) periodik; maserasi mukosa bukal yang paling dekat dengan gigi yang sedang erupsi; halitosis dan rasa tidak enak di mulut; nyeri pada kelenjar getah bening submandibular (saat diraba).
Komplikasi dan konsekuensinya
Penting untuk diketahui bahwa perikoronitis dapat menyebabkan konsekuensi dan komplikasi serius, termasuk:
- radang amandel; [ 10 ]
- abses perifaring;
- abses peritonsiler;
- fluks getah;
- limfadenopati regional (radang kelenjar getah bening submandibular dan serviks);
- phlegmon pada ruang retrofaring dan dasar rongga mulut (angina Ludwig);
- peradangan periodontal;
- penyebaran peradangan ke periosteum gusi dengan perkembangan periostitis.
Diagnostik perikoroneritis
Bagi dokter gigi, mendiagnosis periokoronitis tidaklah sulit saat memeriksa rongga mulut: gigi dan gusi.
Dan untuk memvisualisasikan gigi yang belum erupsi dan menentukan taktik perawatan, diagnostik instrumental dilakukan: Sinar-X atau ortopantomografi untuk mendapatkan ortopantomogram - gambar panorama semua gigi dan struktur periodontal.
Perbedaan diagnosa
Diagnostik diferensial membantu memperjelas diagnosis pada kasus di mana pasien memiliki kista folikel atau eksostosis rahang, tumor gusi atau kelenjar ludah.
Siapa yang harus dihubungi?
Pengobatan perikoroneritis
Hasil pengobatan pasien perikoronitis tergantung pada bentuk penyakit dan cara pengobatannya. [ 11 ] Pengobatan perikoronitis meliputi pembersihan ruang perikoroner, drainase nanah, pengeringan daerah yang terkena, pengobatan dengan antiseptik, terapi fotodinamik dengan metilen biru. [ 12 ]
Untuk meredakan peradangan, antibiotik β-laktam (Amoksisilin, Klavamitin, dll.) atau Metronidazol diresepkan; NSAID, seperti Ketonal atau Ibuprofen, membantu meredakan nyeri dan peradangan.
Hasil uji kepekaan antibiotik menunjukkan bahwa amoksisilin dan pristinamisin merupakan obat yang paling efektif terhadap strain yang diuji dan, khususnya, terhadap strain yang tergolong aerobik. Metronidazol sendiri atau dalam kombinasi dengan spiramisin, amoksisilin dengan dosis 4 mg/liter dan pristinamisin merupakan obat yang paling efektif terhadap bakteri anaerob obligat. Efektivitas obat yang terakhir menegaskan nilainya dalam kasus akut dan setelah kegagalan antibiotik lainnya. [ 13 ], [ 14 ]
Dokter gigi tidak hanya memperhitungkan tingkat peradangan dan tingkat keparahan infeksi, tetapi juga posisi gigi yang erupsi. Dan setelah fase akut proses peradangan berakhir, salah satu prosedur bedah gigi dilakukan. Jika posisi gigi normal, maka untuk melepaskan mahkotanya dan erupsi lengkap, diperlukan eksisi perikoronitis, yaitu operkulektomi (biasa atau laser), di mana flap jaringan mukosa gusi di atas gigi yang erupsi sebagian dihilangkan.
Perikoronotomi (perikoronarektomi) juga dilakukan – pengangkatan tudung pada perikoronitis dengan perawatan antiseptik pada luka dan drainasenya. Dalam kedua kasus, antibiotik spektrum luas diresepkan pada periode pascaoperasi.
Dan ketika posisi gigi tidak normal, maka dilakukan tindakan ekstraksi – pencabutan gigi geraham bungsu. [ 15 ]
Pengobatan perikoronitis di rumah dilakukan dengan berkumur dengan larutan garam dapur hangat, rebusan sage, kulit kayu ek, peppermint, bunga chamomile, akar jahe, serta larutan dengan penambahan beberapa tetes tingtur alkohol 10% propolis. [ 16 ]
Pencegahan
Pembersihan gigi secara menyeluruh dan kepatuhan terhadap aturan kebersihan mulut, serta mencari pertolongan medis tepat waktu merupakan faktor kunci dalam mencegah penyakit radang gigi. [ 17 ]
Ramalan cuaca
Perikoronitis dapat disembuhkan, tetapi prognosis mengenai lamanya pengobatannya sangat bergantung pada tingkat keparahan peradangan infeksi dan kondisi sistem kekebalan tubuh pasien.
Dengan peradangan ringan dan penanganan yang tepat, mungkin perlu waktu beberapa hari atau seminggu agar penyakit ini benar-benar berhenti. Dalam kasus yang parah atau jika terjadi komplikasi perikoronitis, pemulihan mungkin memerlukan waktu lebih lama dan memerlukan terapi tambahan.

