
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Anaplasmosis granulositik pada manusia
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
Penyakit menular anaplasmosis merupakan patologi yang dapat menular, yaitu penyakit yang ditularkan oleh serangga penghisap darah. Dalam kasus ini, penyakit ini disebarkan oleh kutu ixodid, artropoda yang sama yang juga dapat menularkan ensefalitis dan borreliosis yang ditularkan melalui kutu.
Anaplasmosis memiliki gejala polimorfik dan musim yang khas (terutama musim semi-musim panas), yang dikaitkan dengan periode aktivitas kutu alami. Orang yang terinfeksi tidak menyebarkan infeksi, sehingga kontak dengannya tidak berbahaya bagi orang lain. [ 1 ]
Epidemiologi
Anaplasmosis pertama kali dilaporkan pada tahun 1994 oleh Chen et al. (J Clin Micro 1994; 32(3):589-595). Kasus anaplasmosis telah diidentifikasi di seluruh dunia; di Amerika Serikat, penyakit ini paling sering dilaporkan di wilayah Midwest bagian atas dan Timur Laut. Aktivitas penyakit ini juga telah dilaporkan di Eropa utara dan Asia Tenggara.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
Di Rusia, infeksi anaplasma melalui kutu terjadi pada 5-20% (sebagian besar kasus terjadi di wilayah Baikal dan Perm Krai). Di Belarus, tingkat infeksi berkisar antara 4 hingga 25% (prevalensi tertinggi tercatat di hutan Belovezhskaya Pushcha). Di Ukraina dan Polandia, tingkat prevalensinya kira-kira sama - 23%. Jumlah kasus anaplasmosis di Amerika Serikat yang dilaporkan ke CDC terus meningkat sejak penyakit tersebut mulai tercatat, dari 348 kasus pada tahun 2000 hingga puncaknya pada 5.762 kasus pada tahun 2017. Kasus yang dilaporkan pada tahun 2018 secara signifikan lebih rendah, tetapi meningkat menjadi sekitar tahun 2017 pada tahun 2019 dengan 5.655 kasus. [ 6 ]
Anaplasmosis ditandai dengan musimnya, yang sesuai dengan periode aktif kutu ixodid. Lonjakan infeksi diamati dari pertengahan musim semi hingga akhir musim panas, atau lebih tepatnya, dari April hingga awal September. Sebagai aturan, anaplasma ditemukan di zonalitas yang sama dengan jenis infeksi lain yang ditularkan oleh kutu, khususnya borrelia patogen. Telah ditetapkan bahwa satu kutu ixodid dapat secara bersamaan membawa hingga tujuh patogen penyakit virus dan mikroba. Itulah sebabnya lebih dari separuh kasus penyakit ini merupakan infeksi campuran - lesi oleh beberapa patogen menular pada saat yang sama, yang secara signifikan memperburuk hasil patologi. Pada sebagian besar pasien, anaplasmosis terdeteksi dalam kombinasi dengan borreliosis atau ensefalitis yang ditularkan melalui kutu, atau dengan ehrlichiosis monositik. Pada lebih dari 80% kasus, koinfeksi dengan anaplasmosis dan borreliosis diamati.
Penyebab anaplasmosis
Agen penyebab patologi infeksius adalah anaplasma (nama lengkap Anaplasma phagocytophilum) - bakteri intraseluler terkecil. Saat memasuki aliran darah manusia, bakteri ini menembus granulosit dan menyebar ke seluruh bagian tubuh.
Dalam kondisi alami, anaplasma sering kali bersarang di tubuh tikus dan mencit, dan di daerah yang dihuni anjing, kucing, kuda, dan hewan lainnya dapat terinfeksi. Namun, mereka tidak menimbulkan bahaya bagi manusia: bahkan jika hewan yang terinfeksi menggigit seseorang, infeksi tidak terjadi. [ 7 ]
Bahaya bagi manusia dalam hal terkena anaplasmosis adalah serangan kutu ixodid, karena selama gigitan kutu tersebut mengeluarkan air liur ke dalam luka, yang mengandung anaplasma.
Bakteri penyebab anaplasmosis memiliki diameter kurang dari 1 mikron. Bakteri ini masuk ke aliran darah sistemik bersama dengan cairan ludah serangga. Saat masuk ke jaringan organ dalam, patogen mengaktifkan proses peradangan. Bakteri mulai berkembang biak dengan cepat, yang menyebabkan penekanan sistem kekebalan tubuh dan, sebagai akibatnya, penambahan penyakit infeksi sekunder - mikroba, virus atau jamur.
Reservoir utamanya adalah tikus berkaki putih Peromyscus leucopus; namun, berbagai mamalia liar dan domestik telah diidentifikasi sebagai reservoir. [ 8 ], [ 9 ] Kutu dapat menyebarkan infeksi antara hewan liar dan hewan ternak, terutama ungulata, anjing, hewan pengerat, dan bahkan burung yang bermigrasi secara teratur dan dengan demikian memfasilitasi penularan patogen yang lebih luas. Anaplasma hidup pada hewan selama beberapa minggu, selama waktu tersebut serangga yang sebelumnya tidak terinfeksi menjadi penyebar.
Faktor risiko
Kutu penghisap darah dapat membawa berbagai macam infeksi. Yang paling terkenal adalah ensefalitis yang ditularkan melalui kutu dan borreliosis, dan patogen seperti anaplasma baru diisolasi beberapa dekade lalu.
Risiko infeksi anaplasma bergantung pada jumlah total kutu di suatu area, persentase serangga yang terinfeksi, dan perilaku manusia. Di area dengan risiko anaplasmosis yang tinggi, bahaya utamanya mengancam mereka yang beristirahat atau bekerja di hutan, perkebunan hutan, dan area taman - misalnya, kategori risiko khusus meliputi pemburu, nelayan, pemetik jamur, rimbawan, wisatawan, petani, personel militer, dll.
Kutu Ixodid sensitif terhadap iklim: mereka memilih untuk hidup di daerah dengan kelembaban sedang atau tinggi, curah hujan yang sering, atau tertutup oleh semak belukar yang lebat, di mana tingkat kelembaban dapat dipertahankan pada sekitar 80%. Prioritas serangga ini adalah hutan gugur dan hutan campuran, lahan terbuka, hutan-padang rumput, taman, alun-alun, dan kebun. Selama beberapa tahun terakhir, artropoda penghisap darah telah menyebar cukup luas ke daerah dataran tinggi dan utara. [ 10 ]
Patogenesis
Anaplasmosis ditularkan saat kutu menyerang saat menghisap darah. Di lingkungan kutu, infeksi ditularkan dari betina ke keturunannya, yang menyebabkan sirkulasi patogen terus-menerus. Rute kontak penularan anaplasma (melalui kerusakan kulit), serta rute pencernaan (saat mengonsumsi susu, daging) belum terbukti.
Orang-orang paling rentan terhadap serangan kutu pada musim semi dan panas, saat aktivitas serangga mencapai puncaknya. Waktu dimulainya musim kutu bervariasi, tergantung pada kondisi cuaca. Jika musim semi hangat dan lebih awal, maka artropoda mulai "berburu" pada akhir Maret, dan aktivitasnya meningkat secara signifikan pada paruh kedua musim panas karena akumulasi sejumlah besar bakteri.
Serangga aktif hampir sepanjang waktu, tetapi dalam cuaca cerah dan hangat, agresivitas tertinggi mereka diamati dari pukul delapan hingga sebelas pagi, kemudian secara bertahap menurun dan meningkat lagi dari pukul lima hingga delapan malam. Dalam cuaca berawan, aktivitas harian kutu kira-kira sama. Perlambatan aktivitas diamati dalam kondisi panas dan selama hujan lebat.
Serangga penghisap darah hidup terutama di hutan besar, lebih jarang di hutan kecil, sabuk hutan, dan hutan stepa. Kutu lebih umum di tempat-tempat lembab, di jurang hutan, semak belukar, dekat sungai dan jalan setapak. Mereka juga hidup di kota-kota: di tepi sungai, di cagar alam, serta taman dan alun-alun, dan mereka merasakan pendekatan benda hidup melalui penciuman dari jarak 10 meter.
Kutu melewati beberapa tahap perkembangan: telur, larva, nimfa, dewasa. Untuk memastikan jalannya semua tahap yang normal, diperlukan darah hewan berdarah panas, sehingga kutu dengan tekun mencari "pencari nafkah": bisa berupa hewan hutan atau burung kecil, serta hewan besar atau ternak. Dalam proses menghisap darah, kutu "berbagi" bakteri dengan hewan, sehingga menjadi reservoir infeksi tambahan. Terjadilah semacam sirkulasi bakteri: dari kutu ke makhluk hidup, dan kembali lagi ke kutu. Selain itu, sel bakteri juga dapat menyebar dari serangga ke keturunannya. [ 11 ]
Infeksi pada manusia terjadi melalui gigitan kutu. Patogen memasuki tubuh manusia melalui kulit yang tergigit dan menembus aliran darah, lalu ke berbagai organ dalam, termasuk organ yang jauh, yang menyebabkan gambaran klinis anaplasmosis.
Anaplasma "menginfeksi" granulosit, terutama neutrofil dewasa. Koloni bakteri morula utuh terbentuk di dalam sitosol leukosit. Setelah infeksi, patogen menembus sel, mulai berkembang biak di vakuola sitoplasma dan kemudian meninggalkan sel ini. Mekanisme patologis perkembangan penyakit disertai dengan kerusakan makrofag limpa, serta sel hati dan sumsum tulang, kelenjar getah bening dan struktur lain, di mana reaksi inflamasi mulai berkembang. Terhadap latar belakang kerusakan leukosit dan perkembangan proses inflamasi, sistem kekebalan tubuh ditekan, yang tidak hanya memperburuk situasi, tetapi juga berkontribusi pada munculnya infeksi sekunder dari asal mana pun. [ 12 ]
Gejala anaplasmosis
Pada anaplasmosis, seseorang dapat mengamati gejala-gejala yang luas dengan tingkat keparahan yang bervariasi, yang bergantung pada karakteristik perjalanan penyakit. Tanda-tanda pertama muncul pada akhir masa inkubasi laten, yang berlangsung dari beberapa hari hingga beberapa minggu (biasanya sekitar dua minggu), jika dihitung sejak bakteri memasuki aliran darah manusia. [ 13 ]
Pada kasus yang ringan, gambaran klinisnya mirip dengan ARVI (infeksi virus pernapasan akut) yang umum. Gejala-gejala berikut ini merupakan gejala yang umum:
- kemerosotan kesehatan yang tajam;
- peningkatan suhu hingga 38,5°C;
- demam;
- perasaan lemah yang kuat;
- kehilangan nafsu makan, dispepsia;
- nyeri di kepala, otot, sendi;
- kadang-kadang – rasa nyeri dan kering di tenggorokan, batuk, rasa tidak nyaman di daerah hati.
Pada kasus sedang, tingkat keparahan gejala lebih jelas. Gejala berikut ditambahkan ke gejala di atas:
- pusing dan tanda-tanda neurologi lainnya;
- sering muntah;
- kesulitan bernafas;
- penurunan diuresis harian (kemungkinan timbulnya anuria);
- pembengkakan jaringan lunak;
- detak jantung melambat, tekanan darah menurun;
- rasa tidak nyaman pada daerah hati.
Jika pasien menderita defisiensi imun, maka anaplasmosis akan sangat parah dengan latar belakang ini. Gejala-gejala berikut muncul:
- suhu tubuh terus meningkat, tanpa ada normalisasi selama beberapa minggu;
- tanda-tanda neurologis yang jelas, seringkali dengan gambaran kerusakan otak umum (gangguan kesadaran - dari kelesuan sampai keadaan koma), kejang umum;
- peningkatan pendarahan, terjadinya pendarahan internal (darah dalam tinja dan urin, muntah berdarah);
- gangguan irama jantung.
Manifestasi keterlibatan sistem saraf tepi meliputi pleksopati brakialis, kelumpuhan saraf kranial, polineuropati demielinasi, dan kelumpuhan saraf wajah bilateral. Pemulihan fungsi neurologis mungkin memerlukan waktu beberapa bulan.[ 14 ],[ 15 ],[ 16 ]
Tanda-tanda pertama
Segera setelah masa inkubasi, yang berlangsung rata-rata 5-22 hari, gejala pertama muncul:
- peningkatan suhu secara tiba-tiba (suhu demam);
- sakit kepala;
- kelelahan parah, kelemahan;
- berbagai manifestasi dispepsia: dari nyeri di perut dan daerah hati hingga muntah hebat;
- tekanan darah menurun, pusing;
- peningkatan keringat.
Gejala seperti nyeri dan rasa terbakar di tenggorokan, batuk tidak ditemukan pada semua pasien, tetapi tidak dikecualikan. Seperti yang Anda lihat, gambaran klinisnya tidak spesifik dan lebih menyerupai infeksi pernapasan virus apa pun, termasuk influenza. Oleh karena itu, ada kemungkinan besar untuk membuat diagnosis yang salah. Anaplasmosis dapat dicurigai jika pasien menunjukkan gigitan kutu baru-baru ini. [ 17 ]
Anaplasmosis pada anak
Jika pada orang dewasa anaplasmosis ditularkan melalui gigitan kutu, maka pada anak-anak ada cara lain penularan infeksi - dari ibu ke janin. Penyakit ini ditandai dengan suhu tinggi, sakit kepala dan nyeri otot, detak jantung lambat dan tekanan darah menurun.
Gambaran klinis anaplasmosis paling sering diwakili oleh bentuk sedang hingga berat, namun, jenis perkembangan seperti itu merupakan karakteristik utama pasien dewasa. Anak-anak menderita penyakit menular terutama dalam bentuk ringan. Hanya dalam beberapa kasus, anak-anak mengembangkan hepatitis anikterik dengan peningkatan aktivitas transaminase. Bahkan lebih jarang, kerusakan ginjal diamati dengan perkembangan hipoisostenuria, proteinuria dan eritrosituria, serta peningkatan kadar kreatinin dan urea dalam darah. Dalam kasus yang terisolasi, patologi diperumit oleh syok toksik infeksius, gagal ginjal akut, sindrom gangguan pernapasan akut, meningoensefalitis. [ 18 ]
Pengobatan penyakit ini pada anak-anak, serta pada orang dewasa, didasarkan pada penggunaan Doxycycline. Secara umum diterima bahwa obat ini diresepkan untuk anak-anak sejak usia 12 tahun. Namun, ada beberapa kasus pengobatan dini dengan Doxycycline - khususnya, sejak usia 3-4 tahun. Dosisnya dipilih secara individual.
Tahapan
Ada tiga tahap perkembangan anaplasmosis: akut, subklinis dan kronis.
Tahap akut ditandai dengan fluktuasi suhu hingga nilai tinggi (40-41°C), penurunan berat badan yang tajam dan kelemahan, sesak napas seperti dispnea, pembengkakan kelenjar getah bening, munculnya rinitis dan konjungtivitis purulen, dan limpa yang membesar. Beberapa pasien mengalami peningkatan sensitivitas yang disebabkan oleh iritasi meningen, serta kejang, kedutan otot, poliartritis, dan kelumpuhan saraf kranial. [ 19 ]
Tahap akut secara bertahap berubah menjadi tahap subklinis, di mana anemia, trombositopenia, leukopenia (dalam beberapa kasus, leukositosis) diamati. Kemudian, setelah sekitar 1,5 hingga 4 bulan (bahkan tanpa pengobatan), pemulihan atau tahap kronis penyakit berikutnya dapat terjadi. Hal ini ditandai dengan anemia, trombositopenia, edema, dan penambahan patologi infeksi sekunder. [ 20 ]
Formulir
Tergantung pada intensitas gejala, jenis anaplasmosis berikut dibedakan:
- laten, asimtomatik (subklinis)
- nyata (eksplisit).
Tergantung pada tingkat keparahan penyakit menular, ada kasus ringan, sedang, dan berat.
Selain itu, terdapat perbedaan antara anaplasmosis trombosit dan anaplasmosis granulosit, namun kerusakan trombosit hanya merupakan ciri khas dalam bidang kedokteran hewan, karena penyakit ini banyak ditemukan pada kucing dan anjing. [ 21 ]
Anaplasma merupakan patogen yang tidak hanya menyerang manusia, tetapi juga anjing, sapi, kuda, dan spesies hewan lainnya. Anaplasmosis yang ditularkan melalui kutu pada manusia dapat ditemukan hampir di mana saja di dunia, karena pembawa penyakit ini - kutu - hidup di negara-negara Eropa dan Asia.
Anaplasmosis pada sapi dan hewan ternak lainnya merupakan penyakit yang sudah lama dikenal, yang pertama kali dideskripsikan pada abad ke-18: saat itu penyakit ini disebut demam kutu, penyakit ini terutama menyerang kambing, anak sapi, dan domba. Keberadaan anaplasmosis granulosit pada kuda secara resmi dikonfirmasi pada tahun 1969, dan pada anjing - pada tahun 1982. [ 22 ] Selain kutu, lalat kuda, lalat penyengat, lalat penghisap darah domba, dan lalat hitam dapat menjadi pembawa infeksi.
Anaplasmosis pada domba dan hewan ternak lainnya ditunjukkan dengan tanda-tanda awal berikut:
- peningkatan suhu secara tiba-tiba;
- menguningnya jaringan mukosa akibat kelebihan bilirubin dalam aliran darah;
- kesulitan bernafas, nafas berat, tanda-tanda hipoksia;
- detak jantung cepat;
- penurunan berat badan yang cepat;
- kehilangan selera makan;
- apatis, kelesuan;
- gangguan pencernaan;
- penurunan hasil produksi susu;
- edema (dewlap dan tungkai);
- batuk.
Infeksi hewan sering kali disebabkan oleh gangguan makan. Dengan demikian, orang yang sakit, karena metabolisme yang terganggu, mencoba mencicipi dan mengunyah benda-benda yang tidak dapat dimakan. Kegagalan metabolisme, penekanan proses oksidasi-reduksi menyebabkan terganggunya hematopoiesis, penurunan kadar hemoglobin dalam darah, dan perkembangan hipoksia. Keracunan memerlukan perkembangan reaksi inflamasi, edema dan perdarahan diamati. Diagnosis yang benar dan resep pengobatan yang tepat waktu memainkan peran yang menentukan dalam prognosis patologi. [ 23 ]
Sejumlah besar hewan peliharaan dan hewan liar dapat menjadi tempat berkembang biaknya agen penyebab anaplasmosis. Sementara itu, anjing, kucing, dan bahkan manusia sendiri merupakan inang tidak sengaja yang tidak berperan sebagai penular infeksi ke makhluk hidup lainnya.
Anaplasmosis pada kucing merupakan yang paling langka – hanya dalam beberapa kasus. Hewan menjadi mudah lelah, cenderung menghindari aktivitas apa pun, lebih banyak beristirahat, dan hampir tidak makan. Penyakit kuning sering muncul.
Anaplasmosis pada anjing juga tidak memiliki gejala khusus. Depresi, demam, pembesaran hati dan limpa, serta kepincangan dicatat. Ada deskripsi batuk, muntah, dan diare pada hewan. Perlu dicatat bahwa di Amerika Utara, patologi ini sebagian besar memiliki perjalanan penyakit yang ringan, sementara di negara-negara Eropa, hasil yang fatal sering diamati.
Bagi sebagian besar hewan, prognosis anaplasmosis baik, asalkan terapi antibiotik diberikan tepat waktu. Gambaran darah stabil dalam waktu 2 minggu sejak dimulainya terapi. Hasil fatal pada anjing dan kucing belum dijelaskan. Perjalanan patologi yang lebih kompleks diamati dengan infeksi gabungan, ketika anaplasma dikombinasikan dengan patogen lain yang ditularkan selama gigitan kutu. [ 24 ]
Komplikasi dan konsekuensinya
Jika pasien dengan anaplasmosis tidak mencari pertolongan medis, atau pengobatan awalnya diresepkan secara tidak tepat, risiko komplikasi meningkat secara signifikan. Sayangnya, hal ini cukup sering terjadi, dan alih-alih infeksi riketsia, pasien mulai diobati untuk infeksi virus pernapasan akut, influenza, atau bronkitis akut. [ 25 ]
Penting untuk dipahami bahwa komplikasi penyakit menular dapat sangat berbahaya, karena sering kali menimbulkan konsekuensi serius, bahkan kematian pasien. Berikut ini adalah beberapa komplikasi yang paling umum:
- monoinfeksi;
- gagal ginjal;
- kerusakan sistem saraf pusat;
- gagal jantung, miokarditis;
- aspergillosis paru, gagal napas;
- syok toksik menular;
- pneumonia atipikal;
- koagulopati, pendarahan internal;
- meningoensefalitis.
Ini adalah konsekuensi yang paling umum, tetapi tidak semua diketahui yang dapat berkembang sebagai akibat dari anaplasmosis. Tentu saja, ada kasus pemulihan spontan penyakit, yang merupakan ciri khas orang dengan kekebalan yang baik dan kuat. Namun, jika pertahanan kekebalan terganggu - misalnya, jika seseorang baru-baru ini sakit atau menderita penyakit kronis, atau telah menjalani terapi imunosupresan, atau telah menjalani operasi, maka perkembangan komplikasi pada pasien tersebut lebih dari mungkin. [ 26 ]
Hasil yang paling tidak diharapkan adalah kematian pasien akibat kegagalan banyak organ.
Diagnostik anaplasmosis
Peran penting dalam mendiagnosis anaplasmosis dimainkan dengan mengumpulkan anamnesis epidemiologis. Dokter harus memperhatikan momen-momen seperti gigitan kutu, masa tinggal pasien di daerah endemis yang menular, kunjungannya ke hutan dan taman hutan selama sebulan terakhir. Informasi epidemiologis yang diperoleh dikombinasikan dengan gejala yang ada membantu untuk mendapatkan orientasi dan melakukan diagnostik ke arah yang benar. Perubahan pada gambaran darah memberikan bantuan tambahan, tetapi momen diagnostik utama adalah studi laboratorium.
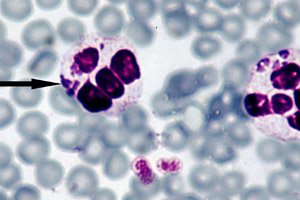
Cara paling efektif untuk mendiagnosis anaplasmosis dianggap sebagai mikroskopi medan gelap langsung, yang intinya adalah visualisasi struktur embrionik - morula - di dalam neutrofil, selama mikroskopi cahaya dari apusan darah tipis yang diwarnai dengan Romanovsky-Giemsa. Morula yang terlihat terbentuk kira-kira dari hari ketiga hingga ketujuh setelah bakteri masuk. Metode penelitian yang relatif sederhana juga memiliki kelemahan tertentu, karena menunjukkan efisiensi yang tidak memadai pada kadar anaplasma yang rendah dalam darah. [ 27 ]
Pemeriksaan klinis umum dan khususnya hitung darah lengkap menunjukkan leukopenia dengan pergeseran ke kiri dalam formula leukosit, peningkatan sedang dalam LED. Banyak pasien mengalami anemia dan pansitopenia.
Analisis urin umum menunjukkan hipoisosthenuria, hematuria, dan proteinuria.
Biokimia darah menunjukkan peningkatan aktivitas tes hati (AST, ALT), LDH, peningkatan kadar urea, kreatinin, dan protein C-reaktif.
Antibodi terhadap anaplasmosis ditentukan dengan metode reaksi serologis (ELISA). Diagnostik didasarkan pada penentuan dinamika titer antibodi spesifik terhadap antigen bakteri. Antibodi IgM awal muncul sejak hari kesebelas penyakit, mencapai jumlah puncaknya dari hari ke-12 hingga ke-17. Kemudian jumlahnya menurun. Antibodi IgG dapat dideteksi sejak hari pertama proses infeksi: konsentrasinya meningkat secara bertahap, dan kadar puncaknya terjadi pada hari ke-37-39. [ 28 ]
PCR untuk anaplasmosis merupakan metode diagnostik langsung kedua yang paling umum untuk mendeteksi DNA anaplasma. Biomaterial untuk analisis PCR adalah plasma darah, fraksi leukosit, cairan serebrospinal. Pemeriksaan kutu juga dimungkinkan, jika ada.
Diagnostik instrumental melibatkan prosedur berikut:
- Pemeriksaan rontgen paru-paru (gambaran bronkitis atau pneumonia, pembesaran kelenjar getah bening);
- elektrokardiografi (gambaran gangguan konduksi);
- pemeriksaan ultrasonografi pada organ perut (hati membesar, jaringan hati berubah secara difus).
Perbedaan diagnosa
Diferensiasi berbagai penyakit rickettsia endemik dilakukan dengan mempertimbangkan tanda-tanda klinis dan epidemiologis. Penting untuk memperhatikan data epidemiologis yang khas untuk sebagian besar rickettsia endemik (perjalanan ke fokus endemik, musim, serangan kutu, dll.), serta gejala-gejala seperti tidak adanya afek primer, pembesaran regional kelenjar getah bening, dan tidak adanya ruam.
Dalam beberapa kasus, anaplasmosis dapat menyerupai tifus epidemik dengan perjalanan penyakit sedang, serta bentuk penyakit Bril yang ringan. Pada tifus, gejala neurologis lebih jelas, terdapat ruam petekie roseolous, terdapat gejala Chiari-Avtsyn dan Govorov-Godelier, takikardia, enantema Rosenberg, dll. [ 29 ]
Penting untuk membedakan anaplasmosis dari flu dan ARVI secara tepat waktu. Pada flu, periode demam berlangsung singkat (3-4 hari), sakit kepala terpusat di daerah superciliary dan temporal. Gejala katarak muncul (batuk, pilek), tidak ada pembesaran hati.
Penyakit lain yang perlu dibedakan adalah leptospirosis. Patologi ini ditandai dengan nyeri hebat pada otot betis, skleritis, detak jantung cepat, leukositosis neutrofilik. Leptospirosis berat ditandai dengan penyakit kuning pada sklera dan kulit, sindrom meningeal, perubahan cairan serebrospinal tipe meningitis serosa. Diagnosis ditegakkan dengan menentukan adanya leptospira dalam aliran darah dan urin, serta reaksi aglutinasi dan lisis yang positif.
Demam berdarah ditandai dengan kurva suhu dua gelombang, nyeri sendi yang parah, perubahan gaya berjalan yang khas, dan takikardia awal. Pada gelombang kedua, muncul ruam gatal, diikuti dengan pengelupasan. Diagnosis didasarkan pada isolasi virus.
Brucellosis ditandai dengan demam bergelombang, keringat berlebih, artralgia dan mialgia yang berpindah-pindah, mikropoliadenitis dengan kerusakan selanjutnya pada sistem muskuloskeletal, sistem saraf dan genitourinari. [ 30 ]
Ehrlichiosis dan anaplasmosis adalah dua infeksi rickettsia yang memiliki banyak kesamaan dalam perjalanan klinisnya. Penyakit ini sering kali dimulai secara akut, seperti infeksi virus akut. Gejala yang tidak spesifik meliputi peningkatan suhu yang kuat disertai menggigil, lemas, nyeri otot, mual dan muntah, batuk, dan sakit kepala. Namun, ruam kulit tidak khas untuk anaplasmosis, tidak seperti ehrlichiosis, yang ditandai dengan elemen papular atau petekie pada ekstremitas dan badan.
Baik anaplasmosis maupun ehrlichiosis dapat menjadi rumit akibat koagulasi intravaskular diseminata, kegagalan beberapa organ, sindrom kejang, dan perkembangan keadaan koma. Kedua penyakit tersebut tergolong infeksi dengan perjalanan penyakit yang kompleks yang dikaitkan dengan peningkatan risiko kematian pada orang dengan defisiensi imun. Perkembangan proses infeksi sangat berbahaya pada pasien yang sebelumnya telah menjalani pengobatan imunosupresan, telah menjalani operasi pengangkatan limpa, atau pada pasien yang terinfeksi HIV.
Tes serologis dan PCR memainkan peran diferensial utama dalam mendiagnosis anaplasmosis atau ehrlichiosis. Inklusi sitoplasma terdeteksi dalam monosit (pada ehrlichiosis) atau granulosit (pada anaplasmosis).
Borreliosis dan anaplasmosis memiliki prevalensi endemik yang sama, berkembang setelah gigitan kutu ixodid, tetapi gambaran klinis infeksi ini berbeda. Pada borreliosis, reaksi peradangan kulit lokal diamati di lokasi gigitan, yang disebut eritema migrans yang ditularkan melalui kutu, meskipun perjalanan penyakit eritematosa juga mungkin terjadi. Saat borrelia menyebar ke seluruh tubuh, sistem muskuloskeletal, sistem saraf dan kardiovaskular, serta kulit akan terpengaruh. Kepincangan, kelesuan, dan disfungsi jantung merupakan ciri khasnya. Sekitar enam bulan setelah infeksi, terjadi kerusakan sendi yang parah, dan sistem saraf pun menderita. Diagnostik dikurangi dengan penggunaan metode ELISA, PCR, dan imunoblotting. [ 31 ]
Siapa yang harus dihubungi?
Pengobatan anaplasmosis
Pengobatan utama untuk anaplasmosis adalah terapi antibiotik. Bakteri tersebut sensitif terhadap obat antibakteri tetrasiklin, sehingga pilihannya sering jatuh pada Doxycycline, yang diminum pasien sebanyak 100 mg dua kali sehari. Durasi pengobatan berkisar antara 10 hari hingga tiga minggu. [ 32 ]
Selain obat tetrasiklin, anaplasma juga sensitif terhadap amfenikol, khususnya Levomycetin. Namun, penggunaan antibiotik ini tidak dianjurkan oleh para ahli, yang dikaitkan dengan efek samping obat yang nyata: selama pengobatan, pasien mengalami granulositopenia, leukopenia, trombositopenia. [ 33 ]
Pasien wanita selama kehamilan dan menyusui diresepkan Amoksisilin atau penisilin yang dilindungi dalam dosis individual.
Jika antibiotik diresepkan dalam waktu tiga hari setelah gigitan kutu, maka terapi yang dilakukan akan dipersingkat - selama seminggu. Jika Anda menghubungi dokter kemudian, maka pengobatan lengkap akan digunakan.
Selain itu, terapi simtomatik dilakukan, di mana kelompok obat berikut dapat diresepkan:
- obat antiinflamasi nonsteroid;
- hepatoprotektor;
- produk multivitamin;
- antipiretik;
- obat penghilang rasa sakit;
- Obat-obatan untuk memperbaiki gangguan yang terjadi bersamaan pada sistem pernapasan, kardiovaskular, dan saraf.
Efektivitas klinis terapi dinilai berdasarkan hasilnya: tanda-tanda positif meliputi penurunan keparahan dan hilangnya gejala, normalisasi dinamika gangguan dalam studi laboratorium dan instrumental, dan perubahan titer antibodi spesifik terhadap anaplasma. Jika perlu, obat-obatan diganti dan pengobatan berulang diresepkan.
Obat
Regimen pengobatan yang paling umum digunakan untuk anaplasmosis adalah:
- Doxycycline atau analog larutnya Unidox Solutab – 100 mg dua kali sehari;
- Amoksisilin (sesuai indikasi, atau jika tidak memungkinkan menggunakan Doksisiklin) – 500 mg tiga kali sehari;
- Pada kasus anaplasmosis yang parah, obat yang optimal adalah Ceftriaxone sebanyak 2 g secara intravena sekali sehari.
Sediaan penisilin, sefalosporin generasi kedua dan ketiga, dan makrolida juga dapat dipertimbangkan sebagai antibiotik alternatif.
Karena penggunaan antibiotik untuk anaplasmosis biasanya jangka panjang, konsekuensi dari terapi tersebut bisa sangat berbeda: paling sering, efek samping dinyatakan dalam gangguan pencernaan, ruam kulit. Setelah menyelesaikan pengobatan, serangkaian tindakan harus ditentukan untuk menghilangkan konsekuensi tersebut dan memulihkan fungsi sistem pencernaan yang memadai.
Konsekuensi paling umum dari terapi antibiotik adalah disbiosis usus, yang berkembang sebagai akibat dari efek depresi obat antibakteri pada mikroorganisme patogen dan mikroflora alami dalam tubuh. Untuk memulihkan mikroflora tersebut, dokter meresepkan probiotik dan eubiotik.
Selain disbakteriosis, terapi antibiotik jangka panjang dapat menyebabkan perkembangan infeksi jamur. Misalnya, kandidiasis oral dan vagina sering berkembang.
Efek samping lain yang mungkin terjadi adalah alergi, yang dapat bersifat terbatas (ruam, rinitis) atau kompleks (syok anafilaksis, edema Quincke). Kondisi seperti itu memerlukan penghentian (penggantian) obat segera dan tindakan antialergi darurat, menggunakan antihistamin dan glukokortikoid.
Bersamaan dengan terapi antibiotik, obat simptomatik diresepkan. Jadi, jika terjadi peningkatan suhu, keracunan parah, larutan detoksifikasi digunakan, jika terjadi edema - dehidrasi, jika terjadi neuritis, radang sendi dan nyeri sendi - obat antiinflamasi nonsteroid dan fisioterapi. Pasien dengan gambaran kerusakan kardiovaskular diresepkan Asparkam atau Panangin 500 mg tiga kali sehari, Riboxin 200 mg 4 kali sehari.
Jika kondisi defisiensi imun terdeteksi, Timalin diindikasikan pada dosis 10-30 mg setiap hari selama dua minggu. Untuk pasien dengan manifestasi autoimun - misalnya, dengan artritis berulang - Delagil direkomendasikan pada dosis 250 mg setiap hari dalam kombinasi dengan obat antiinflamasi nonsteroid.
Terapi vitamin melibatkan penggunaan obat-obatan yang mengandung vitamin C dan E.
Selain itu, agen vaskular (Asam nikotinat, Complamin) juga disertakan dalam rejimen pengobatan. Untuk memudahkan penetrasi obat antibakteri ke dalam sistem saraf pusat, pasien diberikan Euphyllin, larutan glukosa, serta obat untuk mengoptimalkan sirkulasi otak dan nootropik (Piracetam, Cinnarizine).
Pada kasus penyakit kronis, pengobatan imunokorektif diindikasikan.
Pencegahan
Pembawa anaplasmosis hidup di tanah, tetapi dapat memanjat rumput tinggi dan semak-semak hingga setinggi 0,7 m dan menunggu di sana untuk pembawa potensial. Serangan kutu praktis tidak terasa oleh seseorang, sehingga orang sering tidak memperhatikan gigitannya.
Untuk tujuan pencegahan, disarankan untuk mengenakan pakaian yang dapat melindungi dari serangan serangga, dan jika perlu, gunakan pengusir serangga khusus. Setelah setiap kali berjalan (terutama di hutan), Anda harus memeriksa seluruh tubuh Anda: jika ditemukan kutu, kutu tersebut harus segera disingkirkan. Prosedur pencabutan dilakukan dengan menggunakan pinset atau penjepit runcing, memegang artropoda sedekat mungkin dengan area yang berdekatan dengan permukaan kulit. Kutu harus dicabut dengan sangat hati-hati, dengan gerakan menggoyang dan memutar, berusaha memastikan bahwa bagian tubuh kutu tidak terlepas dan tidak tertinggal di luka. Untuk mencegah infeksi, penting untuk mengobati area yang digigit dengan antiseptik di akhir prosedur.
Setelah berada di sabuk hutan, bahkan setelah tinggal sebentar, kulit perlu diperiksa, dan tidak hanya di tempat yang terlihat: sangat penting untuk memeriksa lipatan kulit, karena serangga sering mencari tempat dengan kelembaban tinggi di tubuh - misalnya, di ketiak dan selangkangan, di bawah kelenjar susu, di lipatan lengan dan kaki. Pada anak-anak, antara lain, penting untuk memeriksa kepala dan leher, area di belakang telinga. [ 34 ]
Sebelum memasuki apartemen, disarankan untuk memeriksa juga barang-barang dan pakaian, karena serangga dapat masuk bahkan melalui tas atau sepatu.
Untuk mencegah infeksi anaplasmosis, dianjurkan:
- hindari berjalan di tempat-tempat di mana serangga penghisap darah mungkin hidup;
- memiliki pemahaman tentang cara menghilangkan kutu dengan benar dan tanda-tanda pertama infeksi anaplasmosis;
- Jika perlu, pastikan untuk menggunakan obat nyamuk;
- Untuk berjalan-jalan di hutan dan taman, kenakan pakaian yang sesuai (lengan panjang, tutupi pergelangan kaki dan kaki).
Ramalan cuaca
Bagi sebagian besar pasien yang menderita anaplasmosis, prognosisnya dinilai positif. Biasanya, sekitar 50% pasien memerlukan perawatan rawat inap. Pada beberapa orang yang terinfeksi, penyakit ini sembuh dengan sendirinya, tetapi beberapa gejala nyeri baru hilang setelah beberapa waktu - dalam beberapa bulan.
Prognosis yang memburuk diamati dengan perkembangan komplikasi hematologi dan neurologis, yang merupakan hal yang umum terjadi pada pasien dengan kondisi defisiensi imun, penyakit hati dan ginjal kronis. Angka kematiannya relatif rendah. [ 35 ]
Secara umum, perjalanan dan hasil patologi bergantung pada diagnosis yang benar, pemberian obat antibakteri dan simtomatik yang tepat waktu. Dalam kasus sedang dan berat, pasien ditempatkan di rumah sakit penyakit menular. Penting untuk memberi pasien istirahat, kebersihan dan nutrisi yang baik. Selama periode peningkatan suhu dan demam, diet pasien harus sangat lembut, baik secara mekanis maupun kimiawi dan termal, meminimalkan produk yang menyebabkan fermentasi dan pembusukan di usus. Pada saat yang sama, makanan harus tinggi kalori. Istirahat di tempat tidur harus diperhatikan sampai suhu kembali normal, ditambah beberapa hari lagi. Penting untuk menggunakan agen etiotropik yang efektif yang meningkatkan reaktivitas spesifik dan non-spesifik tubuh.
Jika pasien terlambat diobati atau diobati dengan tidak tepat, penyakitnya bisa menjadi kronis. Orang yang pernah mengalami anaplasmosis harus menjalani observasi medis terhadap dinamika penyakit selama 12 bulan. Observasi meliputi pemeriksaan rutin oleh dokter spesialis penyakit menular, terapis, dan, jika perlu, ahli saraf. [ 36 ]
Sapi yang telah mengalami anaplasmosis menjadi kebal sementara terhadap infeksi. Namun, kekebalan ini tidak bertahan lama: sekitar empat bulan. Jika sapi betina yang hamil telah mengalami penyakit ini, keturunannya akan memiliki kekebalan lebih lama terhadap infeksi karena adanya antibodi dalam darah. Jika keturunannya terinfeksi, penyakitnya akan lebih ringan.

