
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Limfoma sel T pada kulit
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
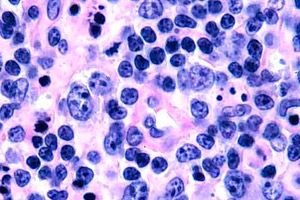
Paling sering, limfoma sel T tercatat pada orang lanjut usia, meskipun beberapa kasus penyakit ini juga tercatat pada anak-anak. Pria dua kali lebih sering sakit daripada wanita. Limfoma sel T bersifat epidermotropik.
Penyebab Limfoma sel T pada kulit
Penyebab dan patogenesis limfoma sel T kulit belum sepenuhnya dipahami. Saat ini, sebagian besar peneliti menganggap human T-cell leukemia virus tipe 1 (HTLV-1) I sebagai faktor etiologi utama yang memicu perkembangan limfoma sel T ganas pada kulit. Selain itu, dibahas pula peran virus lain dalam perkembangan limfoma sel T: virus Epstein-Barr, herpes simpleks tipe 6. Pada pasien dengan limfoma sel T, virus ditemukan di kulit, darah tepi, dan sel Langerhans. Antibodi terhadap HTLV-I terdeteksi pada banyak pasien dengan mikosis fungoides.
Tempat penting dalam patogenesis limfoma sel T dimainkan oleh proses imunopatologis di kulit, yang utamanya adalah proliferasi limfosit klonal yang tidak terkendali.
Sitokin yang diproduksi oleh limfosit, sel epitel dan sel sistem makrofag memiliki efek proinflamasi dan proliferatif (IL-1, bertanggung jawab untuk diferensiasi limfosit; IL-2 - faktor pertumbuhan sel T; IL-4 dan IL-5, meningkatkan masuknya eosinofil ke dalam lesi dan aktivasinya, dll.). Sebagai akibat dari masuknya limfosit T ke dalam lesi, mikroabses Pautrier terbentuk. Bersamaan dengan peningkatan proliferasi limfosit, aktivitas sel pertahanan antitumor ditekan: pembunuh alami, limfosit limfositotoksik, sel dendritik, khususnya, sel Langerhans, serta sitokin (IL-7, IL-15, dll.) - penghambat pertumbuhan tumor. Peran faktor keturunan tidak dapat dikesampingkan. Kehadiran kasus-kasus familial, deteksi sering beberapa antigen histokompatibilitas (HLA B-5 dan HLA B-35 - pada limfoma kulit yang sangat ganas, HLA A-10 - pada limfoma yang kurang agresif, HLA B-8 - pada bentuk eritroderma dari mikosis fungoides) mengonfirmasi sifat keturunan dari dermatosis.
Pengamatan klinis menunjukkan kemungkinan transformasi dermatosis kronis jangka panjang (neurodermatitis, dermatitis atopik, psoriasis, dll.) menjadi mikosis fungoides. Faktor kuncinya adalah persistensi limfosit jangka panjang dalam fokus peradangan, yang mengganggu pengawasan imun dan mendorong munculnya klon limfosit ganas dan, dengan demikian, perkembangan proses proliferasi ganas.
Dampak faktor fisik pada tubuh, seperti paparan sinar matahari, radiasi pengion, dan zat kimia, dapat menyebabkan munculnya klon limfosit “genotraumatik” yang memiliki efek mutagenik pada sel limfoid dan perkembangan keganasan limfosit.
Oleh karena itu, limfoma sel T dapat dianggap sebagai penyakit multifaktorial yang dimulai dengan aktivasi limfosit di bawah pengaruh berbagai faktor karsinogenik, "genotraumatizing" dan munculnya klon sel T yang dominan. Tingkat keparahan gangguan pengawasan imun, klon limfosit ganas menentukan manifestasi klinis (elemen berbintik, plak atau tumor) limfoma sel T.
Patogenesis
Pada tahap awal mikosis fungoides, akantosis dengan prosesus yang lebar, hiperplasia dan pemadatan keratinosit basal, degenerasi vakuolar beberapa sel basal, mitosis atipikal di berbagai lapisan epidermis, epidermotropisme infiltrat dengan penetrasi limfosit ke dalam epidermis diamati. Di dermis, infiltrat kecil diamati di sekitar pembuluh darah, yang terdiri dari sel mononuklear tunggal dengan inti hiperkromik - sel "mikotik". Pada tahap kedua, peningkatan keparahan infiltrat dermal dan epidermotropisme sel infiltrat diamati, akibatnya limfosit ganas menembus epidermis, membentuk kelompok dalam bentuk mikroabses Potrier. Pada tahap ketiga, tumor, akantosis masif dan atrofi epidermis minor diamati, serta peningkatan infiltrasi epidermis oleh limfosit tumor, yang membentuk beberapa mikroabses Potrier. Infiltrat masif terletak di seluruh ketebalan dermis dan menutupi sebagian hipodermis. Bentuk limfosit blastik diamati.
Limfoma sel T anaplastik besar pada kulit
Penyakit ini diwakili oleh sekelompok proses limfoproliferatif yang ditandai dengan adanya proliferasi dari sel T CD30+ anaplastik klonal besar yang atipikal. Biasanya, penyakit ini berkembang secara sekunder pada stadium tumor mikosis fungoides atau pada sindrom Sezary, tetapi dapat berkembang secara independen atau dengan penyebaran limfoma sistemik jenis ini. Secara klinis, limfoma semacam itu sesuai dengan apa yang disebut bentuk mikosis fungoides yang dipenggal dalam bentuk nodus tunggal atau ganda, biasanya berkelompok.
Secara histologis, proliferasi menempati hampir seluruh dermis dengan atau tanpa epidermotropisme dalam kasus atrofi epidermis.
Secara sitologi, sel tumor dapat bervariasi dalam ukuran dan bentuk. Berdasarkan sifat-sifat ini, dibedakan antara limfoma sel T pleomorfik sel sedang dan besar dengan inti dengan berbagai konfigurasi tidak teratur - berbelit-belit, berlobus banyak, dengan kromatin padat, nukleolus yang jelas, dan sitoplasma yang cukup melimpah; imunoblastik - dengan inti bulat atau oval besar dengan karioplasma yang jelas dan satu nukleolus yang terletak di tengah; anaplastik - dengan sel-sel yang sangat besar dan jelek dengan inti dengan konfigurasi tidak teratur dan sitoplasma yang melimpah. Secara fenotip, seluruh kelompok ini termasuk dalam limfoma T-helper dan dapat berupa CD30+ atau CD30-.
R. Willemze dkk. (1994) menunjukkan bahwa perjalanan limfoma CD30+ lebih baik. Secara genotipe, penataan ulang klonal reseptor limfosit T terdeteksi.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Gejala Limfoma sel T pada kulit
Penyakit yang paling umum dalam kelompok limfoma sel T pada kulit adalah mikosis fungoides, yang mencakup sekitar 70% kasus. Ada tiga bentuk klinis penyakit ini: klasik, eritroderma, dan terpenggal. Limfoma sel T ditandai dengan polimorfisme ruam dalam bentuk bintik, plak, tumor.
Bentuk eritroderma dari mikosis fungoides biasanya dimulai dengan rasa gatal yang tidak terkendali, pembengkakan, hiperemia universal, munculnya lesi eritematosa-skuamosa pada kulit batang tubuh dan ekstremitas, yang cenderung bergabung dan mengembangkan eritroderma dalam waktu 1-2 bulan. Hampir semua pasien mengalami hiperkeratosis palmar-plantar dan penipisan rambut yang menyebar di seluruh kulit. Semua kelompok kelenjar getah bening sangat membesar. Pembesaran kelenjar getah bening inguinal, femoralis, aksila, kubital teraba sebagai "paket" dengan konsistensi elastis padat, tidak menyatu dengan jaringan di sekitarnya, tidak nyeri. Kondisi umum memburuk dengan tajam: demam dengan suhu tubuh hingga 38-39 ° C, keringat malam, kelemahan dan penurunan berat badan terjadi. Saat ini, sindrom Sezary dianggap oleh banyak dokter kulit sebagai varian leukemia paling langka dari bentuk eritroderma mikosis fungoides,
Leukositosis yang nyata terlihat pada limfositogram - sel Sezary. Sel Sezary adalah sel T-helper ganas, yang nukleusnya memiliki permukaan serebriform terlipat dengan invaginasi membran nukleus yang dalam. Hasil yang fatal terlihat setelah 2-5 tahun, yang sering disebabkan oleh patologi kardiovaskular dan keracunan.
Bentuk mikosis fungoides yang dipenggal ditandai dengan perkembangan cepat lesi mirip tumor pada kulit yang tampak sehat tanpa pembentukan plak jangka panjang sebelumnya. Bentuk ini ditandai dengan tingkat keganasan yang tinggi, yang dianggap sebagai manifestasi limfosarkoma. Hasil yang fatal diamati dalam waktu satu tahun.
Tahapan
Bentuk klasik mikosis fungoides ditandai oleh tiga tahap perkembangan: eritematosa-skuamosa, plak dan tumor.
Tahap pertama menyerupai gambaran klinis beberapa penyakit kulit inflamasi jinak - eksim, dermatitis seboroik, parapsoriasis plak. Pada tahap penyakit ini, bintik-bintik dengan berbagai ukuran diamati, sangat merah muda, merah muda-merah dengan semburat ungu, garis bulat atau oval, dengan batas yang relatif jelas, pengelupasan seperti dedak atau pelat halus yang dangkal. Elemen-elemen tersebut sering terletak di area kulit yang berbeda, paling sering di badan dan wajah. Secara bertahap, jumlahnya meningkat. Seiring waktu, prosesnya dapat mengambil karakter eritroderma (tahap eritroderma). Ruam dapat ada selama bertahun-tahun atau menghilang secara spontan. Tidak seperti penyakit kulit inflamasi jinak, elemen ruam dan gatal pada tahap ini resisten terhadap terapi.
Tahap plak infiltratif berkembang selama beberapa tahun. Di tempat ruam berbintik yang sudah ada sebelumnya, plak dengan garis bulat atau tidak beraturan muncul, berwarna ungu pekat, dibatasi dengan jelas dari kulit yang sehat, padat, dengan permukaan yang mengelupas. Konsistensinya menyerupai "kardus tebal". Beberapa di antaranya sembuh secara spontan, meninggalkan area hiperpigmentasi dan/atau atrofi berwarna cokelat tua (poikiloderma). Gatal pada tahap ini bahkan lebih intens dan menyakitkan, demam dan penurunan berat badan diamati. Limfadenopati dapat diamati pada tahap ini.
Pada stadium ketiga, tumor, tumor tanpa rasa sakit dengan konsistensi padat, elastis, berwarna kuning-merah, berkembang dari plak atau muncul pada kulit yang tampak sehat, muncul. Bentuk tumor bulat atau pipih, sering menyerupai tutup jamur. Tumor dapat muncul di mana saja. Jumlahnya sangat bervariasi dari satu hingga puluhan, ukuran - dari 1 hingga 20 cm diameter. Ketika tumor yang sudah ada lama hancur, ulkus dengan tepi yang tidak rata dan dasar yang dalam terbentuk, mencapai fasia atau tulang. Kelenjar getah bening, limpa, hati dan paru-paru paling sering terkena. Kondisi umum memburuk, gejala keracunan muncul dan meningkat, kelemahan berkembang. Harapan hidup rata-rata pasien dengan bentuk klasik mikosis fungoides sejak saat diagnosis adalah 5 hingga 10 tahun. Kematian biasanya diamati dari penyakit penyerta: pneumonia, gagal jantung, amiloidosis. Secara subyektif, gatal dirasakan, dan ketika tumor hancur, nyeri di daerah yang terkena.
Apa yang perlu diperiksa?
Bagaimana cara memeriksa?
Pengobatan Limfoma sel T pada kulit
Pada stadium eritematosa-skuamosa, pasien tidak memerlukan terapi antitumor; mereka diberi resep kortikosteroid topikal (prednisolon, betametason, turunan deksametason), interferon alfa (3 juta IU setiap hari, kemudian 3 kali seminggu selama 3-6 bulan tergantung pada manifestasi klinis atau efektivitas pengobatan), interferon gamma (100.000 IU per hari selama 10 hari, siklus diulang 12-3 kali dengan jeda 10 hari), terapi PUVA atau terapi Re-PUVA. Efektivitas terapi PUVA didasarkan pada pembentukan ikatan silang kovalen psoralen secara selektif dengan DNA dalam sel T-helper yang berproliferasi, yang menghambat pembelahannya. Pada tahap kedua, selain agen yang disebutkan di atas, kortikosteroid sistemik (30-40 mg prednisolon per hari selama 1,5-2 bulan) dan sitostatika (prospedin 100 mg per hari setiap hari, total 4-5 suntikan) digunakan. Menggabungkan interferon dengan metode terapi lain memiliki efek terapeutik yang lebih nyata (interferon + PUVA, interferon + sitostatika, interferon + retinoid aromatik).
Pada stadium tumor, metode utama adalah polikemoterapi. Kombinasi vinkristin (0,5-1 mg intravena sekali sehari, total 4-5 suntikan) dengan prednisolon (40-60 mg per hari secara oral selama kemoterapi), prospidin (100 mg per hari, total 3 g), dan interferon digunakan. Fotodinamik, terapi sinar elektron, dan fotoferesis (fotokemoterapi ekstrakorporeal) direkomendasikan.

