
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Osteoblastoklastoma
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
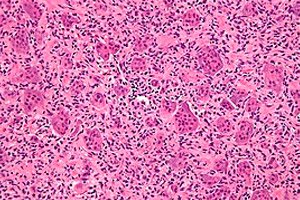
Kasus penyakit onkologis terus meningkat di dunia. Di antara lesi sistem rangka, osteoblastoclastoma (tumor sel raksasa, osteoclastoma) adalah yang paling sering terjadi – proses tumor jinak yang rentan terhadap keganasan, yang mampu merusak berbagai tulang rangka. [ 1 ] Gambaran klinis utama penyakit ini berlangsung tanpa disadari, tetapi seiring waktu, pembengkakan pada area tulang yang terpisah menarik perhatian: tumor meningkat secara bertahap, tanpa rasa sakit. Pengobatan patologi adalah pembedahan, yang melibatkan pengangkatan osteoblastoclastoma di dalam jaringan sehat. Dengan pengobatan yang tepat waktu, hasil penyakit ini dianggap menggembirakan. [ 2 ]
Epidemiologi
Deskripsi terperinci pertama tentang tumor ini diberikan oleh ahli bedah Prancis August Nelaton pada abad ke-19. Pembentukan sel raksasa termasuk dalam kategori osteodistrofi fibrosa. Patologi ini disebut dengan berbagai istilah: tumor coklat, gigantoma, osteoklastoma, osteodistrofi fibrosa lokal, sarkoma sel raksasa. Nama osteoblastoklastoma diperkenalkan ke dalam terminologi medis oleh Profesor Rusakov.
Saat ini, para spesialis tidak meragukan asal tumor osteoblastoclastoma, yang dianggap sebagai salah satu neoplasma tulang yang paling umum. Penyakit ini terjadi pada pria dan wanita dengan frekuensi yang hampir sama. Ada deskripsi patologi keluarga dan keturunan.
Osteoblastoclastoma dapat berkembang pada hampir semua usia. Ada beberapa kasus tumor yang terdeteksi pada bayi berusia satu tahun dan orang tua berusia 70 tahun. Menurut statistik, hampir 60% pasien dengan neoplasma tersebut adalah orang berusia 20-30 tahun.
Osteoblastoclastoma termasuk dalam kategori tumor soliter, biasanya tunggal. Fokus seperti itu jarang berkembang di jaringan tulang yang berdekatan. Lesi paling sering menyebar ke tulang tubular panjang (hampir 75% kasus), dan tulang kecil dan pipih agak jarang terkena.
Tulang panjang terutama terkena di area epimetafisis (pada masa kanak-kanak - di area metafisis). Pertumbuhan tumor ke dalam jaringan tulang rawan artikular dan epifisis tidak diamati. Lebih jarang, patologi mempengaruhi area diafisis (kurang dari 1% kasus).
Osteoblastoclastoma pada tulang wajah menyumbang lebih dari 20% dari semua tumor yang ditemukan di lokasi ini.
Spesialis medis membedakan osteoblastoclastoma ganas dan jinak. Patologi ganas jarang terjadi pada anak-anak.
Penyebab osteoklastoma
Dokter tidak dapat menunjukkan satu alasan yang jelas untuk perkembangan osteoblastoclastoma. Dipercayai bahwa munculnya patologi dapat dipengaruhi oleh:
- proses inflamasi yang mempengaruhi tulang dan periosteum;
- cedera traumatis atau cedera berulang pada area tulang yang sama;
- penyinaran berulang;
- gangguan pembentukan tulang selama periode prenatal.
Dalam sekitar tujuh dari sepuluh kasus, osteoblastoclastoma mempengaruhi tulang tubular panjang, tetapi dapat menyebar ke tendon dan jaringan lunak di dekatnya.
Jika patologi berkembang di daerah maksilofasial, maka paling sering penyebabnya adalah cedera tulang atau proses infeksi - misalnya, setelah pencabutan gigi, pencabutan. Lebih jarang, munculnya neoplasma tercatat di daerah fibula dan tibia, tulang rusuk dan tulang belakang.
Wanita sering menderita tangan, jari kaki, tulang paha, sendi lutut, dengan terbentuknya tumor sel raksasa tenosinovial yang bentuknya menyebar. Tumor semacam itu tampak seperti formasi padat di antara jaringan lunak, terlokalisasi di dekat tendon. Secara bertahap, proses tersebut menyebar ke tulang artikular, merusak dan menghancurkannya.
Secara umum, penyebab osteoblastoklastoma dianggap sebagai berikut:
- perubahan keseimbangan hormonal;
- patologi endokrin;
- paparan terhadap bahaya pekerjaan, kebiasaan buruk;
- gizi buruk;
- penggunaan obat-obatan tertentu dalam jangka panjang atau tidak tepat;
- lesi parasit;
- tinggal dalam jangka waktu lama di daerah radioaktif.
Transformasi osteoblastoklastoma jinak menjadi tumor ganas dimungkinkan di bawah pengaruh:
- sering terjadi cedera pada segmen tulang yang mengalami perubahan patologis;
- perubahan hormonal yang kuat (misalnya, selama kehamilan);
- penyinaran berulang.
Faktor-faktor yang disebutkan di atas belum tentu mengarah pada perkembangan patologi, tetapi dapat berdampak negatif pada orang-orang yang cenderung mengalami osteoblastoclastoma.
Faktor risiko
Osteoblastoclastoma paling sering berkembang pada pasien berusia di atas 10 tahun. Pada anak-anak di bawah usia 5 tahun, patologi ini sangat jarang terjadi.
Risiko timbulnya tumor meningkat di bawah pengaruh faktor-faktor berikut:
- Kondisi lingkungan yang tidak menguntungkan, adanya bahaya profesional dan rumah tangga, keracunan, penyakit menular kronis, infestasi parasit.
- Riwayat patologi onkologi, terapi radiasi sebelumnya (terutama beberapa kursus), paparan radiasi lainnya (termasuk tinggal atau bekerja di daerah berbahaya radioaktif).
- Sering terjadi cedera, patah tulang, memar, retak tulang.
- Faktor genetik, perubahan atau mutasi gen, diagnosis kanker pada kerabat dekat.
- Cacat tulang bawaan, kelainan struktur rangka.
Seringkali, faktor lingkungan tidak dianggap sebagai alasan utama, dan sepenuhnya sia-sia: masalah lingkungan berdampak langsung pada kualitas udara, produk makanan, tata air di suatu wilayah, yang selalu memengaruhi kesehatan. Efek buruk radiasi ultraviolet terlihat jika seseorang mengunjungi pantai dan kolam renang terbuka dalam waktu lama dan secara teratur, sehingga terbakar matahari.
Pengaruh karsinogen dan radiasi juga ditemukan di banyak industri berbahaya yang melibatkan bahan kimia seperti nikel, asbes, asam sulfat, arsenik, serta pengolahan logam dan plastik.
Patogenesis
Tumor sel raksasa adalah lesi tulang jinak histologis kompleks yang jarang kambuh, meskipun tentu saja merupakan sumber metastasis "jinak" dan sering berubah menjadi sarkoma setelah iradiasi. Jika tidak ada asal histogenetik yang jelas, tumor sel raksasa dinamai berdasarkan tampilan histologisnya yang spesifik.
Deskripsi morfologis yang khas adalah lesi sel stroma mononuklear jinak dengan banyak sel raksasa mirip osteoklas jinak. Studi imunohistokimia dan molekuler jaringan osteoklastoma menunjukkan dua populasi sel stroma, satu terdiri dari sel spindel yang berproliferasi yang mewakili penanda asal osteoblastik,[ 3 ],[ 4 ] sementara populasi lainnya terdiri dari sel poligonal yang diwarnai untuk antigen monosit/makrofag CD14+/CD68+.[ 5 ]
Ciri-ciri patogenetik utama osteoblastoklastoma:
- Tumor tersebut mencakup dua jenis sel: sel raksasa berinti banyak dan sel mononuklear kecil;
- yang paling sering terkena adalah segmen distal femur, segmen proksimal tibia, segmen distal radius, serta tulang panggul dan skapula (lebih jarang - tulang belakang);
- lesi sebagian besar terisolasi dan soliter;
- tumor terletak di epifisis atau metafisis, yang membengkak secara signifikan, berubah bentuk dalam bentuk tuberkel atau hemisfer besar;
- proses patologis mencapai tulang rawan artikular dan terputus;
- Neoplasma tumbuh ke segala arah, tetapi pertumbuhan utama diamati sepanjang sumbu tulang panjang menuju diafisis;
- dimensi melintang meningkat secara diametral lebih dari tiga kali lipat;
- pada varian seluler osteoblastoclastoma, neoplasma terdiri dari ruang-ruang yang dipisahkan satu sama lain oleh penghalang lengkap dan sebagian (seperti busa sabun atau sarang lebah yang tidak beraturan);
- terdapat divergensi korteks, pembengkakan dari dalam, penipisan, tanpa lapisan periosteal;
- jika osteoblastoclastoma berukuran signifikan, maka korteks diserap, neoplasma dikelilingi oleh kapsul cangkang tipis yang terdiri dari dinding ruang superfisial;
- pada varian osteolitik, tidak ada pola ruang, cacat tulang bersifat homogen;
- cacat marjinal berbentuk piring;
- resorpsi lapisan kortikal diamati, kerak menjadi lebih tajam pada garis kerusakan, tanpa merusak lapisan periosteal;
- cacatnya memiliki kontur yang jelas;
- Fraktur patologis diamati pada 12% pasien.
Osteoblastoclastoma menyerang area yang kaya akan sumsum tulang myeloid. Sering kali, kelengkungan dan pemendekan tulang yang jelas terdeteksi - terutama dalam kasus diagnosis dan pengobatan yang tertunda. Dalam kebanyakan kasus, tumor terletak secara eksentrik, dengan kerusakan pada sebagian besar kondilus tulang. Secara radiologis, tumor mencapai lapisan tulang subkondral. Dalam hampir setengah kasus, seluruh ujung artikular tulang terpengaruh, yang membengkak, lapisan kortikal hancur, lesi meluas melampaui batas tulang.
Saat ini, osteoblastoklastoma jarang dianggap sebagai tumor jinak: ia diklasifikasikan sebagai neoplasma agresif, terutama karena sifatnya yang tidak dapat diprediksi dan kemungkinan keganasannya yang tinggi.
Gejala osteoklastoma
Manifestasi klinis pada masa kanak-kanak dan usia lanjut hampir sama. Tanda-tanda pertama tidak langsung terdeteksi, karena pada awalnya osteoblastoclastoma berkembang secara laten, dan baru dapat diidentifikasi hampir setahun setelah timbulnya perkembangan.
Para ahli membagi gejala menjadi umum dan lokal. Tanda-tanda umum biasanya menyertai osteoblastoclastoma ganas, sedangkan tanda-tanda lokal hadir pada neoplasma jinak.
Gejala umum tidak bergantung pada lokasi tulang yang terkena:
- nyeri hebat pada area pertumbuhan tumor;
- palpasi berderak, menunjukkan pertumbuhan neoplasma dan kerusakan segmen tulang;
- munculnya jaringan pembuluh darah di atas fokus patologis;
- peningkatan kembung yang terus-menerus;
- meningkatnya rasa sakit seiring pertumbuhan tumor;
- gangguan fungsi otot dan sendi di dekat area yang terkena;
- pembesaran kelenjar getah bening di dekatnya;
- malaise umum, kelelahan;
- peningkatan suhu tubuh;
- kehilangan nafsu makan, penurunan berat badan;
- apatis, ketidakberdayaan.
Manifestasi lokal "terkait" dengan lokasi tulang yang terkena. Misalnya, jika osteoblastoclastoma berkembang di salah satu rahang, simetri wajah secara bertahap terganggu. Pasien mulai mengalami kesulitan berbicara, mengunyah, dan terkadang gigi menjadi tanggal dan tanggal. Dalam kasus yang parah, area nekrotik dan fistula terbentuk.
90% tumor sel raksasa menunjukkan lokasi epifisis yang khas. Tumor sering meluas ke tulang subkondral artikular atau bahkan berbatasan dengan tulang rawan. Sendi dan/atau kapsulnya jarang terlibat. Dalam kasus yang jarang terjadi di mana osteoklastoma terjadi pada anak, lesi kemungkinan besar berada di metafisis. [ 6 ], [ 7 ] Lokasi yang paling umum dalam urutan menurun adalah femur distal, tibia proksimal, radius distal, dan sakrum. [ 8 ] 50% osteoklastoma muncul di daerah lutut. Lokasi umum lainnya termasuk kepala fibula, femur proksimal, dan humerus proksimal. Lokalisasi panggul jarang terjadi. [ 9 ], [ 10 ] Multisentrisitas, atau kemunculan osteoklastoma yang sinkron di lokasi rangka yang berbeda, diketahui terjadi tetapi sangat jarang. [ 11 ], [ 12 ]
Bila osteoblastoklastoma berkembang di kaki, gaya berjalan pasien berubah, lama-kelamaan otot-otot tungkai bawah yang cedera akan mengalami atrofi, sehingga berjalan menjadi sulit. Dalam beberapa kasus, terjadi proses distrofi tulang, tulang menjadi lebih tipis. Terjadi fraktur patologis, disertai sindrom nyeri hebat dan pembengkakan jaringan. Komplikasi berupa perdarahan, hematoma, dan nekrosis jaringan lunak dapat terjadi.
Jika osteoblastoklastoma berkembang di area humerus atau femur, maka keterampilan motorik falang jari dan fungsi keseluruhan anggota tubuh yang terpengaruh akan terganggu.
Bila proses tumor menjadi ganas, kondisi pasien memburuk. Berikut tanda-tanda yang perlu diperhatikan:
- nyeri pada daerah tulang yang terkena meningkat;
- Neoplasma terus tumbuh;
- jaringan tulang hancur, area kerusakannya meluas;
- fokus tumor kehilangan batas yang jelas;
- lapisan kortikal hancur.
Hanya seorang spesialis yang dapat melihat perubahan tersebut saat melakukan diagnostik instrumental.
Osteoblastoklastoma jinak ditandai dengan perjalanan penyakit yang laten atau asimtomatik secara bertahap. Sindrom nyeri hanya terjadi selama perkembangan patologi; setelah beberapa bulan, pasien mulai merasakan nyeri yang menjalar. Pada banyak pasien, indikasi pertama penyakit ini adalah fraktur patologis. Pada saat diagnosis, sekitar 12% pasien dengan osteoklastoma saat ini mengalami fraktur patologis. [ 13 ], [ 14 ] Dipercayai bahwa adanya fraktur patologis menunjukkan penyakit yang lebih agresif dengan risiko kekambuhan lokal dan penyebaran metastasis yang lebih tinggi. [ 15 ]
Bila osteoblastoclastoma menjadi ganas, tumor yang sebelumnya hampir tidak terlihat menjadi nyeri, dan tanda-tanda iritasi ujung saraf terdeteksi. Jika neoplasma tersebut terutama ganas, maka ada nyeri hebat yang melemahkan, dengan gambaran neurologis yang meningkat pesat.
Osteoblastoklastoma pada anak-anak
Tanda-tanda klinis berbagai bentuk osteoblastoklastoma jinak seringkali berbeda. Bentuk kistik tidak menunjukkan gejala untuk waktu yang lama, dan dalam 50% kasus terdeteksi hanya setelah perkembangan fraktur patologis. Proses tumor terdeteksi dengan proliferasi jaringan intraoseus yang parah, dengan terjadinya sindrom nyeri. Penonjolan bagian tulang hanya terjadi dengan proliferasi yang nyata: pasien memiliki jaringan vena yang melebar, mobilitas sendi terbatas. Bentuk litik osteoblastoklastoma ditandai dengan pertumbuhan yang lebih cepat, timbulnya nyeri lebih awal, tetapi kontraktur lebih jarang terjadi.
Paling sering, pada masa kanak-kanak, osteoblastoklastoma menyerang metafisis atas humerus dan femur. Lebih jarang, lesi ditemukan di metafisis femur bawah, tibia, dan fibula. Dalam bentuk litik, kerusakan tulang rawan epifisis mungkin terjadi dengan penyebaran lebih lanjut ke epifisis, tanpa menembus sendi (tulang rawan artikular tetap utuh). Dalam bentuk kistik aktif, pertumbuhan tumor terlihat di bagian tengah diafisis, dengan penipisan tajam lapisan kortikal dan pembengkakan tulang.
Osteoblastoklastoma pada anak-anak sebagian besar jinak, tetapi juga dapat memicu kerusakan tulang yang signifikan. Ketika tulang rawan epifisis tumbuh, pertumbuhan area tungkai melambat, fraktur patologis, pseudoartrosis dengan cacat tulang yang jelas dan sindrom nyeri dapat terjadi.
Dalam proses ganas, neoplasma jenis sarkoma osteogenik terbentuk: pertumbuhan cepat dan kerusakan tulang yang nyata merupakan ciri khasnya. Untuk diagnosis diferensial, anak-anak menjalani pemeriksaan histologis.
Tahapan
Para ahli membedakan antara tahap litik dan tahap seluler-trabekular dalam perkembangan osteoblastoklastoma.
- Tahap seluler-trabekular dicirikan oleh pembentukan fokus kerusakan jaringan tulang yang dipisahkan oleh partisi.
- Tahap litik ditandai dengan pembentukan fokus destruktif berkelanjutan, yang terlokalisasi secara asimetris relatif terhadap sumbu tulang sentral. Saat neoplasma tumbuh, ia dapat menyebar ke seluruh penampang tulang.
Tanda khas osteoblastoclastoma adalah terpisahnya fokus destruktif dari bagian tulang yang sehat. Kanal sumsum tulang dipisahkan dari neoplasma oleh pelat penutup.
Formulir
Berdasarkan informasi klinis dan radiologis serta ciri morfologis, tipe dasar osteoblastoklastoma berikut dibedakan:
- Tipe seluler ditemukan terutama pada pasien setengah baya dan lanjut usia. Neoplasma berkembang perlahan, akhirnya menampakkan dirinya sebagai pembengkakan padat dengan permukaan nodular, tanpa kemungkinan membatasinya dari tulang yang sehat. Ketika terlokalisasi di daerah rahang, yang terakhir memperoleh bentuk seperti gelendong. Posisi gigi tidak berubah. Jaringan yang menutupi osteoblastoklastoma seluler memiliki karakter anemia. Secara radiografis, bayangan dari sejumlah besar formasi kistik dan seluler, yang dipisahkan satu sama lain oleh penghalang, dibedakan. Tidak ada reaksi dari periosteum.
- Bentuk kistik osteoblastoklastoma awalnya menimbulkan rasa nyeri. Saat meraba tumor, beberapa area terasa lentur, dan gejala "parchment crunch" terlihat. Tulang di atas neoplasma menjadi lebih tipis, memiliki bentuk yang halus, cembung, dan berbentuk kubah. Pada radiografi, lesi menyerupai kista odontogenik atau ameloblastoma.
- Tipe patologi litik relatif jarang, terutama pada anak-anak dan remaja. Neoplasma tumbuh cukup cepat. Dengan latar belakang penipisan lapisan kortikal, nyeri muncul: awalnya mulai terasa saat istirahat, kemudian - saat meraba area yang terkena. Perluasan jaringan pembuluh darah di atas lokasi tumor dicatat. Ketika fokus patologis terlokalisasi di area rahang, gigi menjadi bengkok dan longgar. Fraktur patologis mungkin terjadi. Zona pencerahan yang tidak terstruktur terlihat pada radiografi.
Menurut derajat keganasannya, osteoblastoklastoma dibagi menjadi jinak (tanpa atipisme seluler), ganas primer, dan ganas (bertransformasi dari tumor jinak).
Tergantung pada lokasinya, jenis patologi berikut dibedakan:
- Bentuk perifer osteoblastoclastoma pada rahang atas tidak memiliki ciri morfologi khusus dan terletak pada gusi.
- Bentuk sentral terletak di dalam struktur tulang dan, tidak seperti bentuk perifer, memiliki zona hemoragik, yang menyebabkan warna cokelat pada neoplasma. Tumor diwakili oleh satu konglomerat.
- Osteoblastoma rahang bawah terletak pada ketebalan jaringan tulang, di area molar dan premolar. Pertumbuhan neoplasma terjadi selama beberapa tahun (rata-rata 3-10 tahun), disertai dengan pelanggaran fungsi sendi temporomandibular.
- Osteoblastoclastoma pada rahang atas ditandai dengan munculnya tonjolan pada area rahang yang terkena, gigi tanggal, dan asimetri wajah. Tumor tumbuh perlahan dan tanpa rasa sakit.
- Osteoblastoklastoma femur merupakan lokasi yang paling umum, dengan kerusakan pada zona pertumbuhan tulang: trokanter mayor, leher, dan kepala femur. Yang lebih jarang, trokanter minor yang terkena (terisolasi). Patologi disertai dengan nyeri, deformasi tulang, fraktur patologis.
- Osteoblastoklastoma ilium paling sering berkembang di pangkalnya. Tulang rawan berbentuk Y juga dapat terpengaruh dengan kerusakan cabang horizontal tulang kemaluan atau cabang desendens iskium. Patologi awalnya asimtomatik, kemudian muncul nyeri saat beraktivitas, kepincangan.
Komplikasi dan konsekuensinya
Konsekuensi paling tidak menguntungkan dari osteoblastoclastoma jinak adalah keganasannya. Tumor sel raksasa ganas jarang terjadi; analisis penelitian menunjukkan frekuensi 1,6% keganasan primer dan 2,4% keganasan sekunder. Pertumbuhan infiltratif terdeteksi, kelenjar getah bening terdekat terpengaruh, dan metastasis dapat menyebar. [ 16 ]
Osteoblastoma sel raksasa ganas mampu menghasilkan jenis metastasis berikut:
- panas (berkembang cepat, secara aktif menghancurkan jaringan di sekitarnya);
- dingin (tanpa perkembangan spesifik, ada dalam keadaan tidak aktif dalam waktu lama, tetapi memiliki kemampuan untuk berubah menjadi “panas”);
- bisu (ada dalam keadaan anabiotik anabiotik dan terdeteksi secara kebetulan).
Osteoblastoklastoma ganas dapat terjadi dalam tiga varian:
- Tumor ganas primer mempertahankan tipe struktur dasarnya, tetapi terdapat atipikalitas elemen mononuklear dan adanya mitosis di dalamnya.
- Keganasan tumor yang terutama jinak dengan perkembangan sel spindel atau sarkoma osteogenik.
- Keganasan setelah pengobatan sebelumnya, terutama setelah intervensi non-radikal atau terapi radiasi yang tidak rasional. Dalam situasi seperti itu, sarkoma sel polimorfik dengan metastasis paru paling sering berkembang.
Osteoklastoma ganas umumnya dianggap sebagai sarkoma tingkat tinggi; [ 17 ] namun, data dari penelitian menunjukkan bahwa osteoklastoma ganas berperilaku seperti sarkoma tingkat rendah atau menengah. [ 18 ] Metastasis terjadi pada 1–9% pasien dengan osteoblastoklastoma, dan beberapa penelitian sebelumnya telah menghubungkan kejadian metastasis dengan pertumbuhan agresif dan kekambuhan lokal. [ 19 ], [ 20 ]
Setelah intervensi bedah, pasien dengan kemampuan bekerja terbatas atau hilang dimasukkan ke dalam kelompok disabilitas yang sesuai.
Diagnostik osteoklastoma
Untuk mendiagnosis osteoblastoklastoma, perlu menggunakan metode berikut:
- mempertanyakan pasien, pemeriksaan dan palpasi cermat pada daerah tulang yang terkena, mempelajari anamnesis;
- diagnostik laboratorium dan instrumental, studi morfologi.
Saat menentukan anamnesis patologi, dokter memperhatikan manifestasi pertama tumor, keberadaan dan sifat nyeri, penyakit dan cedera sebelumnya, perawatan sebelumnya, dan kondisi umum. Penting juga untuk mengklarifikasi kondisi sistem kemih, reproduksi, pernapasan, hati dan ginjal, kelenjar getah bening, dan melakukan diagnosis ultrasonografi pada organ dalam.
Semua pasien diresepkan tes darah dan urin, untuk menentukan protein dan fraksinya, asam sialik, fosfor, dan kalsium. Penting untuk menentukan aktivitas enzimatik fosfatase, melakukan uji difenil, mengevaluasi protein C-reaktif, dll. Perlu dicatat bahwa indikator laboratorium untuk tumor tulang biasanya tidak spesifik, tetapi dapat membantu dalam diagnosis diferensial. Misalnya, dengan osteoblastoklastoma ganas, perubahan seperti leukositosis, percepatan LED, penurunan protein darah dan zat besi non-hemoglobin, peningkatan asam sialik dan alkali fosfatase mungkin terjadi. Oksiprolin dan heksokinase muncul dalam urin. Kadar fosfor dan kalsium meningkat dalam serum darah.
Pemeriksaan konvensional untuk dugaan osteoblastoklastoma meliputi sinar-X umum dan terarah, tomografi. Sinar-X memungkinkan penentuan lokasi, skala, dan sifat proses penyakit yang lebih tepat, serta menentukan penyebarannya ke organ dan jaringan di sekitarnya. Tomografi terkomputerisasi memungkinkan pemeriksaan kerusakan patologis yang dalam dan penentuan ukuran lesi di dalam tulang. Namun, pencitraan resonansi magnetik dianggap lebih informatif: berdasarkan informasi yang diperoleh selama pemeriksaan, dokter dapat menyusun gambar spasial, termasuk gambar tiga dimensi.
Selama pemeriksaan morfologi, bahan yang diperoleh selama aspirasi dan trepanobiopsi, atau area tulang yang diangkat bersama dengan osteoblastoclastoma, dipelajari. Biopsi tusukan dilakukan dengan menggunakan jarum khusus, dan tumor ditusuk di bawah pengamatan sinar-X.
Selama pemeriksaan sinar-X pada tulang panjang, pasien ditemukan memiliki fokus destruktif osteolitik, terlokalisasi secara eksentrik di daerah epifisis. Dalam dinamika, patologi menyimpang ke arah tulang rawan artikular, serta ke metafisis tulang, dan dapat menempati seluruh penampang (yang khas untuk osteoblastoklastoma kepala fibula dan radius). Lapisan kortikal sangat menipis, bengkak, dan kerusakan parsial sering terdeteksi. Dalam proses jinak, tidak ada reaksi periosteal. Batas antara neoplasma dan zat spons kabur, tidak ada kejelasan. Dalam sebagian besar kasus, batas sklerotik tidak ada.
Dalam kasus kerusakan sumsum tulang belakang, tumor terletak di badan vertebra pada 80% kasus. Badan dengan lengkungan dan prosesus dapat terpengaruh, terkadang beberapa vertebra, bagian kosta, dan sendi sakroiliaka terlibat dalam proses patologis. Fokus destruktif mungkin memiliki struktur seluler atau litik.
Saat mempelajari gambar berlapis pada CT, kerusakan lengkung dengan proses transversal ditentukan, yang tidak dapat dilihat pada sinar-X biasa. Penggunaan MRI memungkinkan kita untuk memeriksa efek tumor pada sumsum tulang belakang. [ 21 ], [ 22 ]
Osteoblastoklastoma ganas primer didefinisikan pada radiografi sebagai fokus destruktif litik dengan batas yang kabur. Dalam beberapa kasus, strukturnya berjalin kasar. Ada "pembengkakan" pada area tulang yang terkena, penipisan parah lapisan kortikal dengan kerusakan berikutnya. Pelat kortikal bersifat heterogen dari dalam. Reaksi periosteal mungkin terjadi.
Dalam transformasi ganas osteoblastoclastoma yang awalnya jinak, struktur jaring besar, jaring kecil atau litik dari fokus destruktif terungkap. Area tulang yang terkena "bengkak", lapisan kortikal sangat tipis, dengan garis luar yang tidak rata di sisi dalam. Kerusakan kortikal mungkin terjadi. Reaksi periosteal (puncak Codman yang lemah) memiliki karakter periostitis bulat.
Untuk mendeteksi kemungkinan metastasis, sonografi diresepkan untuk membantu mempelajari kondisi organ dalam.
Tahap akhir diagnostik tumor tulang adalah identifikasi histologis dan pemeriksaan sitologi apusan. Bahan diambil melalui biopsi (terbuka atau tusukan).
Perbedaan diagnosa
Osteoblastoklastoma jinak memerlukan pembedaan dari semua patologi yang menunjukkan tanda-tanda kista tulang atau lisis jaringan pada pencitraan radiografi. Patologi tersebut meliputi:
- displasia fibrosa;
- sarkoma osteogenik litik;
- osteodistrofi paratiroid;
- fokus tuberkulosis tulang;
- kista tulang aneurisma.
Jika terdapat lesi tulang yang besar dan progresif, osteoblastoclastoma harus dicurigai. Tumor ini ditandai dengan tidak adanya osteoporosis pada tulang di sekitarnya, proses destruktif dari metafisis, dan penetrasi patologi yang lambat ke epifisis.
Osteodistrofi paratiroid dapat dibedakan dari osteoblastoklastoma hanya dengan menggunakan radiografi dan studi biokimia.
Kesulitan mungkin timbul selama diagnosis osteoblastoklastoma tulang tubular panjang, serta saat membedakan penyakit dari sarkoma osteogenik atau formasi kistik (tulang atau aneurisma).
Lokasi kista aneurisma terutama diafisis atau metafisis. Dengan lokasi kista yang eksentrik, pembengkakan tulang lokal terlihat, lapisan kortikal tipis: neoplasma membentang di sepanjang tulang, mungkin mengandung partikel berkapur. Dengan lokasi sentral, metafisis atau diafisis membengkak secara simetris, yang tidak terjadi pada osteoblastoclastoma.
Pada masa kanak-kanak, osteoblastoklastoma dapat disalahartikan dengan osteodisplasia fibrosa tipe monostotik. Dalam situasi ini, tulang mengalami deformasi, memendek (kadang memanjang), tetapi tidak membengkak, seperti pada osteoblastoklastoma. Osteodisplasia fibrosa terutama memengaruhi metafisis dan diafisis tulang tubular. Lapisan kortikal dapat menebal, area sklerotik terbentuk di sekitar zona destruksi. Proses perkembangannya tidak menimbulkan rasa sakit, lambat.
Jika osteoblastoklastoma mempengaruhi rahang bawah, patologi harus dibedakan dari odontoma, fibroma tulang, adamantinoma, dan kista dentigerous.
Siapa yang harus dihubungi?
Pengobatan osteoklastoma
Tujuan pengobatan adalah untuk meminimalkan morbiditas dan memaksimalkan fungsi tulang yang terkena; secara tradisional, pengobatan ini dilakukan dengan kuretase intralesional dengan pengisian rongga. Teknik-teknik baru seperti sementasi menggunakan semen tulang sangat dianjurkan karena membantu rekonstruksi dan mengurangi kekambuhan lokal.[ 23 ]
Satu-satunya cara untuk menghilangkan osteoblastoclastoma sepenuhnya adalah melalui pembedahan: tumor diangkat, mencegah kerusakan lebih lanjut pada tulang.
Osteoblastoklastoma kecil dikikis dengan hati-hati menggunakan kuret khusus. Cacat tulang yang dihasilkan diganti menggunakan autotransplantasi. Dalam kasus ukuran tumor besar, reseksi tulang dilakukan diikuti dengan operasi plastik. [ 24 ], [ 25 ], [ 26 ]
Karena tingkat kekambuhan lokal yang tinggi (25-50%) setelah kuretase dan cangkok tulang, dokter bedah didorong untuk meningkatkan prosedur pembedahan mereka dengan menggunakan adjuvan kimia atau fisik seperti nitrogen cair, semen akrilik, fenol, hidrogen peroksida, kemoterapi lokal atau radioterapi.[ 27 ],[ 28 ] Terapi adjuvan lokal telah terbukti membantu mengendalikan tingkat kekambuhan.[ 29 ]
Jika karena alasan tertentu pasien dikontraindikasikan untuk intervensi bedah, maka ia diberi resep terapi radiasi. Dengan bantuan radiasi, pertumbuhan neoplasma dapat dihentikan dan strukturnya dihancurkan. [ 30 ]
Anda juga dapat menggunakan teknik berikut:
- Pemberian obat steroid secara intralesi. Metode ini tergolong baru dan belum lama digunakan. Melalui suntikan, hasil positif dapat dicapai pada osteoblastoklastoma kecil: ukuran tumor mengecil. Terkadang, pada akhir pengobatan, lesi menjadi lebih radiopak dibandingkan dengan area tulang di sekitarnya.
- Pengenalan alfa-interferon. Berdasarkan teori asal usul vaskular osteoblastoclastoma, para spesialis telah memperkenalkan suntikan alfa-interferon ke dalam praktik. Obat ini memiliki kemampuan antiangiogenik - yaitu memperlambat pertumbuhan pembuluh darah. Metode ini telah menjadi efektif pada sekitar 50% pasien, tetapi penggunaannya relatif jarang, yang disebabkan oleh banyaknya efek samping - seperti sakit kepala, penurunan kesehatan secara umum, kelelahan parah, dan gangguan kemampuan bekerja.
Untuk pengobatan osteoblastoclastoma ganas (primer atau sekunder), hanya intervensi bedah yang digunakan, yang meliputi reseksi tumor beserta area tulang. Sebelum dan sesudah operasi, pasien diresepkan radiasi dan kemoterapi.
Osteoklastoma yang tidak dapat dioperasi (misalnya, beberapa tumor sakral dan panggul) dapat diobati dengan embolisasi transkateter pada suplai darahnya.
- Terapi anti-RANKL
Sel raksasa mengekspresikan mediator utama dalam osteoklastogenesis secara berlebihan: reseptor RANK, yang kemudian distimulasi oleh sitokin RANKL, yang disekresikan oleh sel stroma. Studi denosumab, antibodi monoklonal yang secara spesifik mengikat RANKL, telah menghasilkan hasil pengobatan yang mengesankan, yang mengarah pada persetujuannya oleh Badan Pengawas Obat dan Makanan AS (FDA). [ 31 ], [ 32 ] Denosumab terutama ditujukan untuk pasien dengan risiko kekambuhan yang tinggi setelah operasi awal dan kekambuhan lokal.
Perawatan bedah
Berbagai penelitian menunjukkan bahwa reseksi lebar dikaitkan dengan berkurangnya risiko kekambuhan lokal dibandingkan dengan kuretase intralesional dan dapat meningkatkan kelangsungan hidup bebas kekambuhan dari 84% menjadi 100%.[ 33 ],[ 34 ],[ 35 ] Namun, reseksi lebar dikaitkan dengan tingkat komplikasi bedah yang lebih tinggi dan mengakibatkan gangguan fungsional, yang biasanya memerlukan rekonstruksi.[ 36 ],[ 37 ],[ 38 ]
Jika osteoblastoclastoma terlokalisasi di tulang tubular panjang, intervensi bedah berikut dapat digunakan:
- Pengangkatan marginal dengan allo atau autoplasti dilakukan untuk osteoblastoclastoma jinak, yang berkembang perlahan, dengan struktur seluler, yang terletak di pinggiran epimetafisis. Fiksasi dengan sekrup logam dimungkinkan.
- Jika proses tumor meluas ke tengah tulang yang diametris, 2/3 kondilus dan sebagian diafisis dengan permukaan artikular dibuang. Cacat tersebut diisi dengan cangkok tulang rawan. Baut dan sekrup pengikat yang kuat digunakan. Sambungan cangkok dan lapisan kortikal tulang inang dilakukan secara miring, untuk menghindari penurunan sendi.
- Jika epimetafisis rusak atau terdapat fraktur patologis, maka dilakukan reseksi segmental dengan disartikulasi sendi dan penggantian defek dengan allograft. Fiksasi dengan batang pada semen.
- Bila terjadi fraktur patologis dan keganasan osteoblastoklastoma pada bagian proksimal tulang paha, dilakukan operasi penggantian panggul total.
- Saat mengangkat segmen ujung artikular sendi lutut, transplantasi allo-hemiartikular digunakan dengan fiksasi kuat. Endoprostetik total individual dengan batang titanium yang diperpanjang dan terapi radiasi berikutnya dimungkinkan.
- Jika tumor agresif terlokalisasi di area ujung distal tibia, dilakukan reseksi dengan artrodesis osteoplastik pergelangan kaki. Jika terjadi kerusakan pada talus, dilakukan ekstirpasi tulang dengan artrodesis pemanjangan menurut Zatsepin.
- Jika fokus patologis terlokalisasi di tulang belakang leher, akses anterior ke vertebra dilakukan. Akses anterolateral dimungkinkan dengan pemisahan faring dan sisi anterior vertebra ke dasar tengkorak secara hati-hati.
- Pada level Th 1 -Th 2, pendekatan anterior dengan sternotomi oblik ke ruang interkostal ketiga digunakan. Pembuluh darah digeser ke bawah dengan hati-hati. Jika lesi terletak di vertebra toraks 3-5, pendekatan anterolateral dan reseksi tulang rusuk ketiga dilakukan. Skapula digeser ke belakang tanpa memotong otot. Kesulitan mungkin timbul saat mengakses permukaan anterior vertebra sakral atas. Pendekatan retroperitoneal kanan anterolateral digunakan, dengan pemisahan pembuluh darah dan ureter secara hati-hati.
- Jika terdeteksi kerusakan parah pada tulang belakang, atau penyebaran tumor ke lengkungan tulang belakang toraks dan lumbosakral, fiksasi transpedikular-translaminar dilakukan dengan pengangkatan tulang belakang yang terpengaruh dan autoplasti.
- Jika osteoblastoclastoma terletak di tulang pubis dan iskia, area yang terkena diangkat dalam batas jaringan sehat tanpa transplantasi tulang. Jika bagian bawah dan atap acetabulum terkena, pengangkatan dengan penggantian tulang-plastik selanjutnya dari defek diindikasikan.
- Jika sakrum dan L5 hancur, bagian yang terkena diangkat ke posterior dan distabilkan menggunakan fiksasi transpedikular. Neoplasma kemudian diangkat secara retroperitoneal dengan cangkok tulang berikutnya.
Pencegahan
Tidak ada tindakan pencegahan khusus untuk mencegah terjadinya osteoblastoclastoma. Untuk tujuan pencegahan, para ahli menyarankan untuk menjalani pemeriksaan sinar-X secara teratur setiap 1-2 tahun untuk mendeteksi tumor tersebut dengan segera dan mengobatinya.
Jika seseorang menemukan adanya pemadatan tulang, ia harus segera berkonsultasi dengan dokter: terapis, ahli ortopedi, ahli onkologi, ahli traumatologi, atau ahli vertebrologi.
Rekomendasi medis tambahan meliputi:
- menghindari cedera, keracunan, makan dengan benar dan bergizi, aktif secara fisik;
- berkonsultasilah dengan dokter tepat waktu, termasuk mengenai penyakit pada sistem muskuloskeletal;
- Pastikan untuk mengunjungi dokter dan menjalani pemeriksaan diagnostik jika muncul pertumbuhan baru yang tidak diketahui asalnya.
Ramalan cuaca
Pada pasien dengan osteoblastoclastoma, hasil penyakit bergantung pada banyak faktor, seperti karakteristik perkembangan tumor, keganasan atau jinaknya, lokalisasi, penyebaran, ketepatan waktu pengobatan, dll. Dalam beberapa tahun terakhir, hasil pengobatan tumor tulang ganas telah menjadi jauh lebih progresif. Dokter menggunakan pendekatan gabungan, jika perlu, menggunakan polikemoterapi intensif. Pada saat yang sama, persentase pasien yang pulih sepenuhnya lebih dari 70%.
Para ahli mengatakan bahwa prognosisnya positif jika osteoblastoclastoma diangkat seluruhnya melalui pembedahan dan tidak ada kekambuhan. Jika memungkinkan, dokter bedah selalu mencoba melakukan operasi pengawetan organ dengan pencangkokan tulang secara bersamaan, dan hanya dalam beberapa kasus, ini adalah masalah intervensi mutilasi, yang setelahnya seseorang tidak dapat lagi melakukan tindakan tertentu: mereka harus mengubah gaya hidup mereka. Dalam situasi seperti itu, dokter memahami istilah "pemulihan" sebagai "tidak adanya proses tumor." Pasien seperti itu memerlukan rehabilitasi jangka panjang, ortopedi, dan terkadang bantuan psikologis.

