
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Penyakit trofoblas
Ahli medis artikel
Terakhir ditinjau: 07.07.2025
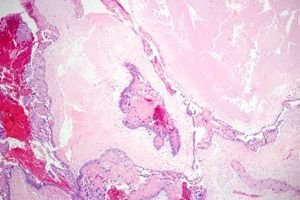
Penyakit trofoblastik (gestasional) adalah istilah umum untuk spektrum anomali proliferatif terkait kehamilan yang berasal dari trofoblast. Ciri penting penyakit trofoblastik adalah pembentukan kista luteal ovarium, yang diamati pada 50% kasus. Sebagian besar pasien memiliki kista luteal bilateral, yang dapat mencapai ukuran besar dan memenuhi seluruh rongga perut.
Epidemiologi
Insiden penyakit trofoblas memiliki pola geografis tertentu - bervariasi dari 0,36% di Asia hingga 0,008% di negara-negara Eropa (dalam kaitannya dengan jumlah kehamilan). Epidemiologi semacam itu dikaitkan dengan pelanggaran status kekebalan wanita dengan jumlah kehamilan yang banyak dan interval yang pendek di antara keduanya. Namun, penjelasan yang tepat untuk fakta ini belum ditemukan.
Gejala penyakit trofoblas
Gejala utama penyakit trofoblas adalah setelah amenore, terjadi pendarahan rahim, kadang-kadang disertai keluarnya banyak gelembung dengan isi transparan.
Gejala lain penyakit trofoblas:
- gestosis dini yang parah (mual, muntah), preeklamsia;
- ukuran rahim melebihi usia kehamilan yang diharapkan;
- selama pemeriksaan vagina - rahim memiliki konsistensi elastis yang keras, lebih lama dari periode kehamilan yang diharapkan;
- palpasi uterus (jika besar - tidak ada tanda-tanda janin);
- tidak adanya detak jantung dan gerakan janin;
- tidak adanya tanda-tanda janin di rongga rahim (menurut data USG);
- deteksi kualitatif dan kuantitatif human chorionic gonadotropin dalam urin dan darah (dalam kasus mola hidatidosa, kadar human chorionic gonadotropin melebihi kadarnya pada kehamilan normal sebanyak 50-100 kali).
- nyeri pada perut bagian bawah dengan perkembangan koriokarsinoma;
- gejala yang disebabkan oleh lokalisasi dominan metastasis tumor (hemoptisis, gejala neurologis, dll.).
Formulir
Penyakit trofoblas meliputi:
- mola hidatidosa,
- tahi lalat invasif (ganas),
- koriokarsinoma,
- tumor trofoblastik pada lokasi plasenta.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Mola hidatidosa
Mola hidatidosa ditandai dengan edema dan pelebaran vili plasenta dengan hiperplasia kedua lapisan trofoblas. Mola hidatidosa memiliki dua jenis - komplet dan parsial; yang terakhir dibedakan dengan adanya janin atau bagian-bagiannya bersama vili yang utuh.
Mola invasif merupakan mola hidatidosa dengan invasi miometrium, hiperplasia trofoblas, dan preservasi struktur vili plasenta.
Dalam kasus mola hidatidosa, kista luteal dapat muncul selama 2 minggu pertama. Kehadiran kista luteal merupakan tanda prognosis yang tidak baik. Regresi kista luteal diamati dalam waktu 3 bulan setelah pengangkatan mola hidatidosa.
Tumor trofoblas pada lokasi plasenta
Tumor trofoblastik plasenta muncul dari trofoblas pada lapisan plasenta dan sebagian besarnya terdiri atas sel-sel sitotrofoblas; tumor ini dapat memiliki tingkat keganasan rendah atau tinggi.
 [ 16 ]
[ 16 ]
Karsinoma korionik
Koriokarsinoma terkait kehamilan muncul dari sel sitotrofoblas dan sinsititrofoblas, yaitu dari kedua lapisan trofoblas, paling sering terlokalisasi di rahim, dan dapat terjadi selama dan setelah kehamilan normal atau patologis selesai (aborsi, keguguran, melahirkan, mola hidatidosa, kehamilan ektopik). Dalam kasus kehamilan ektopik, terlokalisasi di tuba atau ovarium, yang sangat jarang terjadi. Koriokarsinoma ovarium dapat berkembang dari sel germinal, tidak terkait dengan kehamilan dan diklasifikasikan sebagai tumor sel germinal (yaitu, tidak trofoblas).
Secara makroskopis, koriokarsinoma dapat berupa tumor nodular yang terletak di permukaan bagian dalam rongga rahim, di antara otot, di bawah lapisan serosa, atau dalam bentuk pertumbuhan yang menyebar. Tumor berwarna ungu tua, memiliki konsistensi lunak, tidak mengandung pembuluh darah, dan berukuran 0,5 hingga 12 sentimeter atau lebih. Dalam kebanyakan kasus, tumor terletak di submukosa.
Secara mikroskopis, koriokarsinoma memiliki 3 histotipe: sinsitial, sitotrofoblastik, dan campuran. Ciri khasnya meliputi invasi epitel korionik, area nekrosis dan hemoragi yang luas, dan kelompok sel Langhans yang terisolasi.
Diagnostik penyakit trofoblas
Diagnosis penyakit trofoblas didasarkan pada data berikut:
- anamnesis;
- pemeriksaan klinis;
- metode penelitian radiasi, histologis dan hormonal.
Penting secara klinis: anamnesis terperinci, pemeriksaan ginekologi dengan deteksi sianosis selaput lendir vagina dan serviks, pembesaran dan nyeri rahim, kemungkinan metastasis.
Diagnostik radiologi meliputi USG, ultrasonografi Doppler, angiografi, pencitraan resonansi magnetik (MRI), dan tomografi terkomputasi (CT).
Ultrasonografi dan Dopplerografi bersifat informatif, sederhana, andal, dan dapat digunakan untuk mendiagnosis mola hidatidosa dan invasif serta koriokarsinoma, serta metastasis ke hati, ginjal, dan ovarium. Karena noninvasif dan tidak berbahaya, keduanya sangat diperlukan untuk memantau efektivitas kemoterapi. Angiografi kontras memungkinkan diagnosis koriokarsinoma yang lebih tepat, terutama dengan data histologis negatif dari kerokan endometrium dan hormon trofoblastik.
Bagaimana cara memeriksa?
Siapa yang harus dihubungi?
Pengobatan penyakit trofoblas
Penyakit trofoblas merupakan salah satu bentuk penyakit ganas yang langka, ditandai dengan tingkat penyembuhan yang tinggi dengan kemoterapi bahkan bila terdapat metastasis jauh.
Metode utama pengobatan penyakit trofoblas adalah kemoterapi, yang digunakan baik secara mandiri maupun dalam terapi kompleks. Dalam pengobatan kompleks beberapa bentuk penyakit trofoblas, terapi bedah dan radiasi digunakan.
Prinsip pengobatan mola hidatidosa
- Aspirasi vakum atau pengangkatan mola hidatidosa melalui kuretase uterus dengan pemberian agen kontraksi uterus (oksitosin intravena, dll.).
- Histerektomi untuk mola hidatidosa yang besar, perdarahan yang signifikan, kurangnya kondisi untuk mengosongkan rahim; keengganan wanita untuk hamil lagi. Ovarium dengan kista teko-luteal tidak diangkat.
- Setelah tahi lalat diangkat, dilakukan observasi selama dua tahun (pemantauan kandungan human chorionic gonadotropin dalam urin sebulan sekali).
- Kemoterapi preventif (metotreksat) pasca evakuasi mola hidatidosa dengan aspirasi vakum dilakukan pada kasus berikut: usia di atas 40 tahun, ketidaksesuaian ukuran rahim dengan masa kehamilan yang diharapkan, adanya kista luteal pada masa mola hidatidosa, peningkatan kadar human chorionic gonadotropin lebih dari 20.000 IU/ml setelah 2-3 kali evakuasi atau setelah tindakan bedah mola invasif, kurangnya pemantauan dinamis kadar human chorionic gonadotropin.
Prinsip pengobatan koriokarsinoma
- Kemoterapi lini pertama (metotreksat, aktinomisin D, klorambusil, 6-merkaptopurin, adriamisin, obat platinum dan alkaloid).
- Perawatan bedah. Indikasi: perdarahan uterus yang banyak, kecenderungan tumor untuk perforasi, uterus besar, resistensi tumor terhadap kemoterapi. Volume pembedahan: pada wanita muda dengan tumor tanpa metastasis - pengangkatan uterus tanpa apendiks, setelah 40 tahun - pengangkatan uterus dengan apendiks.
- Keluarnya cairan dari vagina dilakukan setelah 3 kali tes negatif untuk human chorionic gonadotropin, dilakukan dengan selang waktu 1 minggu.
- Observasi. Penentuan titer human chorionic gonadotropin (setiap 2 minggu) selama 3 bulan, kemudian setiap 6 bulan selama 2 tahun. Rontgen dada setiap 3 bulan (selama setahun). Kontrasepsi (COC) direkomendasikan selama setahun.
Pemilihan rejimen pengobatan saat ini dilakukan dengan mempertimbangkan tingkat risiko timbulnya resistensi tumor terhadap kemoterapi menurut skala WHO.
Menurut skala WHO, ada 3 derajat risiko perkembangan resistensi: rendah (jumlah poin kurang dari 5), sedang (5-7 poin) dan tinggi (8 poin atau lebih).
Jika risiko resistensi tumor terhadap kemoterapi rendah (tidak ada metastasis, ukuran tumor uterus kecil, hingga 3 cm, kadar hCG dalam serum darah rendah, dan durasi penyakit kurang dari 4 bulan), monokemoterapi lini pertama dengan metotreksat atau daktinomisin dilakukan. Efektivitas monokemoterapi berkisar antara 68,7 hingga 100%.
Tanda paling awal resistensi tumor terhadap kemoterapi adalah tidak adanya penurunan atau peningkatan serum hCG dalam dua tes berulang dengan selang waktu 1 minggu.
Skala WHO untuk menentukan resistensi koriokarsinoma terhadap kemoterapi
Faktor risiko |
Jumlah poin |
|||
Angka 0 |
1 |
2 |
3 |
|
Usia, tahun |
Hingga 39 |
Lebih dari 39 |
||
Hasil kehamilan sebelumnya |
Mola hidatidosa |
Abortus |
Persalinan |
|
Interval*, bulan |
Kurang dari 4 |
4-6 |
7-12 |
Lebih dari 12 |
Tingkat HCG, IU/L |
Kurang dari 10** |
10 3 -01 4 |
10 4 -10 5 |
Lebih dari 10 5 |
Golongan darah |
0 atau A |
B atau AB |
||
Tumor terbesar, termasuk tumor rahim |
Kurang dari 3 cm |
3-5cm |
Lebih dari 5 cm |
|
Lokalisasi metastasis |
Limpa, ginjal |
Saluran gastrointestinal, hati |
Otak |
|
Jumlah metastasis |
1-3 |
4-8 |
Lebih dari 8 |
|
Kemoterapi sebelumnya |
1 obat |
2 sitostatika atau lebih |
||
- * Interval antara akhir kehamilan sebelumnya dan dimulainya kemoterapi.
- ** Kadar human chorionic gonadotropin yang rendah dapat terjadi pada tumor trofoblastik di lokasi plasenta.
Untuk pengobatan pasien dengan bentuk tumor yang resistan, berbagai regimen kemoterapi (lini ke-2) digunakan dengan peningkatan dosis obat yang diberikan dan frekuensi kursus.
Dalam kasus risiko sedang dan tinggi perkembangan resistensi tumor (adanya metastasis, ukuran tumor lebih dari 3 cm, kadar human chorionic gonadotropin tinggi, durasi gejala lebih dari 4 bulan, timbulnya penyakit segera setelah melahirkan), polikemoterapi kombinasi digunakan sesuai dengan berbagai regimen: MAC (metotreksat, daktinomisin, klorambusin); EMA-CO (etoposida, daktinomisin, metotreksat, vinkristin, siklofosfamid, leukovorin), SNAMOSA (hidroksiurea, daktinomisin, metotreksat, leukovorin, vinkristin, siklofosfamid, doksorubisin); PVB (cisplatin, vinblastin, bleomisin), EHMMAC (etoposida, hidroksiurea, daktinomisin, metotreksat, vinkristin). Kombinasi obat lini kedua yang paling efektif dan kurang toksik adalah regimen EMA-CO.
Untuk pengobatan fokus tumor yang resistan, kombinasi antara pengangkatan melalui pembedahan dan kemoterapi lini kedua sangatlah penting. Dalam kasus metastasis jauh ke otak, polikemoterapi gabungan dilakukan bersamaan dengan terapi radiasi ke seluruh otak; terapi radiasi mungkin dilakukan dalam kasus metastasis ke parametrium.
Jadi, pembedahan dan terapi radiasi adalah metode pengobatan tambahan.
Obat-obatan
Pencegahan
Tindak lanjut pasien pasca mola hidatidosa dilakukan selama 4 tahun. Hal ini ditujukan untuk diagnosis dini kemungkinan koriokarsinoma dan meliputi: pemantauan siklus menstruasi, kontrasepsi selama 2 tahun, pemeriksaan umum dan ginekologi, penentuan kadar hCG dalam serum darah 1 kali setiap 2 minggu sampai indikator kembali normal dan kemudian setiap 6 minggu dalam enam bulan pertama, kemudian setiap 8 minggu dalam 6 bulan berikutnya.
Sekali setiap 4 bulan - pada tahun kedua dan sekali setahun selama tahun ketiga dan keempat; USG organ panggul dan rontgen dada 2 minggu setelah evakuasi mola hidatidosa dan kemudian sekali setahun selama dua tahun pertama. Periode observasi berikut direkomendasikan untuk pasien yang menerima kemoterapi pencegahan setelah mola hidatidosa: 3 bulan pertama - sekali setiap 2 minggu, kemudian setiap bulan selama 3 bulan, kemudian sesuai dengan skema yang ditentukan.
Tindak lanjut pasien dengan koriokarsinoma dilakukan selama 5 tahun dan juga mencakup menogram, kontrasepsi selama 2 tahun, pemeriksaan umum dengan pemeriksaan kelenjar susu, pemeriksaan ginekologi, penentuan kadar hCG dalam serum darah setiap bulan pada tahun pertama, sekali setiap 3 bulan pada tahun ke-2, sekali setiap 4 bulan pada tahun ketiga dan dua kali setahun pada tahun keempat dan kelima, selanjutnya sekali setahun. Ultrasonografi organ panggul dan radiografi atau CT paru-paru setiap 2 bulan sekali pada tahun pertama dan kemudian sekali setahun selama tindak lanjut.

