
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Periarteritis nodosa
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
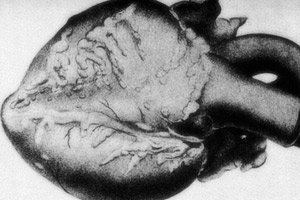
Patologi langka – periarteritis nodosa – disertai dengan kerusakan pada pembuluh darah arteri berukuran sedang dan kecil. Pada dinding pembuluh darah, terjadi proses disorganisasi jaringan ikat, infiltrasi inflamasi, dan perubahan sklerotik, yang mengakibatkan munculnya aneurisma yang jelas. [ 1 ]
Nama lain penyakit ini: poliarteritis, arteritis nekrotik, panarteritis.
Epidemiologi
Periarteritis nodular adalah patologi sistemik, vaskulitis nekrotikans, yang merusak pembuluh arteri sedang dan kecil dari tipe otot. Paling sering, penyakit ini menyebar ke kulit, ginjal, otot, sendi, sistem saraf tepi, saluran pencernaan, dan organ lain, lebih jarang - paru-paru. Patologi biasanya memanifestasikan dirinya awalnya dengan gejala umum (demam, penurunan kesehatan umum), kemudian tanda-tanda yang lebih spesifik bergabung.
Metode yang paling umum untuk mendiagnosis penyakit ini adalah biopsi dan arteriografi.
Obat yang paling dapat diterima untuk pengobatan adalah glukokortikoid dan imunosupresan.
Kejadian periarteritis nodosa berkisar antara dua hingga tiga puluh kasus per 1 juta pasien.
Usia rata-rata penderita adalah 45-60 tahun. Pria lebih sering terkena (6:1). Pada wanita, penyakit ini sering terjadi sesuai dengan tipe asma, dengan perkembangan asma bronkial dan hipereosinofilia.
Pada sekitar 20% kasus periarteritis nodosa yang terdiagnosis, pasien ditemukan menderita hepatitis (B atau C). [ 2 ], [ 3 ]
Penyebab periarteritis nodosa
Para ilmuwan belum menemukan penyebab yang jelas untuk perkembangan periarteritis nodular. Namun, pemicu utama penyakit ini telah diidentifikasi:
- reaksi terhadap penggunaan obat-obatan;
- persistensi infeksi virus (hepatitis B).
Para ahli telah menyusun daftar obat-obatan yang cukup mengesankan yang terlibat dalam perkembangan periarteritis nodular. Di antara obat-obatan ini adalah:
- antibiotik beta-laktam;
- obat makrolida;
- obat sulfonamida;
- kuinolon;
- agen antivirus;
- serum dan vaksin;
- penghambat reuptake serotonin selektif (Fluoxetine);
- antikonvulsan (Fenitoin);
- Levodopa dan Carbidopa;
- thiazid dan diuretik loop;
- Hidralazin, Propiltiourasil, Minosiklin, dll.
Setiap pasien ketiga atau keempat dengan periarteritis nodosa memiliki antigen permukaan hepatitis B (HBsAg) atau kompleks imun yang menyertainya. Antigen hepatitis B lainnya (HBeAg) dan antibodi terhadap antigen HBcAg, yang terbentuk selama replikasi virus, juga terdeteksi. Perlu dicatat bahwa insiden periarteritis nodosa di Prancis telah menurun secara signifikan dalam beberapa dekade terakhir karena vaksinasi yang meluas terhadap hepatitis B.
Selain itu, sekitar satu dari sepuluh pasien ditemukan mengidap virus hepatitis C, tetapi rincian hubungannya belum dibuktikan oleh para ilmuwan. Infeksi virus lain juga "dicurigai": human immunodeficiency virus, cytomegalovirus, rubella dan virus Epstein-Barr, virus T-lymphotropic tipe I, parvovirus B-19, dll.
Ada banyak alasan untuk percaya bahwa vaksinasi terhadap hepatitis B dan influenza terlibat dalam perkembangan periarteritis nodosa.
Faktor dugaan tambahan adalah kecenderungan genetik, yang juga memerlukan bukti dan penelitian lebih lanjut. [ 4 ]
Faktor risiko
Periarteritis nodular merupakan penyakit yang kurang dipahami, tetapi para ahli sudah menganggapnya polietiologis, karena banyak penyebab dan faktor yang mungkin terlibat dalam perkembangannya. Seringkali, ditemukan hubungan dengan infeksi fokal: streptokokus, stafilokokus, mikobakteri, jamur, virus, dll. Peran penting dimainkan oleh hipersensitivitas manusia terhadap obat-obatan tertentu - misalnya, terhadap antibiotik dan sulfonamid. Namun, dalam banyak kasus, bahkan dengan diagnostik yang cermat, faktor etiologis tidak dapat diidentifikasi.
Berikut adalah faktor risiko yang diketahui dokter saat ini:
- kategori usia di atas 45 tahun, serta anak-anak berusia 0 sampai dengan 7 tahun (faktor genetik);
- perubahan suhu yang tiba-tiba, hipotermia;
- paparan radiasi ultraviolet yang berlebihan, penyamakan kulit yang berlebihan;
- stres fisik dan mental yang berlebihan;
- segala dampak buruk, termasuk cedera atau intervensi bedah;
- hepatitis dan penyakit hati lainnya;
- gangguan metabolisme, diabetes melitus;
- hipertensi;
- pengenalan vaksin dan persistensi HbsAg dalam serum darah.
Patogenesis
Patogenesis terjadinya periarteritis nodular terdiri dari pembentukan respons hiperalergi tubuh terhadap pengaruh faktor etiologi, dalam pengembangan reaksi autoimun dari jenis antigen-antibodi (khususnya, pada dinding pembuluh darah), dalam pembentukan kompleks imun.
Karena sel endotel dilengkapi dengan reseptor untuk fragmen Fc dari IgG dengan fraksi pertama komplemen Clq, mekanisme interaksi antara kompleks imun dan dinding pembuluh darah menjadi lebih mudah. Terjadi pengendapan kompleks imun di dinding pembuluh darah, yang memerlukan pengembangan proses inflamasi imun.
Kompleks imun yang terbentuk menstimulasi komplemen, yang menyebabkan kerusakan dinding dan pembentukan komponen kemotaktik yang menarik neutrofil ke area yang rusak. [ 5 ]
Neutrofil melakukan fungsi fagositosis dalam kaitannya dengan kompleks imun, tetapi pada saat yang sama, enzim proteolitik lisosomal dilepaskan, yang merusak dinding pembuluh darah. Selain itu, neutrofil "menempel" pada endotelium dan, dengan adanya komplemen, melepaskan radikal oksigen aktif, yang memicu kerusakan pembuluh darah. Pada saat yang sama, pelepasan faktor endotel yang mendukung peningkatan pembekuan darah dan pembentukan trombus di pembuluh yang terkena diperkuat.
Gejala periarteritis nodosa
Periarteritis nodular memanifestasikan dirinya melalui gejala umum yang tidak spesifik: seseorang mengalami suhu tubuh yang terus meningkat, berat badannya terus turun, dan terganggu oleh nyeri pada otot dan persendian.
Peningkatan suhu dalam bentuk demam persisten merupakan hal yang umum terjadi pada 98-100% kasus: kurva suhu tidak teratur, tidak ada respons terhadap terapi antibiotik, tetapi terapi kortikosteroid efektif. Suhu kemudian dapat kembali normal, dengan latar belakang perkembangan patologi multiorgan.
Kekurusan pasien bersifat patognomik. Berat badan beberapa pasien berkurang hingga 35-40 kg dalam beberapa bulan. Tingkat kekurusan melebihi tingkat onkopatologi.
Nyeri otot dan sendi merupakan ciri khas tahap awal periarteritis nodosa. Nyeri paling sering menyerang sendi besar dan otot betis. [ 6 ]
Patologi poliorgan dibagi menjadi beberapa jenis, yang menentukan gejala penyakitnya:
- Bila pembuluh darah ginjal terkena (dan ini terjadi pada sebagian besar pasien), terjadi peningkatan tekanan darah. Hipertensi bersifat persisten, stabil, dan menyebabkan retinopati berat. Kehilangan fungsi penglihatan mungkin terjadi. Analisis urin menunjukkan proteinuria (hingga 3 g/hari), mikro atau makrohematuria. Dalam beberapa kasus, pembuluh darah yang melebar akibat aneurisma pecah, sehingga terjadi perdarahan perirenal. Gagal ginjal berkembang selama tiga tahun pertama penyakit.
- Bila pembuluh darah yang terletak di rongga perut rusak, gejalanya sudah muncul pada tahap awal periarteritis nodular. Gejala utamanya adalah nyeri perut yang menyebar, terus-menerus dan progresif. Gangguan dispepsia dicatat: diare dengan darah hingga sepuluh kali sehari, penurunan berat badan, serangan mual dan muntah. Bila terjadi perforasi ulseratif, tanda-tanda peritonitis akut berkembang. Ada risiko terjadinya perdarahan gastrointestinal.
- Nyeri jantung tidak umum terjadi ketika pembuluh koroner terpengaruh. Serangan jantung terjadi, sebagian besar bersifat fokal kecil. Fenomena kardiosklerosis meningkat dengan cepat, yang menyebabkan munculnya aritmia dan tanda-tanda insufisiensi jantung.
- Bila sistem pernapasan terpengaruh, bronkospasme, hipereosinofilia, dan infiltrat eosinofilik di paru-paru terdeteksi. Pembentukan peradangan vaskular paru-paru merupakan karakteristik: penyakit ini disertai batuk, sekresi dahak yang sedikit, lebih jarang - hemoptisis, peningkatan gejala fungsi pernapasan yang tidak memadai. Radiografi memvisualisasikan pola vaskular yang meningkat tajam dari jenis paru-paru kongestif, infiltrasi jaringan paru-paru (terutama di daerah akar).
- Bila sistem saraf tepi terlibat, poli dan mononeuritis asimetris diamati. Pasien menderita nyeri hebat, mati rasa, dan terkadang kelemahan otot. Kaki paling sering terkena, dan lengan lebih jarang. Beberapa pasien mengalami polimieloradikuloneuritis, paresis pada kaki dan tangan. Nodul aneh di sepanjang batang pembuluh darah, ulkus, dan fokus nekrotik pada kulit sering ditemukan. Nekrosis jaringan lunak dan perkembangan komplikasi gangren mungkin terjadi.
Tanda-tanda pertama
Gambaran klinis awal periarteritis nodosa bermanifestasi sebagai demam, rasa sangat lelah, peningkatan keringat malam, kehilangan nafsu makan dan kekurusan, kelemahan otot (terutama terasa di ekstremitas). Banyak pasien mengalami nyeri otot, disertai miositis iskemik fokal dan nyeri sendi. Otot yang terkena kehilangan kekuatan, dan proses inflamasi pada sendi dapat berkembang. [ 7 ]
Tingkat keparahan tanda-tanda pertama bervariasi, tergantung pada organ atau sistem organ mana yang terpengaruh:
- Kerusakan pada susunan saraf tepi dimanifestasikan oleh gangguan motorik dan sensorik pada saraf ulnaris, medianus, dan peroneus; perkembangan polineuropati simetris distal juga mungkin terjadi;
- sistem saraf pusat merespons patologi dengan sakit kepala; stroke (iskemik dan hemoragik) lebih jarang terjadi dengan latar belakang tekanan darah tinggi;
- Kerusakan ginjal dimanifestasikan oleh hipertensi arteri, penurunan jumlah urin harian, uremia, perubahan umum pada sedimen urin, munculnya darah dan protein dalam urin tanpa adanya gips seluler, nyeri di punggung bawah, dan pada kasus yang parah, tanda-tanda gagal ginjal;
- saluran pencernaan menimbulkan gejala nyeri di hati dan perut, mual, muntah, diare, gejala malabsorpsi, perforasi usus dan peritonitis;
- mungkin tidak ada tanda-tanda patologis dari jantung, atau gejala gagal jantung mungkin muncul;
- pada kulit terdapat livedo retikuler, nodul kemerahan nyeri, ruam berupa gelembung atau vesikel, area nekrosis dan lesi ulseratif;
- Alat kelamin terkena orkitis, testis terasa nyeri.
Kerusakan ginjal pada periarteritis nodosa
Ginjal terpengaruh pada lebih dari 60% pasien dengan periarteritis nodosa. Pada lebih dari 40% kasus, kerusakannya adalah gagal ginjal.
Kemungkinan timbulnya gangguan ginjal bergantung pada jenis kelamin dan kategori usia pasien, keberadaan patologi otot rangka, sistem katup jantung dan sistem saraf tepi, jenis perkembangan dan fase penyakit, keberadaan antigen hepatitis virus dan nilai kardiovaskular.
Tingkat perkembangan nefropati secara langsung ditentukan oleh kadar protein C-reaktif dan faktor reumatoid dalam darah.
Gangguan ginjal pada periarteritis nodosa disebabkan oleh stenosis dan munculnya mikroaneurisma pada pembuluh darah ginjal. Tingkat perubahan patologis terkait dengan tingkat keparahan gangguan sistem saraf. Perlu dipahami bahwa kerusakan ginjal secara drastis mengurangi peluang pasien untuk bertahan hidup. Namun, masalah pengaruh disfungsi ginjal tertentu terhadap perjalanan periarteritis nodosa belum diteliti secara memadai.
Proses peradangan biasanya menyebar ke pembuluh arteri interlobaris dan, lebih jarang, ke arteriol. Agaknya, glomerulonefritis tidak khas untuk periarteritis nodular dan terutama diamati dengan latar belakang angiitis mikroskopis.
Memburuknya gagal ginjal secara cepat disebabkan oleh banyaknya infark pada ginjal. [ 8 ]
Gagal jantung
Gambaran kerusakan kardiovaskular diamati pada setiap kasus kedua dari sepuluh kasus. Patologi dimanifestasikan oleh perubahan hipertrofik pada ventrikel kiri, peningkatan denyut jantung, dan aritmia jantung. Peradangan pembuluh koroner pada periarteritis nodular dapat memicu munculnya angina pektoris dan perkembangan infark miokard.
Pada sediaan makroskopis, penebalan nodular tipe rosario ditemukan pada lebih dari 10% kasus, dengan diameter dari beberapa milimeter hingga beberapa sentimeter (hingga 5,5 cm jika terjadi kerusakan pada batang pembuluh darah besar). Potongan tersebut menunjukkan aneurisma, seringkali dengan pengisian trombotik. Histologi memainkan peran diagnostik terakhir. Ciri khas periarteritis nodular adalah kerusakan pembuluh darah polimorfik. Kombinasi berbagai jenis disorganisasi jaringan ikat dicatat: [ 9 ]
- pembengkakan mukus, perubahan fibrinoid dengan sklerosis berikutnya;
- penyempitan lumen pembuluh darah (hingga hancur), terbentuknya bekuan darah, aneurisma, dan pada kasus yang parah – pecahnya pembuluh darah.
Perubahan vaskular menjadi pemicu perkembangan nekrosis, proses atrofi dan sklerotik, serta perdarahan. Beberapa pasien mengalami flebitis.
Di jantung, atrofi lapisan lemak epikardial, distrofi miokardium coklat, dan, pada hipertensi, hipertrofi ventrikel kiri terdeteksi. Pada lesi koroner, nekrosis miokardium fokal, distrofi, dan atrofi serat otot berkembang. Infark miokard relatif jarang, terutama karena pembentukan aliran darah kolateral. Trombovaskulitis terdeteksi di batang arteri koroner. [ 10 ]
Manifestasi kulit periarteritis nodosa
Tanda-tanda penyakit pada kulit diamati pada setiap pasien kedua dengan periarteritis nodular. Sering kali, munculnya ruam merupakan tanda pertama, atau salah satu tanda pertama dari gangguan tersebut. Gejala-gejala berikut ini merupakan gejala yang umum:
- ruam vesikular dan bulosa;
- purpura papulopetikal vaskular;
- kadang-kadang – munculnya elemen nodular subkutan.
Secara umum, manifestasi kulit periarteritis nodosa bersifat heterogen dan bervariasi. Tanda-tanda umum mungkin meliputi:
- sifat ruamnya adalah inflamasi;
- ruamnya simetris;
- ada kecenderungan ke arah pembengkakan, perubahan nekrotik dan pendarahan;
- pada tahap awal, ruam terlokalisasi di daerah ekstremitas bawah;
- polimorfisme evolusioner dicatat;
- hubungannya dapat ditelusuri dengan infeksi yang ada sebelumnya, asupan obat, perubahan suhu, proses alergi, patologi autoimun, dan gangguan sirkulasi vena.
Lesi kulit sangat bervariasi, dari bintik-bintik, nodul dan purpura hingga nekrosis, ulkus dan erosi.
Periarteritis nodosa pada anak-anak
Poliarteritis juvenil merupakan salah satu bentuk poliarteritis nodular, yang terutama ditemukan pada pasien anak-anak. Varian penyakit ini ditandai dengan komponen hiperergik, sebagian besar pembuluh darah perifer rusak, terdapat risiko yang cukup besar untuk mengembangkan komplikasi tromboangiotik dalam bentuk nekrosis jaringan kering, proses gangren. Gangguan viseral relatif lemah dan tidak mempengaruhi hasil patologi, tetapi ada kecenderungan perjalanan penyakit yang berkepanjangan dengan kekambuhan berkala.
Bentuk klasik poliarteritis juvenil memiliki perjalanan penyakit yang parah: kerusakan ginjal, tekanan darah tinggi, iskemia abdomen, krisis pembuluh darah otak, radang pembuluh koroner, vaskulitis paru, dan mononeuritis multipel diamati.
Di antara penyebab penyakit, faktor alergi dan infeksi terutama dipertimbangkan. Bentuk klasik periarteritis nodular dikaitkan dengan infeksi virus hepatitis B. Seringkali, timbulnya penyakit dicatat bersamaan dengan infeksi virus pernapasan akut, otitis dan tonsilitis, agak jarang - dengan pengenalan vaksin atau terapi obat. Predisposisi genetik juga tidak dikecualikan: sering kali, patologi reumatologis, alergi atau vaskular ditemukan pada kerabat langsung dari anak yang sakit.
Kejadian periarteritis nodosa pada anak-anak tidak diketahui: penyakit ini sangat jarang terdiagnosis.
Patogenesis sering kali disebabkan oleh proses kompleks imun dengan peningkatan aktivitas komplemen dan akumulasi leukosit di area fiksasi kompleks imun. Reaksi inflamasi terjadi pada dinding batang arteri kaliber kecil dan sedang. Akibatnya, vaskulitis proliferatif-destruktif berkembang, dasar pembuluh darah berubah bentuk, sirkulasi darah terhambat, sifat reologi dan koagulasi darah terganggu, trombosis dan iskemia jaringan diamati. Fibrosis mural berkembang secara bertahap, aneurisma dengan diameter hingga 10 mm terbentuk.
Tahapan
Periarteritis nodular dapat terjadi pada tahap akut, subakut, dan kronis berulang.
- Tahap akut ditandai dengan periode awal yang singkat, dengan generalisasi kerusakan pembuluh darah yang intensif. Perjalanan penyakitnya parah sejak awal. Pasien mengalami suhu tinggi seperti demam remiten, berkeringat banyak, nyeri sendi yang parah, mialgia, nyeri perut. Ketika sirkulasi perifer terpengaruh, terjadi pembentukan fokus nekrosis kulit yang luas dengan cepat, dan proses gangren distal berkembang. Ketika organ dalam terpengaruh, terjadi krisis vaskular-serebral yang intens, infark miokard, polineuritis, nekrosis usus. Periode akut dapat diamati selama 2-3 bulan atau lebih, hingga satu tahun.
- Tahap subakut dimulai secara bertahap, terutama pada pasien dengan lokalisasi dominan proses patologis di area organ dalam. Selama beberapa bulan, pasien mengalami suhu subfebris, atau suhu naik secara berkala ke nilai tinggi. Terjadi kekurusan progresif, nyeri sendi dan sakit kepala. Selanjutnya, perkembangan akut krisis serebrovaskular, atau sindrom perut, atau polineuritis dicatat. Patologi tetap aktif hingga tiga tahun.
- Tahap kronis dapat diamati baik dalam proses penyakit akut maupun subakut. Pasien mulai mengalami periode eksaserbasi dan hilangnya gejala secara bergantian. Selama beberapa tahun pertama, kekambuhan diamati setiap enam bulan, kemudian remisi dapat menjadi lebih lama.
Perjalanan akut periarteritis nodosa
Fase akut periarteritis nodosa biasanya parah, karena organ vital tertentu terpengaruh. Selain manifestasi klinis, perubahan laboratorium juga memengaruhi penilaian aktivitas penyakit, meskipun tidak cukup spesifik. Peningkatan LED, eosinofilia, leukositosis, peningkatan gamma globulin dan jumlah CIC, serta penurunan kadar komplemen dapat diamati.
Periarteritis nodosa ditandai dengan perjalanan penyakit yang fulminan atau fase akut periodik dengan latar belakang perkembangan patologi yang konstan. Hasil yang fatal dapat terjadi hampir setiap saat dengan perkembangan gagal ginjal atau kardiovaskular, kerusakan pada saluran pencernaan (perforasi usus sangat mengancam jiwa). Gangguan pada ginjal, jantung, dan sistem saraf pusat sering diperburuk oleh hipertensi arteri persisten, yang menyebabkan komplikasi serius di kemudian hari, yang juga dapat menyebabkan kematian pasien. Jika tidak diobati, tingkat kelangsungan hidup lima tahun diperkirakan sekitar 13%. [ 11 ]
Komplikasi dan konsekuensinya
Tingkat keparahan kondisi pasien dan kemungkinan terjadinya komplikasi disebabkan oleh peningkatan tekanan darah yang terus-menerus, hingga 220/110-240/170 mm Hg.
Tahap aktif penyakit ini sering berakhir dengan gangguan sirkulasi serebral. Perkembangan patologi menyebabkan hipertensi menjadi ganas, terjadi edema serebral, dan beberapa pasien mengalami gagal ginjal kronis, pendarahan otak, dan ruptur ginjal.
Seringkali terjadi sindrom ginjal, iskemia pada aparatus ginjal jukstaglomerular berkembang, dan mekanisme sistem renin-angiotensin-aldosteron terganggu.
Pada bagian saluran pencernaan, ulkus lokal dan difus, fokus nekrosis dan gangren usus, dan radang usus buntu diamati. Pasien mengalami sindrom nyeri perut yang hebat, pendarahan usus dapat terjadi, dan tanda-tanda iritasi peritoneum muncul. Gangguan inflamasi intra-usus tidak memiliki tanda-tanda histologis kolitis ulseratif. Pendarahan internal, pankreatitis dengan nekrosis pankreas, dan infark limpa dan hati dapat terjadi.
Kerusakan pada sistem saraf dapat diperumit oleh perkembangan krisis pembuluh darah otak, yang bermanifestasi secara tiba-tiba, dengan sakit kepala dan muntah. Kemudian pasien kehilangan kesadaran, kejang klonik dan tonik, hipertensi mendadak dicatat. Setelah serangan, lesi sering muncul di otak, yang disertai dengan kelumpuhan pandangan, diplopia, nistagmus, asimetri wajah, dan gangguan penglihatan.
Secara umum, periarteritis nodosa merupakan patologi yang mengancam jiwa dan memerlukan diagnosis sedini mungkin serta perawatan agresif yang berkelanjutan. Hanya dalam kondisi seperti itu remisi yang stabil dapat dicapai dan perkembangan konsekuensi berbahaya yang parah dapat dihindari.
Hasil dari periarteritis nodosa
Lebih dari 70% pasien dengan periarteritis nodular mengalami peningkatan tekanan darah dan tanda-tanda peningkatan gagal ginjal dalam 60 hari pertama sejak timbulnya penyakit. Kerusakan pada sistem saraf mungkin terjadi, dengan sensitivitas tetap terjaga tetapi aktivitas motorik terbatas.
Pembuluh darah di perut dapat mengalami peradangan, yang menyebabkan nyeri perut yang parah. Komplikasi yang berbahaya sering kali meliputi tukak lambung dan usus, nekrosis kandung empedu, perforasi, dan peritonitis.
Pembuluh koroner lebih jarang terkena, tetapi hasil seperti itu juga mungkin terjadi: pasien mengalami infark miokard. Ketika pembuluh otak rusak, stroke terjadi.
Tanpa pengobatan, hampir semua pasien meninggal dalam beberapa tahun pertama sejak timbulnya patologi. Masalah yang paling umum yang menyebabkan kematian adalah: arteritis yang luas, proses infeksi, serangan jantung, stroke.
Diagnostik periarteritis nodosa
Langkah-langkah diagnostik dimulai dengan mengumpulkan keluhan dari pasien. Perhatian khusus diberikan pada adanya ruam, pembentukan fokus nekrotik dan lesi kulit ulseratif, nyeri di area ruam, di persendian, tubuh, anggota badan, otot, serta kelemahan umum.
Pemeriksaan eksternal pada kulit dan sendi wajib dilakukan, lokasi ruam dan area yang nyeri dinilai. Lesi diraba dengan hati-hati.
Untuk menilai tingkat aktivitas penyakit, tes laboratorium dilakukan:
- tes darah klinis umum;
- tes darah biokimia terapeutik umum;
- penilaian tingkat imunoglobulin serum dalam darah;
- studi tentang tingkat komplemen dengan fraksi-fraksinya dalam darah;
- penilaian kandungan konsentrasi protein C-reaktif dalam plasma darah;
- penentuan faktor rheumatoid;
- Pemeriksaan umum cairan urin.
Pada periarteritis nodular, hematuria, silindria, dan proteinuria terdeteksi dalam urin. Analisis darah menunjukkan leukositosis neutrofilik, anemia, trombositosis. Gambaran biokimia diwakili oleh peningkatan fraksi γ dan α2-globulin, fibrin, asam sialik, seromukoid, protein C-reaktif.
Diagnostik instrumental dilakukan untuk memperjelas diagnosis. Secara khusus, biopsi kulit-otot dilakukan: pada biomaterial yang diambil dari tulang kering atau dinding perut anterior, infiltrat inflamasi dan zona nekrotik di dinding pembuluh darah terdeteksi.
Periarteritis nodular sering disertai dengan perubahan vaskular aneurisma yang terlihat selama pemeriksaan fundus.
Ultrasonografi Dopplerografi pembuluh darah ginjal membantu menentukan stenosisnya. Rontgen dada survei memvisualisasikan peningkatan pola paru-paru dan gangguan konfigurasinya. Pemeriksaan elektrokardiogram dan ultrasonografi jantung membantu mengidentifikasi kardiopati.
Spesimen mikroskopis yang dapat digunakan untuk penelitian ini adalah arteri mesenterika pada tahap eksudatif atau proliferatif arteritis, jaringan subkutan, saraf sural, dan otot. Sampel yang diambil dari hati dan ginjal dapat memberikan hasil negatif palsu yang disebabkan oleh kesalahan dalam pemilihan. Selain itu, biopsi semacam itu dapat menyebabkan perdarahan dari mikroaneurisma yang tidak terdiagnosis.
Spesimen makroskopis berupa jaringan yang mengalami perubahan patologis setelah diangkat, difiksasi dalam larutan etanol, klorheksidin, dan formalin untuk pemeriksaan histologis lebih lanjut.
Biopsi jaringan yang tidak terpengaruh oleh patologi tidaklah tepat, karena periarteritis nodular bersifat fokal. Oleh karena itu, jaringan diambil untuk biopsi, yang kerusakannya dikonfirmasi oleh pemeriksaan klinis.
Jika gambaran klinisnya minimal atau tidak ada, maka elektromiografi dan uji konduksi saraf dapat mengidentifikasi area biopsi yang diusulkan. Dalam kasus lesi kulit, lebih baik untuk membuang biomaterial dari lapisan dalam atau lemak subkutan, tidak termasuk lapisan superfisial (lapisan tersebut menunjukkan indikator yang salah). Biopsi testis juga sering kali tidak tepat.
Kriteria diagnostik
Diagnosis periarteritis nodular dibuat berdasarkan data anamnesis, gejala khas, dan hasil diagnostik laboratorium. Perlu dicatat bahwa perubahan parameter laboratorium bersifat nonspesifik, karena sebagian besar mencerminkan tahap aktivitas patologi. Dengan mempertimbangkan hal ini, para spesialis membedakan kriteria diagnostik berikut untuk penyakit ini:
- Nyeri otot (terutama di tungkai bawah), kelemahan umum. Mialgia difus, tidak memengaruhi daerah pinggang dan bahu.
- Sindrom nyeri pada testis yang tidak terkait dengan proses infeksi atau cedera traumatis.
- Sianosis tidak merata pada kulit anggota badan dan tubuh, mirip dengan livedo reticularis.
- Penurunan berat badan lebih dari 4 kg, yang tidak terkait dengan diet dan perubahan nutrisi lainnya.
- Polineuropati atau mononeuritis dengan semua tanda neurologis.
- Peningkatan tekanan darah diastolik di atas 90 mm Hg.
- Peningkatan urea darah (lebih dari 14,4 mmol/liter – 40 mg%) dan kreatinin (lebih dari 133 μmol/liter – 1,5 mg%), yang tidak berhubungan dengan dehidrasi atau obstruksi saluran kemih.
- Adanya HBsAg atau antibodi yang sesuai dalam darah (hepatitis B virus).
- Perubahan vaskular pada arteriogram dalam bentuk aneurisma dan oklusi pembuluh arteri viseral, tanpa hubungan dengan perubahan aterosklerotik, proses displastik fibromuskular, dan patologi non-inflamasi lainnya.
- Deteksi infiltrasi sel granulosit dan mononuklear pada dinding pembuluh darah selama diagnostik morfologi biomaterial yang diambil dari pembuluh arteri berukuran kecil dan sedang.
Konfirmasi setidaknya tiga kriteria memungkinkan untuk membuat diagnosis periarteritis nodosa.
Klasifikasi
Tidak ada klasifikasi periarteritis nodosa yang diterima secara umum. Spesialis biasanya mensistematisasikan penyakit berdasarkan tanda etiologi dan patogenetik, ciri histologis, tingkat keparahan perjalanan penyakit, gambaran klinis. Sebagian besar dokter yang berpraktik menggunakan klasifikasi morfologi berdasarkan perubahan klinis pada jaringan, kedalaman lokalisasi, dan kaliber pembuluh darah yang rusak.
Berikut ini adalah jenis klinis penyakit tersebut:
- Varian klasik (renal-viseral, renal-polineuritik) ditandai dengan kerusakan pada ginjal, sistem saraf pusat, sistem saraf tepi, jantung, dan saluran pencernaan.
- Varian monoorgan-nodular merupakan jenis patologi ringan, yang dimanifestasikan oleh visceropati.
- Varian dermato-trombangik merupakan bentuk yang progresif lambat, disertai peningkatan tekanan darah, perkembangan neuritis dan gangguan aliran darah perifer yang disebabkan munculnya pembentukan nodular di sepanjang lumen vaskular.
- Varian paru (asma) – bermanifestasi sebagai perubahan pada paru-paru, asma bronkial.
Menurut klasifikasi internasional ICD-10, peradangan vaskular nodular menempati kelas M30 dengan distribusi sebagai berikut:
- M30.1 – tipe alergi dengan kerusakan paru-paru.
- M30.2 – tipe remaja.
- M30.3 – perubahan pada jaringan mukosa dan ginjal (sindrom Kawasaki).
- M30.8 – kondisi lainnya.
Berdasarkan sifat perjalanan periarteritis nodular, bentuk patologi berikut dibedakan:
- Bentuk fulminan merupakan proses ganas yang menyerang ginjal, menyebabkan trombosis pembuluh darah usus, dan nekrosis pada lengkung usus. Prognosisnya sangat negatif, pasien meninggal dalam waktu satu tahun sejak timbulnya penyakit.
- Bentuk cepat tidak berkembang sangat cepat, tetapi memiliki banyak kesamaan dengan bentuk fulminan. Tingkat kelangsungan hidup rendah, dan pasien sering meninggal karena pecahnya pembuluh arteri ginjal secara tiba-tiba.
- Bentuk rekuren ditandai dengan penghentian proses penyakit sebagai akibat pengobatan. Namun, pertumbuhan patologi berlanjut ketika dosis obat dikurangi, atau di bawah pengaruh faktor pemicu lainnya - misalnya, dengan latar belakang perkembangan proses infeksi dan inflamasi.
- Bentuk lambat paling sering bersifat tromboangiitis. Penyakit ini menyebar ke saraf tepi dan jaringan pembuluh darah. Penyakit ini dapat meningkat intensitasnya secara bertahap selama sepuluh tahun atau bahkan lebih, asalkan tidak ada komplikasi serius. Pasien menjadi cacat dan memerlukan perawatan terus-menerus dan tanpa gangguan.
- Bentuk jinak dianggap sebagai varian paling ringan dari periarteritis nodular. Penyakit ini terjadi secara terpisah, manifestasi utamanya hanya ditemukan pada kulit, periode remisi yang panjang dicatat. Tingkat kelangsungan hidup pasien relatif tinggi - tergantung pada terapi yang kompeten dan teratur.
Pedoman klinis
Diagnosis periarteritis nodosa harus didasarkan pada manifestasi klinis dan data diagnostik laboratorium yang relevan. Hasil biopsi positif sangat penting untuk memastikan penyakit ini. Diagnosis sedini mungkin diperlukan: terapi agresif darurat harus dimulai sebelum patologi menyebar ke organ vital.
Gejala klinis periarteritis nodular ditandai dengan polimorfisme yang jelas. Tanda-tanda penyakit dengan dan tanpa adanya HBV serupa. Perkembangan yang paling akut merupakan ciri khas patologi genesis obat.
Pasien yang diduga mengalami periarteritis nodosa dianjurkan untuk menjalani pemeriksaan histologi, yang menunjukkan gambaran khas arteritis nekrosis fokal dengan infiltrasi seluler tipe campuran di dinding pembuluh darah. Pemeriksaan yang paling informatif adalah biopsi otot rangka. Selama biopsi organ dalam, risiko pendarahan internal meningkat secara signifikan.
Untuk menentukan taktik pengobatan, pasien dengan periarteritis nodular harus dibagi sesuai dengan tingkat keparahan patologi, dan juga untuk mengidentifikasi jenis penyakit refrakter, yang tidak ditandai dengan perkembangan gejala terbalik, atau bahkan peningkatan aktivitas klinis sebagai respons terhadap terapi patogenetik klasik selama satu setengah bulan.
Perbedaan diagnosa
Periarteritis nodular terutama dibedakan dari patologi sistemik lain yang diketahui mempengaruhi jaringan ikat.
- Poliarteritis mikroskopis merupakan bentuk vaskulitis nekrotikans yang menyerang pembuluh kapiler, serta venula dan arteriol, dengan pembentukan antibodi antineutrofil. Penyakit ini ditandai dengan munculnya glomerulonefritis, peningkatan tekanan darah secara bertahap, gagal ginjal yang meningkat dengan cepat, perkembangan alveolitis nekrotikans, dan perdarahan paru.
- Granulomatosis Wegener disertai dengan perkembangan perubahan yang merusak jaringan. Ulkus muncul pada jaringan mukosa rongga hidung, septum hidung berlubang, dan jaringan paru-paru hancur. Antibodi antineutrofil sering terdeteksi.
- Vaskulitis reumatoid ditandai dengan munculnya lesi ulseratif trofik pada kaki, perkembangan polineuropati. Selama diagnosis, tingkat sindrom sendi (adanya poliartritis erosif dengan pelanggaran konfigurasi sendi) perlu dinilai, dan faktor reumatoid dideteksi.
Selain itu, manifestasi kulit yang mirip dengan periarteritis nodular muncul dengan latar belakang emboli septik, miksoma atrium kiri. Penting untuk menyingkirkan kondisi septik bahkan sebelum menggunakan imunosupresan untuk mengobati periarteritis nodular.
Kombinasi gejala seperti polineuropati, demam, poliartritis ditemukan pada pasien dengan penyakit Lyme (nama lain adalah borreliosis). Untuk menyingkirkan penyakit tersebut, perlu dilakukan anamnesis epidemiologi. Saat-saat yang memungkinkan seseorang mencurigai borreliosis adalah sebagai berikut:
- gigitan kutu;
- mengunjungi zona fokus alami selama periode aktivitas kutu tertentu (akhir musim semi – awal musim gugur).
Untuk membuat diagnosis, tes darah dilakukan untuk mendeteksi keberadaan antibodi terhadap Borrelia.
Siapa yang harus dihubungi?
Pengobatan periarteritis nodosa
Pengobatan harus dilakukan sedini dan jangka panjang mungkin, dengan penunjukan rejimen terapi individual tergantung pada tingkat keparahan gejala klinis dan stadium periarteritis nodosa.
Pada periode akut, istirahat di tempat tidur wajib dilakukan, terutama jika fokus patologis periarteritis nodosa terletak di ekstremitas bawah.
Pendekatan pengobatan selalu komprehensif, dengan tambahan Siklofosfamid yang direkomendasikan (secara oral 2 mg/kg per hari), yang membantu mempercepat timbulnya remisi dan mengurangi frekuensi eksaserbasi. Untuk menghindari komplikasi infeksi, Siklofosfamid hanya digunakan jika Prednisolon tidak efektif.
Secara umum, pengobatan sering kali tidak efektif. Intensitas gambaran klinis dapat dikurangi dengan pemberian awal Prednisolon dalam jumlah minimal 60 mg/hari secara oral. Pada pasien anak, imunoglobulin normal untuk pemberian intravena dapat diresepkan.
Kualitas pengobatan dinilai dengan adanya dinamika positif dalam perjalanan klinis, stabilisasi nilai laboratorium dan imunologi, serta penurunan aktivitas reaksi inflamasi.
Dianjurkan untuk melakukan koreksi atau eliminasi radikal dari patologi penyerta yang dapat berdampak negatif pada perjalanan periarteritis nodular. Patologi tersebut meliputi fokus peradangan kronis, diabetes melitus, fibroid uterus, insufisiensi vena kronis, dll.
Pengobatan eksternal untuk erosi dan ulkus melibatkan penggunaan larutan pewarna anilin 1-2%, sediaan salep epitelisasi (Solcoseryl), salep hormonal, agen enzimatik (Iruskol, Himopsin), dan aplikasi aplikator Dimexide. Panas kering digunakan untuk nodus.
Obat
Obat-obatan yang efektif dalam pengobatan periarteritis nodosa:
- Glukokortikoid: Prednisolon 1 mg/kg dua kali sehari secara oral selama 2 bulan, dengan pengurangan dosis lebih lanjut menjadi 5-10 mg/hari di pagi hari (setiap dua hari) hingga gejala klinis menghilang. Efek samping yang mungkin terjadi: eksaserbasi atau perkembangan tukak lambung dan tukak duodenum, kekebalan tubuh yang melemah, edema, osteoporosis, gangguan sekresi hormon seks, katarak, glaukoma.
- Imunosupresan (jika glukokortikoid tidak efektif), sitostatika (Azathioprine pada tahap aktif patologi pada 2-4 mg / kg per hari selama sebulan, dengan transisi lebih lanjut ke dosis pemeliharaan 50-100 mg / hari selama satu setengah hingga dua tahun), Siklofosfamid secara oral pada 1-2 mg / kg per hari selama 2 minggu dengan pengurangan dosis bertahap lebih lanjut. Dengan peningkatan intensif dalam proses patologis, 4 mg / kg per hari diresepkan selama tiga hari, kemudian 2 mg / kg per hari selama seminggu, dengan pengurangan dosis bertahap selama tiga bulan. Total durasi terapi setidaknya satu tahun. Kemungkinan efek samping: penekanan sistem hematopoietik, penurunan resistensi terhadap infeksi.
- Terapi denyut nadi berupa Methylprednisolone 1000 mg atau Dexamethasone 2 mg/kg per hari secara intravena selama tiga hari. Sementara itu, pada hari pertama diberikan Cyclophosphamide dengan dosis 10-15 mg/kg per hari.
Regimen pengobatan gabungan menggunakan glukokortikoid dan sitostatika dibenarkan:
- pengobatan eferen dalam bentuk plasmaferesis, limfositaferesis, imunosorpsi;
- terapi antikoagulan (Heparin 5 ribu unit 4 kali sehari, Enoxaparin 20 mg setiap hari secara subkutan, Nadroparin 0,3 mg setiap hari secara subkutan;
- terapi antiplatelet (Pentoxifylline 200-600 mg per hari secara oral, atau 200-300 mg per hari secara intravena; Dipyridamole 150-200 mg per hari; Rheopolyglucin 400 mg secara intravena melalui infus, dua hari sekali, dalam jumlah 10 infus; Clopidogrel 75 mg setiap hari);
- obat antiinflamasi nonsteroid - inhibitor COX non-selektif (Diklofenak 50-150 mg per hari, Ibuprofen 800-1200 mg per hari);
- inhibitor COX-2 selektif (Meloxicam atau Movalis 7,5-15 mg per hari setiap hari dengan makanan, Nimesulide atau Nimesil 100 mg dua kali sehari, Celecoxib atau Celebrex 200 mg per hari);
- agen aminokolin (Hidroksiklorokuin 0,2 g per hari);
- angioprotektor (Pamidine 0,25-0,75 mg tiga kali sehari, Xanthinol nicotinate 0,15 g tiga kali sehari, selama sebulan);
- sediaan enzim (Wobenzym, 5 tablet tiga kali sehari selama 21 hari, kemudian 3 tablet tiga kali sehari untuk jangka waktu lama);
- obat antivirus dan antibakteri;
- obat simptomatik (obat untuk menormalkan tekanan darah, untuk menormalkan aktivitas jantung, dll.);
- vasodilator dan penghambat saluran kalsium (misalnya, Corinfar).
Terapi siklofosfamid hanya dilakukan jika ada indikasi kuat dan jika glukokortikosteroid tidak efektif. Efek samping yang mungkin terjadi akibat penggunaan obat: efek mielotoksik dan hepatotoksik, anemia, sistitis hemoragik steril, mual dan muntah parah, infeksi sekunder.
Terapi imunosupresan harus disertai dengan pemantauan bulanan parameter darah (hitung darah lengkap, jumlah trombosit, transaminase hati serum, alkali fosfatase, dan aktivitas bilirubin).
Glukokortikosteroid sistemik diminum (diberikan) terutama di pagi hari, dengan pengurangan dosis bertahap yang wajib dan peningkatan interval pemberian (pemberian).
Perawatan fisioterapi
Fisioterapi dikontraindikasikan pada periarteritis nodosa.
Pengobatan herbal
Meskipun periarteritis nodular merupakan patologi yang cukup langka, masih ada metode tradisional untuk mengobati gangguan ini. Namun, kemungkinan pengobatan herbal harus didiskusikan terlebih dahulu dengan dokter yang merawat, karena perlu memperhitungkan tingkat keparahan penyakit dan kemungkinan timbulnya efek samping yang tidak diinginkan.
Pada tahap awal periarteritis nodosa, penggunaan ramuan herbal dapat dibenarkan.
- Tiga buah lemon ukuran sedang, 5 sdm. cengkeh digiling, dicampur dengan 500 ml madu dan dituang dengan 0,5 l vodka. Campur semuanya dengan baik, tuang ke dalam toples, tutup rapat dan simpan dalam lemari es selama 14 hari. Kemudian saring ramuannya dan mulailah minum 1 sdm. tiga kali sehari, setengah jam sebelum makan.
- Siapkan ramuan herbal setara rimpang tansy, immortelle, dan elecampane. Ambil 1 sdm campuran, tuangkan segelas air mendidih, dan biarkan selama setengah jam. Minum 50 ml infus tiga kali sehari sebelum makan.
- Siapkan campuran yang sama dari bunga violet kering, daun celandine, dan lingonberry kering. Tuang 2 sdm campuran ke dalam 0,5 l air mendidih dan biarkan hingga dingin. Minum 50 ml 4 kali sehari, di antara waktu makan.
- Campurkan 1 sdm immortelle, wormwood, dan elecampane, tuangkan 1 liter air mendidih, biarkan selama dua jam. Kemudian saring infus dan minum 100 ml tiga kali sehari.
Cara sederhana dan efektif untuk memperkuat dinding pembuluh darah jika terjadi periarteritis nodular adalah dengan mengonsumsi teh hijau secara teratur. Anda harus minum 3 cangkir minuman tersebut setiap hari. Selain itu, Anda dapat mengonsumsi tincture alkohol zamaniha atau ginseng, yang akan membantu menghilangkan manifestasi penyakit yang tidak diinginkan dengan lebih cepat. Tincture semacam itu dapat dibeli di apotek mana pun.
Perawatan bedah
Perawatan bedah bukanlah perawatan utama untuk periarteritis nodosa. Pembedahan mungkin hanya diindikasikan dalam kasus kondisi stenotik kritis, yang secara klinis disebabkan oleh iskemia regional, atau dalam kasus penyumbatan batang arteri utama (arteritis Takayasu). Indikasi lain untuk perawatan bedah adalah:
- tromboangiitis obliterans;
- gangren perifer dan perubahan ireversibel lainnya pada jaringan;
- stenosis subfaring pada granulomatosis Wegener (dilatasi mekanis trakea dikombinasikan dengan penggunaan glukokortikosteroid lokal).
Operasi darurat diresepkan untuk komplikasi perut: perforasi usus, peritonitis, infark usus, dll.
Pencegahan
Tidak ada konsep yang jelas tentang pencegahan periarteritis nodular, karena penyebab sebenarnya dari penyakit ini tidak sepenuhnya diketahui. Sangat penting untuk menghindari paparan faktor-faktor yang dapat memicu perkembangan patologi: hindari hipotermia, kelelahan fisik dan psiko-emosional, jalani gaya hidup sehat, makan dengan benar, lindungi diri Anda dari infeksi bakteri dan virus.
Ketika tanda-tanda pertama penyakit yang mencurigakan muncul, Anda perlu mengunjungi dokter sesegera mungkin: dalam kasus ini, peluang mendiagnosis dan mengobati periarteritis nodular pada tahap awal perkembangannya meningkat.
Pencegahan eksaserbasi penyakit pada pasien dengan remisi periarteritis nodular bergantung pada observasi apoteker secara teratur, perawatan sistematis dan penguatan pengobatan, eliminasi alergen, pencegahan pengobatan sendiri dan asupan obat yang tidak terkontrol. Pasien dengan vaskulitis atau periarteritis nodular tidak boleh diberikan serum atau divaksinasi.
Ramalan cuaca
Tanpa pengobatan periarteritis nodular, kematian terjadi dalam waktu lima tahun pada 95 dari seratus pasien. Selain itu, sebagian besar kematian terjadi dalam 90 hari pertama penyakit. Hal ini dapat terjadi jika patologi didiagnosis secara tidak tepat atau tidak tepat waktu.
Penyebab utama kematian pada periarteritis nodosa adalah peradangan pembuluh darah yang luas, penambahan patologi infeksi, serangan jantung, dan stroke. [ 12 ]
Penggunaan obat glukokortikoid yang tepat waktu meningkatkan persentase kelangsungan hidup lima tahun lebih dari setengahnya. Efek yang lebih optimal dapat dicapai dengan menggabungkan glukokortikosteroid dengan sitostatika. Jika memungkinkan untuk mencapai hilangnya gejala penyakit secara total, maka kemungkinan eksaserbasinya diperkirakan sekitar 56-58%. Faktor yang tidak menguntungkan untuk prognosis dianggap sebagai kerusakan pada struktur sumsum tulang belakang dan otak. [ 13 ]
Periarteritis nodular yang disebabkan oleh genetika pada masa kanak-kanak sembuh total dalam hampir setiap kasus kedua. Pada 30% anak-anak, penyakit ini menunjukkan hilangnya gejala secara terus-menerus dengan latar belakang dukungan obat yang konstan. Angka kematian pada anak usia dini adalah 4%: kematian disebabkan oleh kerusakan pada struktur otak, saraf kranial. [ 14 ]
Bahkan dengan hasil yang baik, periarteritis nodosa memerlukan pemantauan reumatologis secara teratur. [ 15 ] Untuk menghindari kekambuhan, pasien harus menghindari penyakit menular, perubahan suhu yang tiba-tiba, dan pengobatan sendiri. Dalam beberapa kasus, kekambuhan dapat dipicu oleh kehamilan atau aborsi.

