
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Xeroderma pigmentosum
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
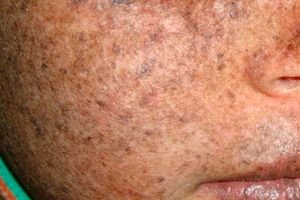
Xeroderma pigmentosum adalah kelainan genetik resesif autosomal yang disebabkan oleh perbaikan DNA. Penyakit ini disebabkan oleh mutasi pada gen yang terlibat dalam perbaikan DNA yang rusak akibat radiasi ultraviolet dan zat beracun lainnya.
Paling sering, penyakit ini menyerang anak-anak, yang juga disebut "anak-anak malam." Komplikasi yang sering terjadi dari penyakit ini adalah karsinoma sel basal dan neoplasma ganas lainnya pada kulit, melanoma ganas metastasis, dan karsinoma sel skuamosa.
 [ 1 ]
[ 1 ]
Penyebab xeroderma pigmentosum
Xeroderma pigmentosum merupakan penyakit keturunan, yang ditularkan melalui gen autosom dari orang tua, saudara kandung dan bersifat familial. Lunch (1967) dalam satu keluarga yang terdiri dari tujuh bersaudara menemukan tanda-tanda klinis xeroderma pigmentosum pada lima orang di antaranya.
Patogenesis
Defisiensi enzim endonuklease UV pada sel pasien (dalam fibroblas) atau ketidakhadirannya sama sekali berperan penting dalam perkembangan penyakit ini. Enzim ini bertanggung jawab atas reproduksi DNA yang rusak oleh sinar ultraviolet. Menurut sumber lain, defisiensi enzim DNA polimerase-1 berperan penting dalam perkembangan penyakit pada beberapa pasien. Penyakit ini paling sering berkembang di bawah pengaruh sinar dengan panjang gelombang 280-310 nm. Dipercayai bahwa xeroderma pigmen berkembang karena masuknya berbagai zat fotodinamik ke dalam tubuh atau peningkatan porfirin dalam lingkungan biologis manusia.
Pada tahap awal penyakit, hiperkeratosis, atrofi fokus epidermis, penipisan lapisan Malpighi, peningkatan butiran melanin di lapisan basal sel, dan peradangan kronis menyusup di lapisan atas dermis (terutama di sekitar pembuluh darah) diamati. Selanjutnya, perubahan degeneratif terdeteksi pada kolagen dan serat elastis, dan pada tahap tumor, tanda-tanda khas kanker kulit terungkap.
Gejala xeroderma pigmentosum
Pria dan wanita sama-sama rentan terkena penyakit ini. Penyakit ini dimulai pada masa kanak-kanak di musim semi atau musim panas. Kulit pasien sangat sensitif terhadap sinar matahari. Oleh karena itu, ruam pertama berupa hiperpigmentasi, mirip tahi lalat, muncul di area kulit yang terpapar sinar matahari. Ruam bertambah besar, eritema bertambah parah, menjadi cokelat tua, muncul telangiektasia, angioma, dan atrofi. Selanjutnya, papiloma dan kutil tumbuh (terutama pada kulit wajah dan leher), muncul bintik-bintik dan bisul. Akibat jaringan parut bisul, hidung menjadi lebih tipis ("paruh burung"), kelopak mata terbalik. Papiloma biasanya berkembang menjadi tumor ganas. Xeroderma berpigmen, biasanya, terjadi bersamaan dengan kanker spinoseluler, melanosarkoma.
Apa yang mengganggumu?
Tahapan
Dalam perjalanan klinis xeroderma pigmentosum, lima stadium dibedakan: inflamasi (eritematosa), hiperpigmentasi, atrofi, hiperkeratosis dan tumor ganas.
Selama tahap peradangan (eritematosa), pembengkakan, bintik-bintik merah, dan terkadang lepuh dan vesikel muncul di area kulit yang terpapar sinar matahari (wajah, leher, dada bagian atas, lengan, tangan). Hampir tidak ada ruam di area yang tidak terpapar sinar matahari.
Dengan hiperpigmentasi, bintik-bintik hiperpigmentasi coklat muda, coklat yang mirip tahi lalat muncul menggantikan bintik-bintik merah.
Dengan atrofi, kulit mengering, menjadi lebih tipis, dan keriput. Banyak telangiektasia kecil, seperti bintang, dan bekas luka dengan permukaan mengilap terlihat pada kulit bibir dan hidung. Karena atrofi dan bekas luka, mikrotomi (pengurangan bukaan mulut), ektropion, penipisan telinga dan hidung, atresia bukaan hidung dan mulut berkembang. Pada 80-85% pasien, mata terpengaruh: konjungtivitis, keratitis, kerusakan pada kornea dan selaput lendir, dan melemahnya penglihatan dicatat. Diskromia, telangiektasia, perubahan hiperkeratotik, dan tumor terlihat pada kulit kelopak mata.
Dengan hiperkeratosis, tumor kutil, papiloma, keratoakantoma, fibroma, angiofibrioma, dan tumor jinak lainnya muncul dalam fokus patologis yang dijelaskan di atas. Oleh karena itu, beberapa ilmuwan memasukkan xeroderma pigmen ke dalam kelompok penyakit prakanker.
Setelah 10-15 tahun sejak timbulnya penyakit, tumor kulit ganas (basalioma, endothelioma, angiosarcoma) muncul dalam fokus yang berubah secara atrofi dan bintik-bintik pigmen. Tumor tersebut hancur dalam waktu singkat, bermetastasis ke organ dalam dan menyebabkan kematian. Pada organ dan jaringan dalam beberapa pasien, perubahan distrofi umum diamati (sindaktelia jari kaki kedua dan ketiga, distrofi gigi, rambut rontok total, dll.).
Formulir
Bentuk neurologis xeroderma pigmentosum terwujud dalam dua sindrom.
Sindrom Reed ditandai dengan manifestasi klinis berupa xeroderma pigmentosum dan mikrosefali, idiopati, dan pertumbuhan sistem rangka yang lambat. Dalam bentuk neurologis penyakit ini, perbaikan DNA sulit dilakukan dan terapi sinar-X menyebabkan peningkatan fokus patologis utama.
Sindrom De Sinctis-X Cocchione ditandai dengan tanda-tanda klinis berikut:
- perkembangan tanda-tanda klinis xeroderma pigmentosum pada kulit yang sangat sensitif terhadap cahaya;
- munculnya tumor ganas sejak dini;
- perjalanan simultan dari kelumpuhan spastik, mikrosefali, dan demensia;
- kelainan bawaan dan dwarfisme;
- keterbelakangan gonad;
- sering terjadi keguguran;
- transmisi resesif melalui pewarisan.
Menurut beberapa dokter kulit, sindrom Santis-Cacchione bukanlah penyakit yang berdiri sendiri, tetapi merupakan manifestasi klinis xeroderma pigmentosum yang parah dan lengkap.
Bentuk genetik
Jenis |
Gen |
Tempat |
Keterangan |
Tipe A, I, XPA |
Bahasa Indonesia: XPA |
9q22.3 |
Xeroderma pigmentosum (XP) grup A – bentuk klasik |
Tipe B, II, XPB |
Bahasa Inggris: XPB |
2q21 |
Grup XP B |
Tipe C, III, XPC |
Bahasa Indonesia: XPC |
3 hal 25 |
Grup XP C |
Tipe D, IV, XPD |
XPD-ERCC6 (versi lama) |
19Q13.2-Q13.3, 10Q11 |
XP Grup D atau Sindrom De Sanctis-Cacchione |
Tipe E, V, XPE |
DDB2 |
11hal.12-hal.11 |
Grup XP E |
Tipe F, VI, XPF |
ERCC4 |
16hal.13.3-hal.13.13 |
Grup XP F |
Tipe G, VII, XPG |
RAD2ERCC5 |
13q33 |
Grup XP G dan sindrom COFS (sindrom serebro-okulo-facioskeletal) tipe 3 |
Tipe V, XPV |
POLH |
6 hal.21.1-hal.12 |
Varian Xeroderma Pigmentosa |
Apa yang perlu diperiksa?
Bagaimana cara memeriksa?
Siapa yang harus dihubungi?
Pengobatan xeroderma pigmentosum
Obat antimalaria (delagyl, plaquenil, resoquin, dll.), melindungi DNA dari sinar ultraviolet, menghambat proses depolimerisasi, mengurangi sensitivitas (fotosensitisasi) kulit terhadap sinar matahari. Obat-obatan ini memiliki sifat antiinflamasi dan hiposensitisasi. Dianjurkan untuk melakukan terapi umum bersama dengan terapi vitamin (B1, B2, PP, B6, B12, A, E), antihistamin (tavegil, diphenhydramine, suprastin), agen desensitisasi (natrium tiosulfat, kalsium klorida 10% intravena 10 ml).
Untuk pengobatan lokal, krim dan salep tabir surya digunakan.
Pada bentuk tumor xeroderma pigmen, metode pembedahan, nitrogen cair, dan sinar laser digunakan. Untuk melindungi diri dari sinar matahari, Anda harus mengenakan pakaian longgar, topi matahari, dan sarung tangan.
Ramalan cuaca
Sebagian besar pasien (2/3) meninggal sebelum mencapai usia 15 tahun. Beberapa pasien dapat hidup hingga 40-50 tahun.
 [ 20 ]
[ 20 ]

