
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Hepatitis hati toksik: akut, kronis, akibat obat, alkoholik
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
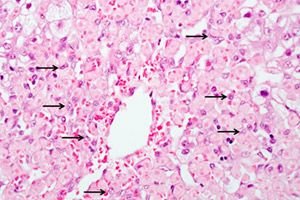
Hepatitis toksik merupakan proses patologis di hati yang terjadi akibat zat-zat toksik yang masuk ke dalam tubuh. Karena pemrosesan dan netralisasi utamanya terjadi di hati, maka terjadilah proses peradangan akut atau kronis. Hepatitis toksik akut terjadi akibat tingginya konsentrasi toksin yang masuk ke dalam tubuh, yang mengganggu gangguan struktural dan fungsional hati. Pada hepatitis kronis, tubuh terpapar agen-agen perusak dalam waktu lama dan terus-menerus, patologinya memburuk secara bertahap.
Pertama, sel-sel hati rusak, lalu mati. Jaringan tersebut secara bertahap berubah dan digantikan oleh jaringan ikat. Hal ini dikaitkan dengan gangguan fungsional, nyeri di area hati. Penyakit kuning pun berkembang.
Jika Anda mulai mengobati penyakit ini tepat waktu, Anda dapat memperlambat atau menghentikan perkembangan penyakit ini. Jika Anda tidak melakukan upaya apa pun, Anda dapat mengalami komplikasi serius, termasuk sirosis, gagal ginjal berat, yang sering kali berakhir dengan kematian.
Epidemiologi
Berdasarkan analisis data statistik, ditemukan bahwa wanita lebih rentan mengalami kerusakan hati dibandingkan pria. Semakin dini terapi dilakukan, semakin baik hasil akhir penyakitnya. Terjadinya perdarahan merupakan penyebab kematian sekitar 30-50%. Koma berakibat fatal 80-100%. Terjadinya asites berakibat fatal 80%, kematian terjadi dalam 3-4 tahun.
Penyebab hepatitis toksik
Hepatitis dapat berkembang ketika zat beracun masuk ke dalam tubuh. Penelanan tersebut dapat terjadi secara tidak sengaja atau disengaja. Misalnya, orang sering meracuni diri mereka sendiri dengan jamur beracun, mengira jamur tersebut dapat dimakan. Aktivitas profesional sering dikaitkan dengan keracunan yang tidak disengaja. Ketika bekerja dengan zat beracun, asam, uap, dan debu masuk ke dalam tubuh manusia dan memiliki efek yang merusak. Keracunan yang disengaja adalah kasus bunuh diri, di mana seseorang menelan racun.
Cara utama masuknya racun ke hati adalah melalui mulut, melalui saluran pencernaan. Dari lambung, terjadi penyerapan, lalu pengangkutan. Di jaringan hati, racun memiliki efek merusak utama.
Keracunan dapat disebabkan oleh penggunaan obat-obatan dalam jangka panjang atau dosisnya yang tinggi. Bahaya terbesar ditimbulkan oleh obat-obatan yang bekerja melawan virus, kejang, dan isoniazid.
Zat-zat yang digunakan dalam produksi juga dapat meracuni hati. Dalam hal ini, hati dapat mengalami patologi akut atau kronis. Semua ini disertai dengan kematian hati. Bahaya terbesar adalah senyawa fenolik, arsenik, unsur fosfor. Penyebabnya bisa jadi penyalahgunaan alkohol, terutama jika kualitasnya buruk, obat-obatan. Hal ini disebabkan oleh fakta bahwa pemrosesan utama ditugaskan ke hati. Bahaya efek toksik disebabkan oleh pelanggaran metabolisme lemak: terjadi degenerasi lemak sel-sel hati. Unsur-unsur narkotika juga dinetralkan. Banyak gulma dan jamur memiliki efek toksik.
Faktor risiko
Kelompok risiko mencakup orang-orang yang aktivitas profesionalnya berhubungan dengan racun dan komponen kaustik. Pecandu alkohol dan narkoba sering mengakhiri hidup mereka dengan penyakit hati. Orang yang bunuh diri yang meminum racun untuk tujuan bunuh diri tetapi selamat sudah mengalami kerusakan hati serius, yang dapat berlanjut.
Orang yang dipaksa untuk terus-menerus mengonsumsi obat kuat harus memantau kondisi hati mereka. Hal ini terutama berlaku bagi pasien yang mengonsumsi obat penghilang rasa sakit, obat anti-tuberkulosis. Jika seseorang sudah memiliki penyakit hati, hepatitis virus atau merupakan pembawa hepatitis virus, ia secara otomatis termasuk dalam kelompok risiko. Di usia tua, risiko perkembangan meningkat secara signifikan, karena hati tidak dapat mengatasi beban dan memproses semuanya jauh lebih lambat. Wanita lebih berisiko daripada pria. Hal ini disebabkan oleh tingkat metabolisme yang lebih rendah. Racun dikeluarkan dari wanita jauh lebih lama daripada dari pria.
Faktor keturunan memegang peranan penting. Ada kecenderungan genetik terhadap perkembangan penyakit hati. Kemungkinan kelainan pada struktur hati dan gangguan fungsional juga diperhitungkan. Selain itu, produksi enzim yang tidak tepat tidak hanya dapat memperlambat netralisasi racun, tetapi juga merangsang sintesis tambahannya di dalam tubuh. Saat ini, orang-orang yang mempraktikkan hubungan intim non-tradisional dan orang-orang dengan orientasi non-tradisional juga berisiko.
Patogenesis
Patogenesisnya didasarkan pada efek merusak racun pada tubuh manusia. Hepatosit rusak, terjadi gangguan struktural dan fungsional, lalu mati dan digantikan oleh jaringan lemak.
Ada juga mekanisme kedua untuk perkembangan patologi. Mikrosirkulasi darah di hati dapat terganggu. Dasar pembuluh darah rusak, akibatnya pasokan terganggu, organ tidak menerima jumlah nutrisi dan oksigen yang dibutuhkan. Konsentrasi tinggi produk metabolisme dan karbon dioksida terakumulasi. Ini merusak hati, memiliki efek toksik padanya. Proses metabolisme di hati, termasuk proses oksidasi-reduksi, terganggu. Metabolisme karbohidrat dan protein terganggu. Bahkan komposisi darah secara bertahap berubah. Ini menyebabkan proses ireversibel dalam membran sel: replikasi DNA terganggu, aktivitas enzim menurun, dan proses pernapasan ditekan. Hepatosit mengalami proses distrofi dan secara bertahap mati.
Jalur gangguan ketiga dikaitkan dengan terganggunya metabolisme asam empedu normal, akibatnya metabolisme empedu terganggu, laju aliran darah dalam kapiler empedu menurun, dan aliran keluar empedu melalui saluran empedu intrahepatik menurun. Hasilnya sama seperti pada dua kasus pertama: hepatosit rusak, mengalami degenerasi, dan secara bertahap mati.
Bagaimana hepatitis toksik ditularkan?
Banyak orang khawatir akan menularkan hepatitis toksik kepada saudara dan anggota keluarga mereka. Kami dapat meyakinkan Anda dengan yakin: tidak ada alasan untuk khawatir. Kasus hepatitis yang berkembang dalam keluarga tidak mungkin terjadi. Pengecualiannya adalah kasus memakan zat beracun (misalnya, jamur payung) atau produk makanan yang rusak. Rute penularan melalui kontak dan barang-barang rumah tangga dikecualikan.
Gejala hepatitis toksik
Biasanya, hepatitis dapat dikenali dari sensasi nyeri di bawah tulang rusuk kanan. Paling sering, nyeri muncul pada hari ke-2 hingga ke-5. Hati membesar. Kelemahan otot mulai terasa. Proses akut disertai dengan pendarahan hebat, gusi berdarah, kerapuhan pembuluh darah, dan memar kecil di permukaan kulit. Perilaku seseorang juga berubah secara signifikan: ia menjadi terlalu bersemangat, atau, sebaliknya, patologi memanifestasikan dirinya dalam reaksi yang lambat. Secara bertahap, tremor di tubuh ikut terjadi, penurunan berat badan secara bertahap. Secara berkala, perut kembung, diare muncul. Ini disebabkan oleh pelanggaran aliran empedu. Kapasitas kerja menurun tajam, kelelahan meningkat. Tanda penting adalah gatal di seluruh tubuh. Kulit mulai gatal akibat peningkatan jumlah asam lemak di dermis kulit. Hati dan limpa bertambah besar. Hepatitis kronis ditunjukkan dengan periode remisi dan eksaserbasi yang bergantian.
Begitu Anda merasakan nyeri di area hati (di bawah tulang rusuk kanan), Anda perlu segera memeriksakan diri ke dokter. Gejala awal juga bisa berupa kehilangan nafsu makan dan gangguan dispepsia.
Gatal pada kulit akibat hepatitis toksik
Gatal-gatal pada kulit disebabkan oleh penumpukan asam empedu di lapisan bawah kulit. Untuk mencegah fenomena yang tidak menyenangkan ini, Anda perlu minum hepatoprotektor yang melindungi kulit dari efek berbahaya.
Perburukan hepatitis toksik
Terjadi pergantian periode remisi, di mana orang tersebut merasa cukup sehat, dengan eksaserbasi. Eksaserbasi disertai dengan gangguan pencernaan, pembesaran hati hingga ukuran yang dapat dengan mudah diraba di bawah tulang rusuk kanan. Suhu dapat meningkat, keracunan muncul.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ]
Hepatitis toksik selama kehamilan
Perkembangan hepatitis pada wanita hamil ditandai dengan nyeri di area hati, demam, pendarahan, dan perdarahan. Perilaku berubah drastis: terjadi inhibisi atau peningkatan rangsangan. Kehilangan kesadaran mungkin terjadi. Tidak hanya hati tetapi juga limpa bertambah besar, dan muncul rasa gatal pada kulit.
Ketika tanda-tanda pertama muncul, penting untuk segera berkonsultasi dengan dokter untuk mendapatkan diagnosis dan pengobatan yang tepat. Pengobatan sendiri sangat dilarang. Seorang wanita hamil harus mengikuti diet ketat. Istirahat di tempat tidur juga harus diperhatikan. Terapi detoksifikasi dilakukan, penyerap digunakan. Hepatoprotektor dan obat koleretik membantu memulihkan sel-sel hati. Dalam kasus yang parah, penawar racun digunakan.
Untuk tujuan pencegahan, perlu merencanakan kehamilan terlebih dahulu, memeriksakan diri terlebih dahulu. Penting untuk mengobati penyakit hati apa pun, bahkan jika penyakit tersebut dalam tahap remisi atau laten, dan tidak mengganggu wanita sama sekali. Jika tidak, peradangan tidak dapat dihindari. Jika Anda memiliki riwayat penyakit hati, Anda harus memeriksakan diri secara teratur, menjalani pemeriksaan.
Bagi ibu hamil, hepatitis toksik sangat berbahaya karena komplikasinya. Hepatopati berkembang, yang mengakibatkan gangguan pembekuan darah. Hal ini berbahaya saat melahirkan, karena meningkatkan risiko pendarahan. Ketika komplikasi tersebut berkembang, terapi koagulopati dilakukan dalam banyak kasus, setelah itu kehamilan dihentikan, dan pengobatan dilanjutkan. Komplikasi yang sama berbahayanya adalah hiperkoagulasi, di mana pembekuan darah meningkat. Hal ini penuh dengan pembentukan bekuan darah. Kedua patologi tersebut memerlukan penghentian kehamilan. Persalinan disertai dengan terapi hepatoprotektif, infus plasma beku segar, dan stimulasi hemostasis. Semua ibu hamil dengan kerusakan hati dengan etiologi apa pun memerlukan rawat inap yang mendesak.
Hepatitis toksik pada anak-anak
Kerusakan hati akibat racun pada anak-anak jarang terjadi. Jika kita menganalisis kasus kerusakan yang jarang terjadi tersebut, kita dapat melihat bahwa gejala neurologis dan kardiorespirasi lebih dominan pada anak-anak tersebut. Gangguan peredaran darah pada hati berkembang. Paling sering, keracunan yang tidak disengaja diamati pada anak-anak, yaitu keracunan dengan racun mematikan. Yang lebih jarang, terjadi konsumsi obat-obatan atau zat beracun dalam konsentrasi tinggi. Anak-anak menggunakannya tanpa sadar karena rasa ingin tahu yang berlebihan, jika orang tua menyembunyikan racun tidak cukup jauh dari anak. Anak tersebut segera dikirim ke unit perawatan intensif, karena nekrosis akut berkembang dengan cepat.
Pada anak-anak, tidak seperti orang dewasa, lesi dapat disebabkan oleh alergi, gangguan sistem imun yang parah. Lesi tersebut muncul lebih parah. Selain gejala-gejala tradisional, anak-anak dapat mengalami syok anafilaksis, ruam kulit yang parah, dan gangguan sistem imun, termasuk defisiensi imun. Diuresis juga meningkat. Nekrosis berkembang sangat cepat.
Tahapan
Pertama, tahap akut berkembang. Jika tidak ada terapi, pemulihan tidak tuntas, dan menjadi kronis. Tahap terakhir adalah asites, yang sering berakhir dengan kematian.
- Aktivitas pada hepatitis toksik
Tergantung pada Ditentukan oleh dosis, keberadaan patologi bersamaan, kecepatan, tingkat aktivitas. Hepatitis dengan aktivitas toksik maksimum berkembang paling cepat. Sering kali berakibat fatal.
- Hepatitis toksik dengan aktivitas minimal
Tingkat aktivitasnya khas untuk hepatitis toksik. Hepatitis dengan tingkat aktivitas minimal memiliki prognosis yang baik. Hepatitis berkembang perlahan dan mudah diobati. Perkembangannya terutama dirangsang oleh sistem kekebalan tubuh yang melemah. Bentuk ini ditandai dengan proses peradangan ringan yang tidak menimbulkan rasa sakit dan tidak menimbulkan ketidaknyamanan bagi pasien. Hepatitis menyebabkan peningkatan ukuran.
Formulir
Ada banyak jenis hepatitis. Terkait hal ini, ada berbagai klasifikasi berdasarkan berbagai faktor. Menurut klasifikasi utama, penyakit ini dibagi menjadi akut dan kronis. Proses akut ditandai dengan perkembangan patologi yang cepat - karena lamanya aksi faktor-faktor yang merusak. Penyakit ini berkembang perlahan, tidak terlalu parah. Konsekuensi dan komplikasinya tidak kalah serius.
Ada banyak jenis hepatitis. Yang paling umum adalah sirosis yang disebabkan oleh obat-obatan, pekerjaan, pencernaan, virus, obat-obatan dan alkohol. Hepatitis toksik dengan transisi ke sirosis hati dibedakan secara terpisah.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Hepatitis toksik akut
Ciri khasnya adalah hepatitis berkembang sangat cepat, dengan kecepatan yang tinggi. Puncak penyakit terjadi pada hari ke-3 paparan toksin. Rasa sakit yang hebat muncul, yang terjadi akibat hipertrofi. Suhu meningkat tajam, hingga 38 derajat ke atas. Kelemahan, nyeri tubuh, peningkatan kerapuhan, sindrom dispepsia muncul.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
Hepatitis akibat obat toksik
Toksikosis sering kali merupakan akibat dari keracunan obat. Penyebabnya adalah kelebihan dosis atau penggunaan obat dalam jangka panjang. Dengan penggunaan jangka panjang, bentuk kronis paling sering berkembang, dengan overdosis - bentuk akut. Hati sering kali menjadi satu-satunya organ target yang terpapar racun. Hati terutama bereaksi terhadap aksi obat, karena pemrosesannya terjadi di hati. Hati juga menetralkan sisa-sisa dan membuangnya.
Dosis dan durasi pengobatan sangat bervariasi. Saat ini, ada beberapa ribu obat yang dapat menyebabkan kerusakan hati. Sering kali, penyebab komplikasi tersebut adalah pengobatan sendiri, karena banyak obat tersebut dijual tanpa resep dokter. 50% disebabkan oleh kesalahan dokter yang salah meresepkan obat atau salah mengombinasikannya.
Beberapa obat memiliki efek samping yang tidak dapat dihindari pada hati, berapa pun dosisnya. Namun, sering kali, mengonsumsi obat-obatan tersebut tidak dapat dihindari. Misalnya, kemoterapi, terapi antiretroviral, obat antitumor. Pada orang dengan peningkatan kepekaan tubuh, reaksi alergi yang sering, pada orang lanjut usia, risiko terkena hepatitis toksik meningkat saat mengonsumsi obat apa pun. Bahkan antibiotik dan antipiretik yang tampaknya tidak berbahaya dapat menyebabkan kerusakan yang signifikan pada hati.
Agen hormonal, antidepresan, zat psikotropika, dan neuroleptik, diuretik, obat antibakteri dan antivirus sangat berbahaya bagi hati. Beberapa kombinasi obat dapat menimbulkan efek toksik. Melebihi dosis banyak obat dapat menyebabkan kematian. Jadi, jika Anda mengonsumsi 10 g parasetamol, nekrosis hati akan terjadi. Obat ini sering kali dikonsumsi untuk tujuan bunuh diri. Hepatitis toksik sering kali terjadi setelah pengobatan penyakit seperti leukopenia, splenomegali.
Kondisi utama untuk pemulihan adalah penghentian obat-obatan yang memiliki efek toksik pada hati. Penyebab lain yang memperburuk proses peradangan juga harus dihilangkan. Setelah ini, terapi yang tepat dilakukan, yang mengarah pada perkembangan patologi yang terbalik. Jika tindakan diambil tepat waktu, prognosisnya mungkin baik. Dalam kasus yang parah, hemodialisis mungkin diperlukan, yang biasanya memiliki efek positif, mendorong pemulihan tubuh. Jika gagal hati berkembang, transplantasi hati yang mendesak mungkin diperlukan.
Untuk mencegah hepatitis akibat obat, mengonsumsi obat berat yang memiliki efek samping harus dikombinasikan dengan hepatoprotektor. Obat ini melindungi terhadap efek negatif, mengurangi kemungkinan kerusakan, dan tingkat keparahan patologi.
Hepatitis toksik alkoholik
Alkohol, terutama alkohol berkualitas rendah, memiliki efek negatif. Alkohol dinetralkan di hati. Racun terbentuk yang memiliki efek merusak pada seseorang. Racun tersebut menyebabkan nekrosis, yang akhirnya menyebabkan sirosis, yang berakibat fatal.
 [ 37 ]
[ 37 ]
Hepatitis toksik akibat pekerjaan
Penyakit ini merupakan konsekuensi dari dampak faktor produksi yang berbahaya pada tubuh. Paling sering terjadi pada karyawan yang telah lama bekerja di sektor produksi atau di laboratorium. Risiko hepatitis akibat kerja sangat tinggi terutama pada karyawan dengan kekebalan tubuh yang rendah dan disertai hepatitis virus atau penyakit hati lainnya.
Obat ini dapat berkembang dalam bentuk akut dan kronis. Dalam bentuk akut, obat ini berkembang sebagai akibat dari kebocoran industri, kecerobohan, kerusakan peralatan, atau kap pembuangan yang tidak berfungsi. Dalam kasus ini, tubuh menerima dosis besar obat sekaligus.
Dalam bentuk kronis, keracunan berkembang perlahan dan bertahap. Misalnya, seseorang menghirup uap zat beracun dalam waktu lama. Racun industri utama adalah fosfor kuning, trikloroetilen, karbon. Agen biologis, seperti jamur, virus, bakteri, yang harus ditangani oleh ahli mikrobiologi, virologi, dan bakteriologi, juga berbahaya. Yang tidak kalah berbahaya adalah sediaan farmasi dan kimia yang digunakan untuk keperluan medis atau penelitian.
Hepatitis toksik pada saluran pencernaan
Bentuk penyakit ini juga disebut hepatitis fekal-oral. Penyebab utama penyakit ini adalah serpihan kotoran yang berpindah dari orang yang terinfeksi ke orang yang sehat. Penyebaran terjadi melalui mulut, selama kontak oral. Orang yang menginginkan metode hubungan seksual non-tradisional rentan terhadap bentuk infeksi ini.
Mekanisme ini secara keliru menunjukkan bahwa hepatitis toksik itu menular. Namun, kenyataannya tidak demikian. Penting untuk dipahami bahwa bukan penyakit itu sendiri yang menular, melainkan agen toksik yang menyebabkannya. Inilah yang menyebabkan perkembangan kerusakan serupa di dalam tubuh.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
Hepatitis toksik virus
Penyebabnya adalah virus yang melepaskan racun dan produk metabolisme virus ke dalam darah. Zat-zat ini disebut endotoksin. Zat-zat ini menembus hati dan menyebabkan perubahan patologis di dalamnya, termasuk nekrosis dan degenerasi lemak hati. Hepatitis virus dikonfirmasi oleh studi virologi. Terkadang penyakit ini laten, jadi penting untuk menjalani pemeriksaan pencegahan dan melakukan tes. Ini akan memungkinkan deteksi patologi tepat waktu dan mengambil tindakan yang diperlukan.
Pengobatan tergantung pada jenis virus yang menyebabkan perubahan. Hal ini tidak dapat dilakukan tanpa pemeriksaan laboratorium. Hepatitis virus B, C, D ditularkan secara seksual dan melalui kecanduan narkoba. Infeksi juga dapat terjadi selama intervensi bedah, selama prosedur invasif akibat kegagalan mematuhi aturan aseptik.
Yang paling parah adalah hepatitis C. Penyakit ini tidak selalu menunjukkan gejala secara langsung. Seseorang mungkin merasa cukup sehat, setelah itu terjadi krisis yang tajam. Hati rusak secara perlahan dan tanpa gejala. Akhirnya, penyakit ini menunjukkan gejala sirosis hati, setelah itu orang tersebut meninggal dengan cepat. Selain itu, penyakit ini dapat menyebabkan komplikasi pada organ lain.
Hepatitis B tersebar luas di masyarakat dan sering ditularkan melalui transfusi darah. Tindakan pencegahan utama adalah pemantauan darah donor dan pemeriksaan pencegahan secara teratur. Jika terdeteksi sejak dini, penyakit ini dapat diobati. Namun, jika terlambat terdeteksi, penyakit ini sering kali berakhir dengan kematian.
Hepatitis D sering kali tumpang tindih dengan hepatitis B. Keduanya membentuk penyakit berbahaya yang bermanifestasi dalam bentuk parah dan menimbulkan komplikasi serius. Dalam kebanyakan kasus, penyakit ini berakhir fatal.
Hepatitis toksik setelah kemoterapi
Salah satu penyebab utamanya adalah dampak kemoterapi dan terapi antivirus, yang menyebabkan kerusakan hati baik dalam bentuk akut maupun kronis. Hal ini disebabkan oleh fakta bahwa pemecahan utama obat antitumor terjadi di hati. Akibatnya, semua fungsi hati terganggu, termasuk detoksifikasi. Sitostatika menghentikan pertumbuhan dan pembelahan sel tumor, tetapi pada saat yang sama, mereka memiliki efek yang sama pada sel-sel hati. Sel-sel kehilangan kemampuan untuk beregenerasi. Hal ini menyebabkan obat terakumulasi di hati dan memiliki efek toksik pada hati. Sebagai akibat dari kemoterapi, hepatitis toksik diperumit oleh gangguan kolestatik dan ensefalopati hepatik. Semua ini disertai dengan ruam, nyeri. Suhu tubuh meningkat secara signifikan.
Untuk meminimalkan dampak negatif kemoterapi pada hati, perlu dilakukan pemantauan hati secara terus-menerus. Analisis utamanya adalah tes darah biokimia. Sesuai dengan persyaratan modern, tes darah harus dilakukan sebelum dimulainya kemoterapi, dan kemudian pada hari ke-14 pengobatan. Kondisi tersebut dipantau secara cermat dari hari ke-14 hingga ke-21. Selama waktu ini, tes sering dilakukan setiap hari. Kadar bilirubin dan transaminase dipantau, yang merupakan tanda kerusakan hati toksik. Setelah terapi kanker berakhir, kondisi hati dipantau setiap bulan selama 6 bulan, kemudian setiap 6 bulan.
Toksikosis selama kemoterapi dapat dicegah dengan melakukan hepatoproteksi. Hepatoproteksi dapat memulihkan struktur membran yang rusak, memperlambat proses destruktif dalam hepatosit, dan mencegah fibrosis.
Hepatitis toksik eksogen
Disebabkan oleh paparan racun lingkungan. Ini adalah unsur-unsur dari berbagai jenis dan asal, termasuk logam berat, uap asam, alkohol, dan obat-obatan. Mereka dapat memicu bentuk penyakit akut dan kronis. Patogenesisnya terutama didasarkan pada pelanggaran hemostasis hati.
Keracunan eksogen sering terjadi di bidang pertanian saat diobati dengan insektisida dan herbisida. Bentuk yang paling parah terjadi saat keracunan dengan arsenik, karbon, dan fosfor. Banyak obat-obatan, dan bahkan kontrasepsi hormonal, merusak hati.
Komplikasi dan konsekuensinya
Hepatitis toksik jarang terjadi tanpa konsekuensi. Pengecualiannya adalah kasus ketika terjadi dalam bentuk ringan dan terdeteksi pada tahap awal. Maka dimungkinkan untuk melakukan terapi tepat waktu dan menyembuhkan penyakit. Jika tidak, banyak patologi berkembang, termasuk gagal hati, koma. Gagal hati - hepatosit digantikan oleh sel-sel lemak. Ini memanifestasikan dirinya dalam bentuk edema. Koagulasi berkurang secara signifikan, sifat-sifatnya berubah. Seseorang kehilangan berat badan secara tajam, karena ia tidak memiliki cukup lemak yang diproduksi oleh hati. Ada juga kekurangan energi, yang disertai dengan kelemahan dan peningkatan kelelahan. Ensefalopati hepatik juga berkembang. Prosesnya terus berkembang, kejang-kejang muncul. Itu bisa berakhir dengan kematian. Tahap terakhir bisa menjadi sirosis hati. Ketika sel-sel mati sepenuhnya dan diganti. Menyebabkan kematian.
Hepatitis toksik yang menyebabkan sirosis
Komplikasi yang paling parah. Ada tiga tahap perkembangan: kompensasi, subkompensasi, dan dekompensasi. Pertama, penyakit masuk ke tahap kompensasi, yang memanifestasikan dirinya sebagai proses peradangan sedang, jaringan rusak, dan jaringan parut dimulai. Aktivitas fungsional berkurang drastis, tetapi pada tahap ini tubuh masih dapat mengompensasi fungsi yang hilang.
Saat memasuki tahap subkompensasi, gejala kerusakan hati muncul dan jaringan ikat tumbuh secara signifikan.
Tahap ketiga adalah dekompensasi, yang merupakan tahap paling berbahaya. Tahap ini sering berakhir dengan kematian. Pada tahap ini, jaringan parut menempati sebagian besar hati. Ada risiko besar gagal hati dan koma. Kondisi ini sering berakhir dengan kematian.
 [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
Asites pada hepatitis toksik
Asites merupakan kondisi patologis di mana cairan terakumulasi di rongga perut. Hal ini disebabkan oleh metabolisme patologis, sehingga pengeluaran cairan normal terganggu. Terjadi kompresi organ dalam, timbul patologi penyerta dan patologi gastroenterologis.
Asites dapat berkembang secara perlahan. Tahap yang paling parah menekan diafragma, dan pernapasan terganggu. Setelah asites muncul, penyakit memasuki tahap terminal.
Bila terjadi pendarahan hebat dan pingsan, ini sering kali menjadi tanda pecahnya vena porta, yang tidak mampu menahan tekanan.
Diagnostik hepatitis toksik
Berbagai metode digunakan untuk menegakkan diagnosis. Pemeriksaan dilakukan, riwayat hidup pasien dikumpulkan. Berdasarkan data ini, pemeriksaan laboratorium dan instrumental yang diperlukan ditentukan. Diagnosis diferensial dengan penyakit lain yang memiliki gejala serupa dilakukan. Setelah ini, diagnosis yang akurat dibuat.
Dasar diagnosis hepatitis toksik
Untuk memilih pengobatan yang tepat, tidak cukup hanya dengan membuat diagnosis, tetapi juga perlu untuk membenarkannya. Untuk melakukan ini, perlu dipastikan bahwa obat tersebut bersifat toksik. Paling sering, studi toksikologi dilakukan, yang menentukan zat mana yang menyebabkan kerusakan pada hati. Setelah ini, kondisi terpenting untuk pengobatan yang berhasil adalah penghentian efek faktor ini pada tubuh. Jika zat tersebut terus memiliki efek toksik, pemulihan tidak mungkin dilakukan, bahkan dengan terapi yang kompleks.
Temuan laboratorium pada hepatitis toksik
Perkembangan hepatitis ditandai dengan peningkatan kadar bilirubin hingga 800-850 μmol/l. Saat memeriksa bilirubin berdasarkan fraksi, dapat dicatat bahwa bilirubin langsung lebih dominan, indikatornya sekitar 1,5 kali lebih tinggi daripada jumlah bilirubin tidak langsung.
Analisis urin menunjukkan hasil positif saat melakukan reaksi dengan pigmen empedu dan urobilin. Proteinuria sedang dicatat. Bilirubin pada hepatitis toksik
Kerusakan hati akibat berbagai etiologi ditandai dengan peningkatan bilirubin di atas 17,1 μmol/l. Bentuk hepatitis ringan ditandai dengan kadar hingga 86 μmol/l, dan bentuk sedang hingga 159. Bentuk parah dapat ditandai dengan kadar di atas 160 μmol/l.
Diagnostik instrumental: ukuran hati dan limpa tetap normal. Jika data ini tidak cukup untuk membuat diagnosis yang akurat, digunakan computed tomography dan magnetic resonance imaging (CT dan MRI), skintigrafi hati.
Skintigrafi adalah metode diagnostik baru yang menggunakan isotop radioaktif untuk disuntikkan ke dalam tubuh manusia. Zat-zat tersebut disuntikkan melalui pembuluh darah. Setelah 15 menit, pemeriksaan dimulai. Radiasi yang dihasilkan memungkinkan untuk memvisualisasikan gambar organ dalam dan menampilkannya di layar. Metode ini menentukan karakteristik fungsional organ dan menentukan ukuran hati. Prosedur ini berlangsung sekitar 20 menit.
Biopsi atau laparoskopi dengan biopsi yang ditargetkan mungkin diperlukan.
Apa yang perlu diperiksa?
Bagaimana cara memeriksa?
Perbedaan diagnosa
Inti dari diagnosis diferensial adalah untuk secara akurat memisahkan hepatitis toksik dari penyakit lain yang memiliki manifestasi serupa. Setelah diagnosis hepatitis dipastikan, dilakukan diferensiasi lebih lanjut, yang tujuannya adalah untuk menentukan jenisnya. Dalam hal ini, perlu dipastikan bahwa kita berhadapan dengan hepatitis toksik, yang disebabkan oleh efek zat beracun pada tubuh.
Berbagai metode diagnostik digunakan untuk ini. Metode diagnostik instrumental dan tes laboratorium paling sering digunakan untuk memastikan hepatitis. Splenomegali, leukopenia, dan peningkatan kadar bilirubin dapat mengindikasikan hepatitis. Ultrasonografi mengungkapkan gambaran klinis spesifik yang menjadi ciri hepatitis.
Untuk menentukan sifat faktor yang merusak, dilakukan uji serologis. Analisis toksikologis dapat menunjukkan peningkatan kadar toksin dalam darah. Studi virologis dan serologis akan menunjukkan tidak adanya muatan virus dalam tubuh, yang akan memungkinkan menyingkirkan hepatitis etiologi virus. Jika hepatitis etiologi alkoholik dicurigai, konsultasi dengan ahli toksikologi atau narkologi mungkin diperlukan. Studi imunologis juga dilakukan untuk menentukan keberadaan antibodi dalam darah yang merupakan ciri hepatitis autoimun.
 [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ]
[ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ]
Diagnosis diferensial hepatitis virus dengan hepatitis toksik
Hepatitis toksik dapat dibedakan dari hepatitis virus berdasarkan hasil penelitian toksikologi dan virologi (serologi). Pada hepatitis virus, konsentrasi antibodi terhadap virus hepatitis meningkat, atau virus itu sendiri terdeteksi. Semuanya tergantung pada metode diagnostik. Ini merupakan konfirmasi atau sanggahan langsung terhadap diagnosis. Diagnostik toksikologi dilakukan untuk memastikan sifat toksik hepatitis. Jumlah toksin dan jenisnya dideteksi.
Siapa yang harus dihubungi?
Pengobatan hepatitis toksik
Ada banyak rejimen pengobatan yang berbeda untuk hepatitis toksik. Namun, rejimen-rejimen tersebut didasarkan pada prinsip-prinsip standar yang harus diikuti. Setiap terapi yang berhasil harus didasarkan semata-mata pada prinsip-prinsip ini.
Informasi lebih lanjut tentang pengobatan
Pencegahan
Pencegahannya adalah dengan mengontrol makanan yang dikonsumsi secara cermat. Jika seseorang bekerja dengan faktor-faktor berbahaya di tempat kerja, maka perlu untuk benar-benar mematuhi peraturan keselamatan dan kebersihan pribadi. Ruangan harus berventilasi, dan pekerjaan harus dilakukan di bawah kap. Saat mengonsumsi obat-obatan, perlu untuk benar-benar memperhatikan dosis dan mengikuti anjuran dokter. Jika perlu, minum juga hepatoprotektor. Perlu untuk berhenti minum alkohol atau hanya minum alkohol berkualitas tinggi. Ketika tanda-tanda pertama penyakit muncul, Anda perlu menemui dokter sesegera mungkin.
Ramalan cuaca
Semuanya tergantung pada tingkat keparahan penyakit dan seberapa cepat pengobatan yang tepat diresepkan. Pada tahap penyakit yang ringan, prognosisnya bisa baik. Hati dapat pulih sepenuhnya jika penyakit didiagnosis tepat waktu dan pengobatan dimulai. Pemulihan penuh dimungkinkan dengan pemeriksaan pencegahan rutin dan terapi pemeliharaan lebih lanjut.
Jika penyakit menjadi kronis atau parah, risiko komplikasi meningkat. Kerusakan hepatosit berlanjut. Sel-sel tersebut mati secara bertahap dan digantikan oleh jaringan ikat. Komplikasi hepatitis parah yang paling berbahaya adalah gagal hati, koma, dan sirosis hati. Prognosisnya bisa sangat tidak baik, bahkan fatal. Jika asites muncul, seseorang harus mengharapkan kematian yang cepat. Sebagai aturan, pasien dengan asites meninggal dalam beberapa hari, dan hanya 10% yang berhasil bertahan hidup sebulan dengan patologi ini.
Berapa lama Anda hidup dengan hepatitis toksik?
Bila didiagnosis hepatitis toksik, durasi dan kualitas hidup sangat bergantung pada pasien. Perlu dilakukan pengobatan yang lengkap dan tepat waktu, mematuhi sepenuhnya anjuran dokter, serta mengikuti diet dan istirahat di tempat tidur. Dalam kasus ini, orang tersebut akan pulih cukup cepat. Namun di masa mendatang, ia akan memerlukan pemeriksaan pencegahan dan terapi pemeliharaan secara teratur. Dalam kasus ini, Anda dapat hidup selama puluhan tahun. Jika Anda mengabaikan diagnosis dan pengobatan, penyakit ini dapat berkembang menjadi sirosis dan asites, yang berujung pada kematian. Dengan komplikasi seperti itu, orang dapat hidup dari beberapa bulan hingga dua tahun.

