
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Diagnosis gangguan pendengaran pada anak-anak
Ahli medis artikel
Terakhir ditinjau: 07.07.2025
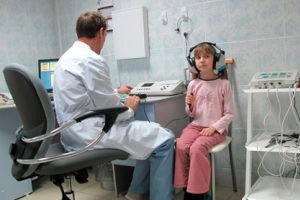
Sangat mudah untuk mendeteksi gangguan pendengaran dan ketulian pada orang dewasa. Sebagian besar metode yang mereka gunakan didasarkan pada respons subjek terhadap suara dengan nada dan frekuensi tertentu, serta ucapan, yang diberikan oleh garpu tala atau melalui headphone. Kurva yang berasal dari respons subjektif ini mencirikan keadaan fungsi pendengaran. Namun, apa yang disebut metode psikofisik ini dapat digunakan pada anak-anak tidak lebih awal dari usia 4-5 tahun: pada usia yang lebih dini, seorang anak, sebagai suatu peraturan, tidak dapat memberikan jawaban yang benar. Sementara itu, justru pada usia ini dan bahkan lebih awal lagi ada kebutuhan mendesak untuk mendeteksi gangguan pendengaran, karena hal ini paling erat kaitannya dengan perkembangan fungsi bicara dan kecerdasan anak.
Diketahui bahwa 80% gangguan pendengaran terjadi pada anak-anak pada usia 1-2 tahun. Masalah utamanya adalah bahwa diagnosis gangguan pendengaran yang terlambat menyebabkan pengobatan yang tidak tepat waktu, dan karenanya rehabilitasi yang terlambat, perkembangan bicara yang tertunda pada anak. Konsep modern tentang pekerjaan pedagogis tuna rungu dan alat bantu dengar didasarkan pada permulaan pelatihan yang lebih awal. Usia optimal dianggap 1-1,5 tahun, tetapi jika waktu ini terlewati, yang terjadi pada setiap anak ketiga, akan jauh lebih sulit untuk mengajarkan bicara, dan anak tersebut memiliki peluang lebih tinggi untuk menjadi tuli-bisu. Dalam masalah multifaset ini, salah satu masalah terpenting adalah diagnosis dini gangguan pendengaran, yang merupakan bidang kegiatan dokter anak dan ahli otolaringologi. Sampai saat ini, tugas ini tetap menjadi masalah yang hampir tidak dapat dipecahkan. Kesulitan utama terletak pada kebutuhan untuk melakukan studi objektif yang tidak didasarkan pada jawaban anak, tetapi pada kriteria lain yang tidak bergantung pada kesadarannya.
Metode tanggapan tanpa syarat
Kelompok pertama dari metode semacam itu sederhana, tetapi, sayangnya, sangat tidak akurat. Pendengaran ditentukan berdasarkan terjadinya refleks tanpa syarat sebagai respons terhadap rangsangan suara. Berdasarkan berbagai reaksi (peningkatan denyut jantung, denyut nadi, gerakan pernapasan, respons motorik dan vegetatif), secara tidak langsung dinilai apakah anak dapat mendengar atau tidak. Beberapa penelitian ilmiah menunjukkan bahwa bahkan janin sejak sekitar 20 minggu bereaksi terhadap suara dengan mengubah ritme kontraksi jantung. Data yang sangat menarik menunjukkan bahwa embrio mendengar frekuensi zona bicara dengan lebih baik. Atas dasar ini, kesimpulan dibuat tentang kemungkinan reaksi janin terhadap ucapan ibu dan awal perkembangan keadaan psiko-emosional anak selama kehamilan.
Kontingen utama untuk menggunakan metode respons tanpa syarat adalah bayi baru lahir dan bayi. Seorang anak yang dapat mendengar harus merespons suara segera setelah lahir, bahkan pada menit-menit pertama kehidupannya. Berbagai sumber suara digunakan untuk penelitian: mainan yang berbunyi yang telah dikalibrasi sebelumnya dengan pengukur suara, mainan kerincingan, alat musik, perangkat sederhana - reaktometer suara, terkadang kebisingan pita sempit dan pita lebar. Intensitas suara berbeda, prinsip umumnya adalah semakin tua anak, semakin rendah intensitas suara yang diperlukan untuk mendeteksi reaksi. Jadi, pada usia 3 bulan, reaksi disebabkan oleh intensitas 75 dB, pada usia 6 bulan - 60 dB, pada usia 9 bulan, 40-45 dB sudah cukup untuk menyebabkan reaksi pada anak yang dapat mendengar. Sangat penting untuk melakukan dan menafsirkan hasil metode dengan benar: penelitian harus dilakukan 1-2 jam sebelum menyusui, karena reaksi terhadap suara berkurang kemudian. Reaksi motorik mungkin salah, yaitu bukan terhadap suara, tetapi hanya terhadap pendekatan dokter atau gerakan tangannya, jadi beberapa jeda harus dilakukan setiap kali. Untuk menyingkirkan reaksi positif palsu, respons yang dua atau tiga kali identik dapat dianggap andal. Penggunaan boks khusus yang dilengkapi untuk pengujian pendengaran menghilangkan banyak kesalahan dalam menentukan reaksi tanpa syarat.
Jenis respons tanpa syarat yang paling umum dan dipelajari adalah refleks kokleopalpebral (berkedip sebagai respons terhadap suara) dan refleks kokleopapiler (dilatasi pupil), refleks orientasi motorik, dan gangguan pada ritme penghambatan refleks menghisap. Beberapa respons dapat direkam secara objektif, seperti perubahan lumen pembuluh darah (pletismografi), ritme jantung (EKG), dll. Apa aspek positif dari kelompok metode ini? Metode ini sederhana, dapat diakses dalam kondisi apa pun, dan karena itu dapat digunakan secara luas dalam praktik medis neonatologis dan dokter anak. Namun, kerugiannya juga harus diperhitungkan. Pertama, intensitas suara yang tinggi dan kepatuhan yang ketat terhadap aturan penelitian diperlukan untuk mengecualikan respons positif palsu, terutama dalam kasus gangguan pendengaran unilateral. Dengan demikian, kita hanya dapat mengklarifikasi satu pertanyaan: apakah anak itu mendengar (tanpa mengkarakterisasi tingkat gangguan pendengaran dan sifatnya). Meskipun ini juga sangat penting. Dengan menggunakan teknik ini, seseorang dapat mencoba menentukan kemampuan untuk menentukan lokasi sumber suara, yang biasanya berkembang pada anak-anak sejak usia 3-4 bulan.
Kelompok metode refleks tanpa syarat dapat digunakan secara luas dalam pekerjaan praktis untuk diagnostik skrining, terutama pada kelompok risiko. Jika memungkinkan, semua bayi baru lahir dan bayi di rumah sakit bersalin harus menjalani pemeriksaan dan konsultasi tersebut, tetapi dianggap wajib hanya untuk apa yang disebut kelompok risiko untuk kehilangan pendengaran dan ketulian. Ini termasuk:
- penyebab yang mempengaruhi fungsi pendengaran janin selama kehamilan (kehilangan pendengaran dan tuli bawaan ); toksikosis, ancaman keguguran dan kelahiran prematur, konflik Rh antara ibu dan janin, nefropati, tumor rahim, penyakit ibu selama kehamilan, terutama rubella, influenza, pengobatan dengan obat ototoksik;
- kelahiran patologis: prematur, cepat, lama dengan penggunaan forcep, operasi caesar, solusio plasenta parsial, dan sebagainya;
- patologi periode neonatal awal: hiperbilirubinemia yang berhubungan dengan penyakit hemolitik pada bayi baru lahir, prematuritas, malformasi kongenital, dll.;
- pada masa bayi dan awal kanak-kanak, faktor risiko meliputi: sepsis sebelumnya, kondisi demam setelah melahirkan, infeksi virus (rubella, cacar air, campak, gondongan, flu), meningoensefalitis, komplikasi setelah vaksinasi, penyakit radang telinga, cedera otak traumatis, pengobatan dengan obat ototoksik, dll.
Riwayat Ibu
Anamnesis ibu memegang peranan penting dalam penilaian awal status pendengaran anak yang diduga mengalami gangguan pendengaran turunan. Saat mewawancarai orang tua anak di bawah usia 4 bulan, ditentukan apakah anak yang sedang tidur terbangun oleh suara keras yang tidak terduga, apakah ia tersentak atau menangis: refleks Moro merupakan ciri khas usia ini. Refleks ini terwujud dalam gerakan merentangkan dan menyatukan lengan (refleks menggenggam) dan meregangkan kaki dengan rangsangan suara yang kuat.
Untuk deteksi perkiraan gangguan pendengaran, refleks mengisap bawaan digunakan, yang terjadi dalam ritme tertentu (mirip dengan menelan). Perubahan ritme ini saat terpapar suara biasanya dideteksi oleh ibu, ini menunjukkan bahwa anak memiliki pendengaran. Tentu saja, semua refleks orientasi ini lebih baik ditentukan oleh orang tua. Refleks ini ditandai dengan kepunahan yang cepat, ini berarti bahwa dengan pengulangan yang sering, refleks dapat berhenti direproduksi; dari 4 hingga 7 bulan, anak biasanya berusaha untuk menoleh ke arah sumber suara, yaitu, sudah menentukan lokalisasinya, pada 7 bulan ia membedakan suara-suara tertentu, bereaksi, bahkan jika ia tidak melihat sumbernya, pada 12 bulan upaya respons bicara (berdeku) dimulai.
Faktor risiko memegang peranan yang sangat penting dalam diagnosis dini gangguan pendengaran, dan karenanya, dalam awal pengobatan atau pendidikan tuna rungu. Perlu dicatat bahwa gangguan pendengaran dan ketulian pada bayi baru lahir tercatat rata-rata sebesar 0,3%, dan pada kelompok risiko meningkat hampir 5 kali lipat.
Metode reaksi refleks terkondisi
Kelompok metode kedua didasarkan pada penggunaan reaksi refleks terkondisi. Untuk melakukan ini, pertama-tama perlu dikembangkan reaksi orientasi tidak hanya terhadap suara, tetapi juga terhadap rangsangan lain yang memperkuat suara tersebut. Jadi, jika Anda menggabungkan pemberian makan dengan suara keras (misalnya, bel), maka setelah 10-12 hari refleks mengisap hanya akan muncul sebagai respons terhadap suara tersebut.
Ada banyak metode yang didasarkan pada pola ini, hanya sifat penguatannya saja yang berubah. Terkadang, rangsangan yang menyakitkan digunakan sebagai penguatan, misalnya, suara dikombinasikan dengan suntikan atau aliran udara yang kuat yang diarahkan ke wajah. Rangsangan penguat suara tersebut menyebabkan reaksi defensif (cukup stabil) dan digunakan terutama untuk mengidentifikasi kejengkelan pada orang dewasa, tetapi tidak dapat digunakan pada anak-anak karena alasan manusiawi. Dalam hal ini, modifikasi metode refleks terkondisi digunakan pada anak-anak, yang tidak didasarkan pada reaksi defensif, tetapi sebaliknya, pada emosi positif dan minat alami anak. Terkadang, makanan (permen, kacang-kacangan) digunakan sebagai penguatan tersebut, tetapi ini tidak berbahaya, terutama dengan sejumlah besar pengulangan, ketika perlu untuk mengembangkan refleks pada frekuensi yang berbeda. Inilah sebabnya mengapa opsi ini lebih berlaku untuk hewan yang dilatih di sirkus. Metode utama yang saat ini digunakan di klinik adalah audiometri bermain, di mana keingintahuan alami anak digunakan sebagai penguatan. Dalam kasus ini, stimulasi suara dikombinasikan dengan tampilan gambar, slide, video, mainan bergerak (misalnya, rel kereta api), dan lain-lain.
Metodologi: anak ditempatkan di ruang kedap suara dan terisolasi. Sebuah earphone yang terhubung ke sumber suara (audiometer) dipasang di telinga yang diperiksa. Dokter dan peralatan perekam berada di luar ruang. Pada awal pemeriksaan, suara berintensitas tinggi diputar di telinga, anak harus mendengarnya terlebih dahulu, tangan anak diletakkan pada sebuah tombol, yang ditekan oleh ibu atau asisten saat sinyal suara diberikan. Setelah beberapa latihan, anak biasanya belajar bahwa kombinasi suara dan penekanan tombol mengarah pada perubahan gambar atau kelanjutan film video, dengan kata lain, kelanjutan permainan - dan kemudian menekan tombol secara mandiri saat suara muncul.
Secara bertahap, intensitas bunyi yang dihasilkan berkurang. Dengan demikian, reaksi refleks terkondisi memungkinkan untuk mengidentifikasi:
- kehilangan pendengaran unilateral;
- menentukan ambang persepsi;
- memberikan karakteristik frekuensi gangguan fungsi pendengaran.
Pemeriksaan pendengaran dengan metode ini memerlukan tingkat kecerdasan dan pemahaman tertentu dari pihak anak. Banyak juga yang bergantung pada kemampuan menjalin kontak dengan orang tua, kualifikasi dan pendekatan terampil dokter terhadap anak. Namun, semua upaya dibenarkan oleh fakta bahwa sejak usia tiga tahun, dalam banyak kasus, pemeriksaan pendengaran dapat dilakukan dan memperoleh gambaran lengkap tentang keadaan fungsi pendengarannya.
Metode objektif untuk mempelajari fungsi pendengaran
Metode objektif untuk mempelajari fungsi pendengaran meliputi pengukuran impedansi akustik, yaitu resistansi yang diberikan oleh peralatan penghantar suara terhadap gelombang suara. Dalam kondisi normal, resistansi ini minimal; pada frekuensi 800-1000 Hz, hampir semua energi suara mencapai telinga bagian dalam tanpa resistansi, dan impedansi akustik adalah nol (timpanogram A). Namun, dalam patologi yang terkait dengan penurunan mobilitas gendang telinga, tulang-tulang pendengaran, jendela labirin dan struktur lainnya, sebagian energi suara dipantulkan. Ini dianggap sebagai kriteria untuk mengubah besarnya impedansi akustik. Sensor pengukur impedansi dimasukkan secara kedap udara ke dalam liang telinga luar, dan suara dengan frekuensi dan intensitas konstan, yang disebut probing, dimasukkan ke dalam rongga tertutup.
Tiga pengujian digunakan: timpanometri, kepatuhan statis, dan ambang refleks akustik. Pengujian pertama memberikan gambaran tentang mobilitas gendang telinga dan tekanan di rongga telinga tengah, pengujian kedua memungkinkan diferensiasi kekakuan rantai tulang pendengaran, dan pengujian ketiga, berdasarkan kontraksi otot-otot telinga tengah, memungkinkan diferensiasi kerusakan pada alat penghantar suara dari kerusakan pada alat penerima suara. Data yang diperoleh selama impedansimetri akustik direkam sebagai kurva yang berbeda pada timpanogram.
Impedansimetri akustik
Ada beberapa fitur yang harus diperhatikan saat melakukan impedanmetri akustik pada anak-anak. Pada anak-anak di bulan pertama kehidupan, penelitian ini tidak menimbulkan kesulitan besar, karena dapat dilakukan selama tidur yang cukup nyenyak yang terjadi setelah pemberian makan berikutnya. Fitur utama pada usia ini dikaitkan dengan seringnya tidak adanya refleks akustik. Kurva timpanometri terekam dengan cukup jelas, meskipun amplitudo timpanogram tersebar luas, terkadang memiliki konfigurasi dua puncak. Refleks akustik dapat ditentukan sekitar 1,5-3 bulan. Namun, perlu diperhatikan bahwa bahkan dalam keadaan tidur nyenyak, anak sering melakukan gerakan menelan, dan rekaman dapat terdistorsi oleh artefak. Inilah sebabnya mengapa penelitian harus diulang untuk mendapatkan keandalan yang memadai. Perlu juga memperhitungkan kemungkinan kesalahan dalam impedanmetri akustik karena kelenturan dinding saluran pendengaran eksternal dan perubahan ukuran tabung pendengaran selama berteriak atau menangis. Tentu saja, anestesi dapat digunakan dalam kasus ini, tetapi ini menyebabkan peningkatan ambang refleks akustik. Dapat dianggap bahwa timpanogram menjadi andal mulai dari usia 7 bulan; timpanogram memberikan gambaran yang andal tentang fungsi tabung pendengaran.
Secara umum, impedanmetri akustik merupakan metode yang berharga untuk memeriksa pendengaran secara objektif pada bayi dan anak kecil.
Metode perekaman potensi otot retroaurikular juga memiliki beberapa keuntungan: menggunakannya, dimungkinkan untuk melakukannya tanpa menggunakan obat penenang dan menentukan gangguan pendengaran terutama pada frekuensi rendah hingga 100 Hz,
Pengembangan dan pengenalan metode untuk menentukan potensi pendengaran yang dibangkitkan secara objektif menggunakan audiometri komputer ke dalam praktik klinis telah membawa revolusi nyata dalam studi pendengaran pada anak-anak. Pada awal abad ke-20, dengan ditemukannya elektroensefalografi, jelas bahwa sebagai respons terhadap rangsangan suara (stimulasi), respons listrik (potensi pendengaran yang dibangkitkan) muncul di berbagai bagian penganalisis suara: koklea, ganglion spiral, nukleus batang otak, dan korteks serebral. Namun, tidak mungkin untuk mendaftarkannya karena amplitudo gelombang respons yang sangat kecil, yang lebih kecil dari amplitudo aktivitas listrik otak yang konstan (gelombang beta, alfa, gamma).
Hanya dengan diperkenalkannya teknologi komputasi elektronik ke dalam praktik medis, menjadi mungkin untuk mengumpulkan respons individual yang tidak penting terhadap serangkaian rangsangan suara dalam memori mesin, lalu menjumlahkannya (potensi total). Prinsip serupa digunakan dalam audiometri komputer objektif. Beberapa rangsangan suara dalam bentuk klik dimasukkan ke dalam telinga, mesin mengingat dan menjumlahkan respons (jika, tentu saja, anak dapat mendengar), lalu menyajikan hasil keseluruhan dalam bentuk kurva. Audiometri komputer objektif memungkinkan pengujian pendengaran pada usia berapa pun, bahkan pada janin mulai dari 20 minggu.
Elektrokokleografi
Untuk mendapatkan gambaran tentang lokasi lesi pada penganalisis suara, yang menjadi dasar gangguan pendengaran (diagnostik topikal), berbagai metode digunakan. Elektrokokleografi digunakan untuk mengukur aktivitas listrik koklea dan ganglion spiral. Elektroda, yang digunakan untuk merekam respons listrik, dipasang di area dinding liang telinga luar atau di gendang telinga. Ini adalah prosedur yang sederhana dan aman, tetapi potensi yang terekam sangat lemah, karena koklea terletak cukup jauh dari elektroda. Jika perlu, gendang telinga ditusuk dengan elektroda dan ditempatkan langsung pada dinding promontorium rongga timpani di dekat koklea, yaitu tempat munculnya potensi. Dalam hal ini, jauh lebih mudah untuk mengukurnya, tetapi ECOG transtimpani seperti itu tidak banyak digunakan dalam praktik pediatrik. Adanya perforasi spontan gendang telinga secara signifikan memudahkan situasi tersebut. ECOG adalah metode yang cukup akurat dan memberikan gambaran tentang ambang pendengaran, membantu dalam diagnosis banding gangguan pendengaran konduktif dan sensorineural. Hingga usia 7-8 tahun dilakukan dengan anestesi umum, pada usia yang lebih tua - dengan anestesi lokal.
Dengan demikian, ECOG memberikan kesempatan untuk membentuk gambaran tentang kondisi aparatus rambut koklea dan ganglion spiral. Studi tentang kondisi bagian yang lebih dalam dari penganalisis suara dilakukan dengan menentukan potensi pendengaran yang ditimbulkan latensi pendek-menengah dan panjang. Faktanya adalah bahwa respons terhadap rangsangan suara pada setiap bagian terjadi sedikit lebih lambat, yaitu, ia memiliki periode latennya sendiri yang kurang lebih panjang. Secara alami, reaksi dari korteks serebral terjadi terakhir dan potensi latensi panjang justru merupakan karakteristiknya. Potensi ini direproduksi sebagai respons terhadap sinyal suara dengan durasi yang cukup dan bahkan berbeda dalam nada suara.
Periode laten dari potensi batang latensi pendek berlangsung dari 1,5 hingga 50 mg/s, kortikal dari 50 hingga 300 mg/s. Sumber suara adalah klik suara atau parsel tonal pendek yang tidak memiliki pewarnaan tonal, dipasok melalui headphone, vibrator tulang. Dimungkinkan juga untuk belajar menggunakan pengeras suara di medan suara bebas. Elektroda aktif ditempatkan pada proses mastoid, melekat pada lobus atau dipasang di titik mana pun di tengkorak. Penelitian dilakukan di ruang kedap suara dan terlindung secara elektrik, pada anak di bawah 3 tahun - dalam keadaan tidur yang diinduksi obat setelah pengenalan diazepam (Relanium) atau larutan kloral hidrat 2% secara rektal dalam dosis yang sesuai dengan berat badan anak. Penelitian berlanjut rata-rata 30-60 menit dalam posisi berbaring.
Sebagai hasil dari penelitian, kurva yang direkam berisi hingga 7 puncak positif dan negatif. Dipercayai bahwa masing-masing puncak mencerminkan keadaan bagian tertentu dari penganalisa suara: I - saraf pendengaran, II-III - inti koklea, badan trapesium, zaitun superior, IV-V - lengkung lateral dan kolikulus superior, badan genikulatum interna VI-VII.
Tentu saja, terdapat banyak variabilitas dalam respons potensial pendengaran latensi pendek tidak hanya dalam studi pendengaran orang dewasa tetapi juga pada setiap kelompok usia. Hal yang sama berlaku untuk potensial pendengaran latensi panjang - banyak faktor yang harus diperhitungkan untuk mendapatkan gambaran akurat tentang status pendengaran anak dan lokasi lesi.
Metode elektrofisiologi untuk menentukan fungsi pendengaran tetap menjadi yang paling penting, dan terkadang satu-satunya pilihan untuk studi pendengaran pada bayi baru lahir, bayi dan anak usia dini, dan saat ini semakin tersebar luas di lembaga medis.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Emisi akustik
Baru-baru ini, sebuah metode baru telah diperkenalkan ke dalam praktik penelitian pendengaran pediatrik - pendaftaran emisi akustik yang ditimbulkan tertunda dari koklea. Kita berbicara tentang getaran suara yang sangat lemah yang dihasilkan oleh koklea, getaran tersebut dapat didaftarkan di liang pendengaran eksternal menggunakan mikrofon yang sangat sensitif dan rendah kebisingan. Intinya, ini adalah "gema" dari suara yang disalurkan ke telinga. Emisi akustik mencerminkan kapasitas fungsional sel-sel rambut eksternal organ Corti. Metode ini sangat sederhana dan dapat digunakan untuk pemeriksaan pendengaran massal, mulai dari hari ke-3 hingga ke-4 kehidupan seorang anak, penelitian memakan waktu beberapa menit, dan sensitivitasnya cukup tinggi.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Studi pendengaran dalam bahasa bisikan dan lisan
Pada anak-anak yang lebih besar, mulai dari usia 4-5 tahun, metode yang sama digunakan untuk memeriksa pendengaran seperti pada orang dewasa. Namun, bahkan dalam kasus ini, perlu mempertimbangkan beberapa kekhasan masa kanak-kanak.
Dengan demikian, pemeriksaan pendengaran dalam bahasa bisikan dan lisan sangatlah sederhana, tetapi perlu mengikuti aturan yang tepat untuk pelaksanaannya guna memperoleh penilaian yang tepat tentang keadaan fungsi pendengaran anak. Pengetahuan tentang metode ini sangat penting bagi dokter anak, karena dapat dilakukan secara mandiri, dan deteksi adanya gangguan pendengaran sudah menjadi dasar untuk merujuk ke dokter spesialis. Selain itu, beberapa fitur sifat psikologis anak harus diperhatikan saat memeriksa dengan menggunakan metode ini.
Pertama-tama, sangat penting bagi dokter dan anak untuk membangun rasa saling percaya, jika tidak, anak tidak akan menjawab pertanyaan. Lebih baik membuat dialog menjadi permainan dengan melibatkan salah satu orang tua. Pertama, Anda dapat menyapa anak dan menarik minatnya sampai batas tertentu, misalnya, dengan pertanyaan: "Saya ingin tahu apakah kamu akan mendengar apa yang akan saya katakan dengan suara yang sangat pelan." Biasanya, anak-anak dengan tulus senang jika mereka dapat mengulang sebuah kata dan dengan sukarela terlibat dalam proses pemeriksaan. Dan, sebaliknya, mereka menjadi kesal atau menarik diri jika mereka tidak mendengar kata-kata itu untuk pertama kalinya. Inilah sebabnya mengapa perlu untuk mulai memeriksa anak-anak dari jarak dekat, dan baru kemudian meningkatkannya. Telinga kedua biasanya diredam untuk mencegah pendengaran yang berlebihan. Pada orang dewasa, semuanya sederhana: digunakan kerincingan khusus. Pada anak-anak, penggunaannya biasanya menimbulkan rasa takut, jadi peredaman dilakukan dengan menekan tragus dan membelainya, lebih baik bagi orang tua untuk melakukan ini. Kata-kata yang ditawarkan untuk pengulangan tidak sembarangan, karena biasanya, jika fonem tinggi mendominasi, kata-kata itu akan terdengar lebih baik dan dari jarak yang lebih jauh. Dari sudut pandang ini, lebih baik menggunakan tabel khusus yang berisi kata-kata yang dikelompokkan menurut fitur nada suara dan dipilih dengan mempertimbangkan minat dan kecerdasan anak.
Ketajaman pendengaran ditentukan oleh jarak dari mana kata-kata ini dipersepsikan dengan yakin (nada tinggi hingga 20 m dalam bisikan, nada rendah - dari 6 m). Kata-kata diucapkan berkat udara cadangan (yang tersisa di paru-paru setelah pernafasan normal), untuk memastikan intensitas suara yang kira-kira sama, berkali-kali, hingga pengulangan lengkap.
Pemeriksaan pendengaran dengan menggunakan bisikan dan ucapan lisan dengan penggunaan tabel yang terdiri dari kata-kata dengan nada rendah dan tinggi yang dominan sudah memberi dokter beberapa peluang untuk diagnosis diferensial kerusakan pada alat penghantar suara dan alat penerima suara. Peluang besar diberikan oleh pemeriksaan pendengaran dengan menggunakan garpu tala, yang cukup mudah diakses oleh dokter anak. Garpu tala ditemukan pada awal abad ke-18 sebagai alat musik. Mereka adalah sumber nada rendah atau tinggi murni. Set garpu tala klasik memungkinkan untuk memeriksa pendengaran di seluruh skala nada yang dapat didengar dari 16 hingga 20.000 Hz. Namun, untuk tujuan praktis cukup cukup untuk menggunakan dua garpu tala: frekuensi rendah dan frekuensi tinggi. Garpu tala frekuensi rendah digunakan untuk memeriksa pendengaran melalui udara (permeabilitas udara) dan melalui tulang, menempatkannya pada proses mastoid (konduksi tulang). Garpu tala frekuensi tinggi hanya digunakan untuk menentukan pendengaran melalui udara. Hal ini disebabkan oleh fakta bahwa konduksi udara biasanya dua kali lebih lama dari konduksi tulang, dan suara frekuensi tinggi dengan amplitudo rendah dengan mudah berputar di sekitar kepala anak selama pemeriksaan, masuk ke telinga yang lain (mendengarkan kembali dengan telinga kedua). Inilah sebabnya mengapa pemeriksaan pendengaran melalui tulang dengan garpu tala frekuensi tinggi dapat memberikan hasil positif palsu. Sejak usia 4-5 tahun, seorang anak memahami dengan baik apa yang diinginkan darinya, dan biasanya memberikan jawaban yang dapat diandalkan. Garpu tala digerakkan dengan meremas cabang-cabangnya atau dengan memukulnya dengan ringan, durasi suara ditentukan oleh data paspor garpu tala. Selama pemeriksaan, kedua cabang garpu tala ditempatkan di bidang daun telinga, untuk mengecualikan adaptasi, garpu tala diambil dari waktu ke waktu dan dibawa kembali ke telinga. Penurunan durasi persepsi garpu tala dengan nada rendah menunjukkan lesi konduksi suara dengan nada tinggi - eufoni. Ini adalah kesimpulan penting yang dapat dibuat oleh seorang dokter. Namun, penggunaan garpu tala (T) untuk melihatnya melalui udara dan tulang secara signifikan memperluas kemampuan kita dalam hal ini.
Untuk lebih memahami hubungan yang rumit antara konduksi udara dan tulang, perlu diingat hal berikut: jika seorang anak mengalami kesulitan mendengar suara selama konduksi udara, hal ini mungkin disebabkan oleh dua kemungkinan. Pertama: jika ada penyakit yang mengganggu konduksi suara (sumbat serumen, perforasi gendang telinga, putusnya rantai tulang pendengaran, dll.). Namun, jika aparatus penghantar suara terpelihara dan menghantarkan suara dengan baik, dan hanya sel reseptor yang rusak (kemungkinan kedua), hasilnya akan sama: anak akan memiliki pendengaran yang buruk, konduksi udara menjadi pendek.
Dengan demikian, penurunan konduksi udara dapat mengindikasikan kerusakan pada alat penghantar atau penerima suara.
Situasinya berbeda dengan konduksi tulang. Hampir tidak ada penyakit yang disertai dengan penurunan konduksi tulang, oleh karena itu pemendekan konduksi tulang hanya dapat dikaitkan dengan kerusakan pada alat penerima suara. Dengan demikian, nilai konduksi tulang merupakan karakteristik dari keadaan fungsi reseptor. Berdasarkan konsep-konsep ini, mudah untuk memahami percobaan Rinne, di mana konduksi udara dan tulang dibandingkan. Biasanya, seorang anak mendengar melalui udara sekitar dua kali lebih baik daripada melalui tulang, misalnya, melalui udara - 40 detik, dan melalui tulang - 20 detik, ini disebut sebagai Rinne positif. Pemendekan persepsi melalui udara (misalnya, 30 detik) sambil mempertahankan persepsinya melalui tulang (atau bahkan beberapa pemanjangan) menunjukkan kerusakan pada alat penerima suara (Rinne menjadi negatif). Pemendekan konduksi tulang dan udara secara bersamaan menunjukkan penyakit pada alat penerima suara (Rinne tetap positif). Kini eksperimen Schwabach juga dapat dipahami, di mana konduksi tulang seorang anak dan seorang dokter dibandingkan (tentu saja, jika dokter tersebut memiliki pendengaran normal). Schwabach yang "memendek" mengindikasikan kerusakan pada alat penerima suara. Eksperimen ini mudah diakses oleh dokter anak untuk dilakukan dan dapat memberikan informasi yang sangat penting tentang kondisi pendengaran anak di masa mendatang.
Audiometri Ambang Nada Murni
Audiometri ambang batas nada merupakan metode utama pemeriksaan pendengaran pada orang dewasa. Pada masa kanak-kanak, metode ini dapat digunakan sejak usia sekitar 5 tahun. Tujuan audiometri adalah untuk menentukan ambang batas, yaitu intensitas suara minimum yang dapat didengar oleh pasien. Studi-studi ini dapat dilakukan pada seluruh rentang frekuensi yang dapat didengar (biasanya dari 125 hingga 8000 Hz) dan dengan demikian, sebagai hasil dari respons subjek, memperoleh karakteristik kuantitatif (dalam dB) dan kualitatif (dalam Hz) yang lengkap dari gangguan pendengaran untuk setiap telinga secara terpisah. Data-data ini direkam secara grafis dalam bentuk kurva (audiogram). Studi ini paling baik dilakukan di ruang kedap suara atau ruangan yang tenang menggunakan perangkat khusus - audiometer. Bergantung pada tujuannya (praktis, penelitian), tingkat kerumitannya dapat bervariasi. Untuk tugas-tugas terapan, studi menggunakan audiometer penyaringan, poliklinik, dan klinis sudah cukup memadai. Mereka digunakan untuk menentukan konduksi tulang dan udara.
Tentu saja, akan lebih baik jika anak yang ditempatkan di ruang kedap suara (istilah yang tidak menguntungkan, tetapi sayangnya diterima secara umum) berperilaku tenang. Namun, hal ini tidak selalu terjadi, dan sering kali disertai dengan rasa takut. Itulah sebabnya lebih baik menempatkannya di sana bersama salah satu orang tua atau asisten. Ruang untuk tes pendengaran harus memiliki tampilan yang sederhana, gambar, mainan. Terkadang dianjurkan untuk melakukan tes pendengaran pada beberapa anak secara bersamaan, ini akan menenangkan mereka.
Sebaiknya audiometri dilakukan pada pagi hari, segera setelah sarapan; pemeriksaan biasanya diawali dengan menentukan pendengaran pada telinga yang pendengarannya lebih baik. Namun, pada anak yang mudah berubah-ubah dengan gangguan pendengaran berat, terkadang perlu memeriksa telinga yang pendengarannya lebih buruk terlebih dahulu. Pada orang dewasa, penentuan fungsi pendengaran diawali dengan intensitas subthreshold yang kecil. Sebaiknya anak-anak terlebih dahulu memberikan nada yang intens, kemudian secara bertahap menurunkannya hingga mencapai ambang batas, sehingga mereka lebih memahami tugas pemeriksaan.
Ambang konduksi udara ditentukan dengan menyalurkan suara melalui headphone. Saat memeriksa konduksi tulang, vibrator khusus ditempatkan pada prosesus mastoideus. Penentuan konduksi tulang yang akurat menjadi rumit karena suara mencapai kedua labirin melalui tulang tengkorak, dan beberapa suara juga memasuki liang pendengaran eksternal. Dengan perbedaan pendengaran yang besar, pendengaran silang dengan telinga yang lebih baik dapat terjadi, dan dokter menerima data yang salah. Untuk menghilangkannya, telinga yang lebih baik pendengarannya diredam, seolah-olah menutupinya dengan suara keras yang dipasok secara khusus. Ini harus dilakukan untuk menyingkirkan kesalahan diagnostik serius yang mendistorsi gambaran keseluruhan pendengaran anak. Data yang diperoleh selama audiometri tonal direkam pada audiogram menggunakan simbol yang diterima secara umum: telinga kanan (ooo), telinga kiri (xxx), konduksi udara dengan garis padat, dan konduksi tulang dengan garis putus-putus.
Selain audiometri tonal, bila diperlukan dapat dilakukan pemeriksaan seperti audiometri suprathreshold, audiometri wicara, dan audiometri ultrasonografi pada masa kanak-kanak.
Audiometri nada menentukan suara terlemah yang mulai didengar oleh orang yang mengalami gangguan pendengaran. Jika suara ditingkatkan secara bertahap dan lebih lanjut, sebagian besar pasien akan merasakan peningkatan persepsi yang sama secara bertahap. Namun, beberapa pasien tiba-tiba mengalami peningkatan volume yang tajam pada tingkat tertentu. Jadi, ketika berbicara dengan orang yang mengalami gangguan pendengaran, ia sering meminta frasa diulang, tetapi tiba-tiba, dengan sedikit peningkatan suara, ia berkata: "Kamu tidak perlu berteriak seperti itu, aku bisa mendengar semuanya." Dengan kata lain, pasien ini mengalami peningkatan volume yang dipercepat, dan fenomena ini disebut fenomena peningkatan volume yang dipercepat. Fenomena ini terjadi pada pasien dengan kerusakan lokal pada aparatus rambut koklea. Ini sangat penting untuk diagnostik, dan harus diperhitungkan secara khusus ketika memilih alat bantu dengar. Audiometer modern biasanya dilengkapi untuk melakukan uji suprathreshold.
Audiometri bicara
Audiometri wicara merupakan metode penelitian tingkat lanjut yang menggunakan bisikan dan bahasa lisan. Keunggulan khususnya adalah sifat penelitiannya. Bagaimanapun, persepsi wicara merupakan salah satu yang utama bagi perkembangan intelektual seorang anak. Itulah sebabnya audiometri wicara telah banyak digunakan sebagai metode prognostik untuk pekerjaan seorang guru tuna rungu, dalam operasi peningkatan pendengaran, pemilihan alat bantu dengar, pendidikan ulang, dll.
Kata-kata atau frasa individual dikirimkan dari perekam pita melalui headphone atau pengeras suara yang dipasang di ruangan (medan suara bebas). Anak mengulang teks yang dikirimkan kepadanya ke mikrofon, dan dokter merekam responsnya. Parameter berikut biasanya ditentukan: ambang batas deteksi suara (dalam dB), ambang batas kejelasan ucapan awal (20% kata normal pada intensitas 25 dB); 100% kata biasanya dipahami pada 45 dB. Seperti yang telah kami sebutkan, tabel ucapan direkam pada perekam pita, termasuk beberapa kata atau frasa yang dipilih dari suara yang secara akustik homogen.
Tabel-tabel ini tidak selalu dapat digunakan untuk memeriksa pendengaran pada anak-anak yang sulit mendengar dan tuli, karena kosakata anak-anak tersebut jauh lebih sedikit. Bagi mereka, tersedia kamus dan materi frasa yang dipilih secara khusus, yang dapat dipahami oleh anak-anak yang sulit mendengar.
Dengan demikian, audiometri wicara mempunyai beberapa kelebihan dibanding penelitian konvensional terhadap wicara bisikan dan lisan: teks dan diksi peneliti bersifat konstan, volume wicara dapat diatur, dan gangguan pendengaran dapat ditentukan bukan dalam meter, tetapi dalam desibel.
Dalam beberapa kasus, audiometri ultrasonografi dapat digunakan setelah usia 6-7 tahun. Penelitian oleh ilmuwan Rusia telah menunjukkan bahwa telinga merasakan suara tidak hanya dalam rentang spektrum yang dapat didengar hingga 20.000 Hz, tetapi juga jauh lebih tinggi, tetapi hanya melalui tulang. Pelestarian cadangan koklea tersebut, yang tidak terdeteksi pada audiogram biasa, menunjukkan beberapa prospek untuk alat bantu dengar, serta operasi peningkatan pendengaran (otosklerosis). Bagi kebanyakan anak, batas atas pendengaran bukanlah 200 kHz, tetapi hanya 150 kHz.
Metode elektrofisiologis modern untuk pemeriksaan pendengaran, mirip dengan USG, digunakan tidak hanya dalam bidang otolaringologi, tetapi juga sebagian besar oleh ahli saraf, ahli bedah saraf, dan spesialis lainnya. Metode ini memainkan peran penting dalam diagnostik topikal patologi intrakranial: pada tumor batang otak dan lobus temporal, ensefalitis batang otak, epilepsi temporal, dll.
Siapa yang harus dihubungi?

