
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Eritema infeksius
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
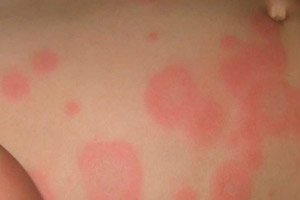
Bila terkena berbagai infeksi, kemerahan fokal mungkin muncul pada kulit - eritema infeksius, yang merupakan tanda bahwa infeksi telah menimbulkan reaksi berupa peningkatan aliran darah ke area kulit.
Karena kurangnya kejelasan terminologi dalam dermatologi, eritema dapat digunakan untuk merujuk pada beberapa kondisi dengan bintik-bintik merah pada kulit. [ 1 ]
Epidemiologi
Statistik medis tidak dapat mencatat kasus kemerahan pada kulit sebagai gejala lesi kulit menular atau penyakit sistemik, tetapi melacak data tentang faktor etiologi perubahan.
Dengan demikian, salah satu penyebab tersering eritema infeksius adalah infeksi streptokokus, yang mencakup hampir setengah kasus eritema nodosum infeksius pada anak-anak dan lebih dari 40% kasus pada orang dewasa. [ 2 ]
Pada 20% kasus infeksi parvovirus B19 pada anak-anak dan orang dewasa, tidak ada gejala. Dan pada kasus gigitan kutu, eritema khas diamati pada delapan dari sepuluh kasus. [ 3 ], [ 4 ]
Infeksi parvovirus B19 pada ibu hamil dapat menyebabkan komplikasi serius pada janin. Komplikasi ini meliputi keguguran, kematian intrauterin, dan hidrops fetalis.[ 5 ] Risiko keguguran setelah infeksi akut sekitar 5%. Ibu pada trimester kedua kehamilan memiliki risiko komplikasi terbesar akibat parvovirus B19, tetapi kasus telah dilaporkan pada semua tahap kehamilan.[ 6 ]
Pasien dengan penyakit sel sabit atau penyakit hemolitik kronis lainnya mungkin lebih parah terkena penyakit ini dibandingkan populasi lainnya. [ 7 ] Infeksi Parvovirus B19 menghancurkan retikulosit. Hal ini menyebabkan penurunan atau penghentian sementara eritropoiesis. Orang-orang ini mungkin mengalami krisis aplastik dan anemia berat. Seringkali pasien ini akan jauh lebih sakit dengan demam, malaise, dan kelesuan. Pasien dengan krisis aplastik akan mengalami pucat, takikardia, dan takipnea karena anemia berat. [ 8 ]
Penyebab eritema menular
Kemerahan apa pun pada kulit (erythros berarti merah dalam bahasa Yunani) adalah penyebab alami untuk khawatir, tetapi ini adalah kasus khusus ketika penyebab eritema terkait dengan infeksi.
Contohnya adalah kerusakan kulit yang disebabkan oleh bakteri Streptococcus pyogenes, streptokokus beta-hemolitik grup A, yang menyebabkan berkembangnya berbagai jenis streptoderma, serta erisipelas.
Reaksi berupa kemerahan pada kulit dapat disebabkan oleh bakteri Staphylococcus aureus, Mycoplasma hominis, Yersinia enterocolitica, Erysipelothrix rhusiopathiae, serta virus herpes (termasuk tipe IV - virus Epstein-Barr), erythroparvovirus (Primate erythroparvovirus 1). Diasumsikan bahwa di antara penyebab eritema tinggi yang persisten, yang muncul di daerah sendi dengan peradangan pada dinding kapiler kulit (vaskulitis), mungkin ada reaksi imun terhadap bakteri Streptococcus spp. dan Escherichia coli (E. coli).
Eritema infeksi-alergi mengacu pada penyakit kulit alergi. Penyakit ini juga dapat diperumit oleh eksim mikroba infeksi atau vaskulitis kulit yang berasal dari alergi dan infeksi.
Pada pasien kanker, eritema sistemik mungkin disebabkan oleh infeksi bakteri, yang paling umum adalah Streptococcus viridans dan Arcanobacterium haemolyticum.
Eritema menular pada orang dewasa dan anak-anak terjadi dengan lesi kulit yang disebabkan oleh arthropoda, terutama oleh kutu ixodid, yang membawa bakteri Borrelia burgdorferi [ 9 ] - penyebab penyakit Lyme, yang dimulai dengan munculnya kemerahan di lokasi gigitan - eritema migrans chronica Afzelius-Lipschütz. [ 10 ], [ 11 ]
Faktor risiko
Faktor risiko utama, menurut para ahli, meliputi penurunan kekebalan umum dan lokal (dan, karenanya, semua kondisi dan patologi yang menyebabkan imunosupresi), fokus infeksi bakteri atau virus kronis dalam tubuh - streptokokus, stafilokokus, virus herpes, serta peningkatan sensitivitas (sensitisasi) - dengan kecenderungan reaksi alergi.
Patogenesis
Patogenesis perkembangan eritema infeksius, sebagai salah satu jenis bintik merah pada kulit tubuh, disebabkan oleh peningkatan aliran darah di kapiler superfisial selama reaksi inflamasi, yang pada dasarnya bersifat protektif dan ditujukan untuk menetralkan antigen dan racun yang dihasilkan oleh mikroorganisme patogen. [ 12 ]
Mediator apa yang memicu mekanisme pertahanan dan sel imun apa yang memastikan fungsinya dijelaskan secara rinci dalam publikasi – Sindrom respons inflamasi sistemik.
Untuk informasi lebih lanjut tentang cara kerja infeksi bakteri dan virus yang paling umum, lihat artikel berikut:
Gejala eritema menular
Perlu memperhatikan jenis-jenis eritema menular, yang merupakan unit nosologis, dan juga secara tradisional dibedakan oleh sebagian besar dokter kulit sebagai penyakit terpisah, tetapi tidak terdaftar dalam Klasifikasi Penyakit Internasional.
Eritema multiforme infeksiosa
Eritema eksudatif multiforme, eritema multiforme Hebra (dinamai berdasarkan dokter kulit Austria abad ke-19 F. von Hebra yang pertama kali mendeskripsikannya), eritema multiforme atau infeksius (kode L51 menurut ICD-10) dianggap sebagai reaksi imun kulit terhadap infeksi (serta sejumlah obat). Sering kali, eritema ini merupakan bagian dari respons spesifik terhadap aktivasi virus herpes simpleks (HSV tipe I dan II): pada setengah kasus, pasien memiliki riwayat erupsi herpes periodik pada bibir.
Biasanya, masa inkubasi eritema multiforme tidak melebihi 48 jam, dan tanda-tanda pertamanya adalah munculnya kemerahan bulat cembung dengan kontur yang jelas pada kulit ekstremitas, awalnya kecil, tetapi dengan cepat membesar (diameter hingga 30 mm). Kemudian eritema menyebar ke bagian atas tubuh dan wajah, dan di bagian tengah bintik-bintik hiperemia mungkin menjadi lebih intens; kemungkinan adanya pustula (lepuh berisi cairan serosa) atau krusta. Gatal mungkin terjadi. Biasanya, ruam hilang setelah dua hingga empat minggu. [ 13 ]
Pada kasus eritema multiforme yang parah, sindrom Stevens-Johnson berkembang dengan demam tinggi, sakit kepala dan nyeri sendi, borok pada mukosa mulut dan alat kelamin, mata merah dan meningkatnya kepekaan terhadap cahaya.
Baca juga – Eritema multiforme eksudatif. Penyebab, gejala, diagnosis, pengobatan
Eritema nodosum infeksiosa
Selain fakta bahwa jenis kemerahan kulit ini adalah salah satu gejala bentuk fokal sekunder dari penyakit zoonosis seperti pseudotuberculosis, agen penyebabnya adalah enterobacterium Yersinia pseudotuberculosis, eritema nodosum menular memiliki kode ICD-10 L52. [ 14 ]
Penyakit ini dikaitkan dengan infeksi bakteri - streptokokus atau tuberkulosis, juga infeksi virus (mononukleosis infeksiosa), dan gejala umumnya meliputi demam, nodul keras yang nyeri pada kulit dan bintik merah bengkak di sekitarnya pada kulit bagian depan tulang kering, nyeri sendi.
Nodul tersebut dapat mengalami peradangan, kemudian menjadi rata dan menghilang, meninggalkan hematoma atau cekungan pada kulit – seperti bekas kerusakan jaringan subkutan. [ 15 ]
Kemerahan mungkin hilang dengan sendirinya dalam waktu tiga hingga enam minggu.
Eritema infeksius Rosenberg
Eritema makula (berbintik) Rosenberg (dijelaskan oleh spesialis penyakit menular Rusia N. Rosenberg) tiba-tiba muncul pada masa remaja dan dewasa muda. Kondisi patologis ini memanifestasikan dirinya dengan demam dan menggigil, serta sakit kepala dan nyeri sendi. Ruam pada kaki, lengan, dan badan muncul sekitar empat hingga lima hari kemudian - sebagai bintik-bintik merah bulat yang terpisah.
Bintik-bintik tersebut ditandai dengan peningkatan diameter yang cepat (kadang-kadang tiga hingga lima kali lipat) dan penggabungannya untuk membentuk zona hiperemis yang besar, yang oleh dokter kulit disebut bidang eritematosa. Warna ruam memudar setelah tiga hari, dan setelah beberapa hari berikutnya menghilang, dan sebagai gantinya dapat diamati pengelupasan epidermis. Seperti yang ditunjukkan oleh pengalaman, durasi eritema berbintik tiba-tiba bervariasi dari satu hingga dua minggu.
Eritema toksik infeksius
Menurut ICD-10, eritema toksik memiliki kode L53. Dalam praktik klinis, eritema sistemik seperti itu ditemukan pada sindrom syok toksik yang disebabkan oleh infeksi streptokokus grup A. Untuk informasi lebih lanjut, lihat – Gejala infeksi streptokokus.
Selain itu, infeksi stafilokokus, terutama racun Staphylococcus aureus, dapat terlibat dalam perkembangan syok toksik – dengan eritema difus pada batang tubuh dan lengan, demam, penurunan tekanan darah, nyeri otot, dan hilangnya kesadaran.
Hampir setengah dari bayi mengalami eritema toksik pada bayi baru lahir (Erythema toxicum neonatorum, kode ICD-10 P83.1) pada hari kedua hingga kelima setelah lahir. Ini adalah bintik-bintik merah pada kulit dengan nodul putih atau kuning (atau lepuh berisi cairan) yang menghilang dalam waktu satu hingga dua minggu. Secara resmi, kondisi ini dianggap liopatik, tetapi banyak peneliti menjelaskan etiologinya dengan aktivasi sistem kekebalan bayi baru lahir sebagai respons terhadap pembentukan mikroflora kulit pada periode neonatal.
Untuk lebih jelasnya lihat – Eritema pada kulit bayi baru lahir: penyebab, akibat, pengobatan
Eritema infeksiosa pada anak – penyakit kelima
Apa itu penyakit kelima atau eritema infeksiosa Chamer? Penyakit ini adalah infeksi virus yang ditandai dengan lesi kulit (kode ICD-10 B08.3); agen penyebabnya adalah infeksi parvovirus - eritrovirus (parvovirus) B19, yang sekarang disebut virus B19 dari genus Erythroparvovirus, yang ditularkan melalui droplet di udara. [ 16 ]
Penyakit ini umum menyerang anak-anak berusia 5-15 tahun (terutama di musim dingin dan semi), tetapi orang dewasa juga dapat tertular. Masa inkubasinya berkisar antara empat hari hingga dua minggu, dan anak-anak dapat menularkan penyakit ini sebelum ruam muncul di kulit.
Pada akhir abad ke-19, penyakit ini dideskripsikan oleh dokter Austria A. Tschamer, yang menganggapnya sebagai varian campak Jerman (rubella), dan kemerahan pada pipi disebut eritema Tschamer. Dan penyakit kelima, karena merupakan penyakit kelima dalam daftar enam penyakit menular anak yang paling umum disertai ruam.
Untuk informasi lebih lanjut, lihat – Eritema infeksiosum: Antibodi Parvovirus B19 dalam darah
Gejala awal mirip flu dan meliputi sakit kepala, nyeri tubuh, demam, dan menggigil; tenggorokan mungkin terasa sakit. Pada orang dewasa, tidak ada ruam atau eritema (tetapi sendi mungkin terasa nyeri), dan pada anak-anak, setelah dua hingga tiga hari, ruam merah terang muncul di pipi, terkadang ruam merah seperti jala di tungkai dan badan, yang dapat berlangsung dari 10 hari hingga beberapa minggu.
Komplikasi dan konsekuensinya
Komplikasi dari kasus eritema multiforme infeksius yang parah antara lain adalah terbentuknya jaringan parut, peradangan fokal pada jaringan subkutan, kerusakan mata, dan peradangan pada organ dalam. [ 17 ]
Baca juga – Akibat dan Komplikasi Streptoderma
Eritema pada penyakit Lyme dapat menjadi rumit karena berkembangnya atrofi kulit lokal.
Infeksi parvovirus 19 pada orang dengan sistem kekebalan tubuh yang lemah atau penyakit hematologi dapat menyebabkan kerusakan sumsum tulang dan menyebabkan anemia berat. Dan pada wanita hamil yang terinfeksi sebelum minggu ke-20, ada risiko kematian janin. [ 18 ]
Diagnostik eritema menular
Diagnosis klinis penyakit dan kondisi infeksi yang disertai munculnya eritema pada kulit melibatkan riwayat pasien secara lengkap, termasuk obat-obatan yang diminum, perjalanan terakhir, gigitan, dan faktor-faktor lainnya, serta pemeriksaan kulit, termasuk karakteristik ruam itu sendiri (lokasi, ciri-ciri morfologi, dll.). Teknik diagnostik yang sama digunakan untuk eritema, yang diidentifikasi sebagai unit nosologis independen (meskipun dalam hampir setengah kasus, dokter tidak dapat menentukan penyebabnya).
Tes darah, selain umum dan biokimia, termasuk penentuan antigen bakteri (IgA, IgG, IgM) dalam serum buaya, analisis untuk Staphylococcus aureus dan antibodi antistreptokokus, analisis untuk herpes, dll. Biopsi kulit yang terkena diperlukan untuk eritema nodosum. [ 19 ]
Diagnostik instrumental dilakukan dengan menggunakan dermatoskopi.
Perbedaan diagnosa
Masalah utamanya adalah diagnosis diferensial eritema infeksius: dengan penyakit dermatologis umum (dermatitis, lichen merah muda, eritrokeratoderma, lesi kulit jamur), dengan kondisi alergi (termasuk toksikoderma obat), serta dengan manifestasi kulit infeksi anak-anak, lupus eritematosus sistemik, dan eksantema (ruam) lain dari berbagai etiologi. Misalnya, dengan lesi kulit eritematosa pada penyakit Wagner (dermatomiositis) atau glukagonoma (tumor pankreas). [ 20 ]
Siapa yang harus dihubungi?
Pengobatan eritema menular
Dalam beberapa kasus, seperti eritema parvovirus pada anak-anak dan ruam lain yang disebabkan oleh virus, pengobatan khusus tidak diperlukan: cukup dengan menggunakan obat antiinflamasi nonsteroid (NSAID) untuk meredakan demam dan sakit kepala. Pengecualiannya adalah virus herpes, untuk lebih jelasnya lihat - Pengobatan herpes simpleks
Obat apa yang paling sering digunakan untuk mengatasi kemerahan pada kulit akibat bakteri? Obat-obatan ini adalah antibiotik sistemik untuk mengatasi streptoderma pada anak-anak dan orang dewasa; berbagai agen topikal:
- Salep untuk streptoderma
- Salep untuk eksim
- Salep untuk ruam kulit
- Jika kulit yang memerah terasa gatal, antihistamin dapat membantu meredakan rasa gatal.
Baca juga:
Perkembangan syok toksik pada eritema toksik sistemik yang terkait dengan infeksi streptokokus atau stafilokokus mengancam jiwa dan memerlukan perawatan medis darurat.
Dan pertolongan pertama diperlukan untuk gigitan artropoda yang bersifat hematofag; informasi lengkap tentang apa yang harus dilakukan ada dalam materi - Gigitan kutu pada manusia.
Pencegahan
Tindakan pencegahan non-spesifik meliputi menjaga kebersihan dengan baik – sering mencuci tangan untuk mengurangi risiko infeksi. Anda juga harus menghindari kontak dengan orang yang terinfeksi.
Ramalan cuaca
Jika tidak ada komplikasi, eritema infeksiosa memiliki prognosis yang baik. [ 21 ] Gejala eritema infeksiosa biasanya sembuh sendiri pada pasien imunokompeten. Gejala ini biasanya ringan, dan beberapa orang mungkin tidak bergejala. Pada pasien dengan gangguan kekebalan tubuh atau pada pasien dengan gangguan hematologi, gejala mungkin lebih parah. Infeksi kronis dan anemia kronis dapat terjadi pada individu dengan gangguan kekebalan tubuh. Infeksi akut dan paparan pada janin dapat berakibat fatal. Risiko kematian janin tertinggi terjadi pada wanita hamil yang terinfeksi di bawah usia 20 minggu.

