
Semua konten iLive ditinjau secara medis atau diperiksa fakta untuk memastikan akurasi faktual sebanyak mungkin.
Kami memiliki panduan sumber yang ketat dan hanya menautkan ke situs media terkemuka, lembaga penelitian akademik, dan, jika mungkin, studi yang ditinjau secara medis oleh rekan sejawat. Perhatikan bahwa angka dalam tanda kurung ([1], [2], dll.) Adalah tautan yang dapat diklik untuk studi ini.
Jika Anda merasa salah satu konten kami tidak akurat, ketinggalan zaman, atau dipertanyakan, pilih dan tekan Ctrl + Enter.
Cairan di rongga perikardial: apa artinya, norma yang dapat diterima
Ahli medis artikel
Terakhir ditinjau: 04.07.2025
Jantung adalah mesin kehidupan kita, yang kerjanya bergantung pada banyak faktor, termasuk proses internal biologis. Terkadang penyebab nyeri dan ketidaknyamanan di area jantung adalah cairan di perikardium, yang mengelilingi jantung dari semua sisi. Dan penyebab malaise adalah kompresi jantung oleh cairan atau proses inflamasi yang terlokalisasi di jaringan miokardium atau perikardium.
Epidemiologi
Menurut statistik, sekitar 45% dari semua perikarditis bersifat virus, yang dalam pengobatannya prioritasnya adalah meningkatkan kekebalan tubuh (vitamin, imunostimulan), sementara bakteri, yang untuk memeranginya digunakan antibiotik, menyebabkan proses inflamasi di perikardium hanya pada 15% episode penyakit. Jenis patologi yang paling langka adalah perikarditis jamur dan parasit.
Penyebab cairan perikardial
Mari kita coba memahami secara spesifik kondisi dan patologi apa yang dapat memicu peningkatan volume cairan di perikardium, yang sekarang dianggap bukan sebagai pelumas selama gesekan jantung, tetapi sebagai faktor yang mengancam jiwa.
Penyebab paling umum dari akumulasi cairan non-inflamasi di perikardium dianggap sebagai sindrom edema. Ini bukan penyakit, tetapi gejala yang dapat menyertai proses patologis dan non-patologis berikut:
- divertikulitis kongenital pada ventrikel kiri jantung,
- gagal jantung,
- patologi sistem ekskresi, khususnya ginjal,
- kelainan dimana terdapat komunikasi langsung antara dua lapisan perikardium,
- keadaan kekurangan seperti anemia,
- keadaan tubuh yang kelelahan,
- tumor mediastinum, miksedema,
- gangguan metabolisme pada jaringan tubuh,
- berbagai patologi inflamasi,
- cedera disertai pembengkakan jaringan,
- reaksi alergi.
Kadang-kadang perkembangan hidroperikardium dapat dilihat sebagai konsekuensi dari penggunaan vasodilator atau komplikasi terapi radiasi.
Faktor risiko
Kehamilan dan usia lanjut dapat dianggap sebagai faktor risiko perkembangan patologi.
Penyebab paling umum dari proses peradangan pada perikardium ( perikarditis ) dianggap sebagai tuberkulosis dan kerusakan rematik pada organ tersebut. Kita berbicara tentang reaksi alergi-infeksi, yang mengakibatkan terbentuknya sejumlah besar eksudat.
Faktor risiko dalam kasus ini dapat dipertimbangkan:
- penyakit bakteri, virus dan jamur: demam berdarah, infeksi virus pernapasan akut, HIV, pneumonia, radang selaput dada, endokarditis, kandidiasis, dll.,
- adanya parasit dalam tubuh ( infeksi echinococcal, toksoplasmosis, dll),
- patologi alergi, termasuk alergi makanan dan obat-obatan,
- penyakit autoimun ( rheumatoid arthritis, lupus erythematosus, skleroderma sistemik, dermatomiositis, dll.),
- proses autoimun ( demam rematik, dll.),
- gagal jantung kronis,
- penyakit radang selaput jantung ( miokarditis, endokarditis),
- cedera jantung apa pun (menembus dan tidak menembus),
- kanker dan terapi radiasi,
- patologi bawaan dan didapat dari perkembangan perikardial (adanya kista dan divertikula di dalamnya),
- gangguan hemodinamik, sindrom edema,
- penyakit sistem endokrin dan gangguan metabolisme ( obesitas jantung, gangguan metabolisme glukosa dan diabetes melitus, hipotiroidisme ).
Seperti yang telah kami katakan, cairan di perikardium dapat terakumulasi akibat luka tusuk di jantung, tetapi situasi yang sama juga dapat diamati setelah operasi pada organ tersebut, akibat komplikasi pascaoperasi (peradangan).
Trauma khusus pada jantung adalah infark miokard, yang juga dapat terjadi dengan komplikasi inflamasi dan memicu peningkatan kadar cairan dalam kantung perikardial. Hal yang sama dapat dikatakan tentang perubahan iskemik (nekrotik) pada miokardium jantung.
Jika Anda perhatikan dengan seksama, Anda dapat melihat banyak kesamaan dalam penyebab perikarditis dan hidroperikard. Secara teori, patologi kedua adalah jenis perikarditis non-infeksi, karena kongesti pada perikardium dalam hal apa pun menyebabkan proses patologis di dalamnya yang bersifat inflamasi.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogenesis
Diketahui dari biologi sekolah bahwa jantung kita lahir di dalam sebuah "baju". Nama "baju" ini adalah perikardium, terdiri dari jaringan fisiologis padat dan melakukan fungsi perlindungan.
Perikardium juga disebut kantung perikardial, yang di dalamnya jantung terasa nyaman dan dapat bekerja tanpa gangguan. Kantung perikardial terdiri dari dua lapisan (lembaran): visceral atau eksternal dan parietal (internal), yang dapat bergeser relatif satu sama lain.
Jantung, sebagai organ berotot yang bergerak, selalu bergerak (dindingnya berkontraksi dan memompa darah seperti pompa). Dalam kondisi seperti itu, jika tidak ada perikardium di sekitarnya, jantung dapat bergeser, yang akan menyebabkan tertekuknya pembuluh darah dan terganggunya sirkulasi darah.
Selain itu, perikardium melindungi jantung dari pelebaran akibat beban berat pada organ tersebut. Dipercayai bahwa perikardium juga merupakan penghalang pelindung yang mencegah infeksi menembus jaringan jantung selama peradangan pada organ dalam.
Namun, fungsi perikardium yang sama pentingnya adalah mencegah gesekan jantung yang sangat mobile dengan struktur dada yang tidak bergerak di dekatnya. Dan agar jantung tidak mengalami gesekan dengan perikardium itu sendiri dan organ-organ di dekatnya, terdapat sedikit cairan di antara lapisan-lapisannya.
Jadi, selalu ada cairan di perikardium, tetapi biasanya jumlahnya, menurut berbagai sumber, tidak boleh melebihi 20-80 ml. Biasanya angka ini dibatasi hingga 30-50 ml, dan peningkatan volume efusi perikardial hingga 60-80 ml dianggap patologis. Namun, jika dengan jumlah cairan bebas berwarna agak kekuningan tersebut seseorang merasa sehat dan tidak memiliki gejala yang mencurigakan, tidak ada alasan untuk khawatir.
Lain halnya jika cairan di perikardium terkumpul dalam jumlah sedang dan banyak. Bisa 100-300 ml, atau 800-900 ml. Bila indikatornya sangat tinggi dan mencapai 1 liter, maka kita berbicara tentang kondisi yang sangat mengancam jiwa yang disebut tamponade jantung (kompresi jantung akibat cairan yang terkumpul di kantung perikardium).
Namun, dari mana datangnya kelebihan cairan di perikardium? Jelas bahwa hal ini tidak mungkin terjadi dalam konteks kesehatan absolut. Cairan di perikardium terus diperbarui, diserap oleh lapisan perikardium, dan jumlahnya tetap konstan. Peningkatan volumenya hanya mungkin terjadi dalam dua kasus:
- jika terjadi gangguan metabolisme pada jaringan perikardial, sehingga penyerapan transudat menurun,
- penambahan eksudat inflamasi ke cairan noninflamasi yang ada.
Dalam kasus pertama, kita berbicara tentang penyakit yang terkait dengan gangguan hemodinamik, perkembangan sindrom edema atau hemoragik, proses tumor, akibatnya cairan bening terkumpul di rongga perikardial, yang mengandung jejak sel epitel, protein, dan partikel darah. Kondisi patologis ini biasanya disebut hidroperikardium.
Munculnya eksudat inflamasi paling sering dikaitkan dengan penetrasi infeksi ke perikardium melalui darah dan getah bening, jika sudah ada fokus peradangan bernanah di dalam tubuh. Dalam hal ini, kita berbicara tentang patologi infeksi dan inflamasi yang disebut "perikarditis", yang memiliki beberapa bentuk berbeda.
Namun, peradangan pada perikardium juga bisa bersifat non-infeksi. Hal ini terlihat pada proses tumor dengan metastasis di area jantung, ketika proses tersebut menyebar dari jaringan di dekatnya (misalnya, pada miokarditis), gangguan metabolisme pada jaringan perikardium, dan trauma pada perikardium (pukulan pada area jantung, luka, luka tusuk).
Gejala cairan perikardial
Gambaran klinis perikarditis, yaitu penumpukan cairan berlebih di perikardium, dapat bervariasi tergantung pada penyebab dan jumlah transudat/eksudat. Perikarditis sendiri tidak terjadi. Perikarditis merupakan komplikasi dari patologi atau cedera yang sudah ada di dalam tubuh, jadi tidak perlu membicarakan gejala spesifik.
Sangat sering pasien bahkan tidak menduga adanya cairan yang terkumpul di perikardiumnya, yaitu tidak memikirkan alasan penurunan kesehatan tersebut, mencurigai adanya patologi kardiovaskular, pilek dan penyakit pada sistem pernapasan, penyakit ginjal. Dengan masalah-masalah inilah mereka beralih ke terapis, tetapi studi diagnostik menunjukkan bahwa gejala-gejala yang muncul sudah merupakan manifestasi akhir dari penyakit, yaitu komplikasinya.
Jadi, keluhan apa saja yang mungkin disampaikan pasien dengan peningkatan volume cairan perikardial ke dokter?
- sesak napas baik saat istirahat maupun saat beraktivitas,
- ketidaknyamanan di belakang tulang dada, yang terutama terasa jelas ketika seseorang mencondongkan tubuh ke depan,
- nyeri di daerah jantung dengan intensitas yang bervariasi, berhubungan dengan tekanan pada organ tersebut, nyeri dapat menjalar ke punggung, bahu, leher, lengan kiri,
- sesak di dada, perasaan tertekan,
- kesulitan bernafas, serangan sesak napas, perasaan kekurangan udara,
- sindrom edema, yang terutama terlihat pada wajah, ekstremitas atas dan bawah,
- penurunan tekanan sistolik dan peningkatan tekanan vena, pembengkakan vena di leher,
- gejala takikardia, aritmia,
- batuk menggonggong yang tidak produktif dan tidak membawa kelegaan,
- suara serak,
- peningkatan keringat, terutama dengan latar belakang tuberkulosis,
- hati membesar dan nyeri di hipokondrium kanan,
- masalah pada jalannya makanan melalui kerongkongan akibat tekanan dari perikardium yang membesar,
- sering cegukan akibat terjepitnya saraf frenikus,
- kulit biru pucat akibat gangguan peredaran darah (kompresi jantung oleh efusi perikardial dan eksudat menyebabkan terganggunya fungsi kontraksi jantung),
- kehilangan nafsu makan dan penurunan berat badan terkait.
Jelas bahwa pasien mungkin mengeluhkan penurunan kondisi umum, kelemahan, sakit kepala, dan nyeri otot, tetapi hanya beberapa pasien yang mengalami gejala tersebut. Namun, demam, yang disebabkan oleh peningkatan suhu tubuh akibat peradangan, hadir dalam sebagian besar kasus pencarian pertolongan medis dengan ketidaknyamanan yang terkait dengan akumulasi cairan di perikardium, terutama dalam kasus lesi infeksius. Keluhan ini dapat dianggap sebagai tanda-tanda awal peradangan yang tidak spesifik, yang kemudian menyebabkan perikardium meluap dengan cairan.
Tetapi sesak napas, nyeri jantung, fluktuasi denyut nadi dan tekanan darah dapat secara langsung menunjukkan bahwa cairan dalam perikardium mengganggu kerja jantung.
Penting untuk dipahami bahwa perikarditis tidak hanya dapat bersifat infeksius atau non-infeksius, akut atau kronis, ia memiliki beberapa jenis yang berbeda dalam perjalanan penyakit dan jumlah cairan dalam perikardium.
Pada bentuk akut, perikarditis kering (juga dikenal sebagai fibrin) dan eksudatif dapat terjadi. Pada kasus pertama, fibrin dari membran serosa jantung keluar ke rongga perikardium, yang disebabkan oleh luapan darah. Dalam kasus ini, hanya sedikit cairan yang ditemukan di perikardium. Pada perikarditis eksudatif, cairan bebas di perikardium ditemukan dalam jumlah besar.
Efusi perikardial dapat berupa eksudat semi-cair pada proses inflamasi dan gangguan hemodinamik, cairan berdarah (perikardium hemoragik) pada kasus luka, tuberkulosis atau aneurisma pecah, dan cairan bercampur nanah pada kasus lesi infeksi.
Perikarditis eksudatif dapat berlangsung lama, menjadi kronis setelah 6 bulan. Sejumlah kecil cairan di perikardium (80-150 ml) mungkin tidak menimbulkan gejala penyakit yang nyata, dan pasien mungkin berpikir bahwa ia telah pulih. Namun setelah beberapa saat, proses peradangan di bawah pengaruh berbagai faktor dapat meningkat, dan peningkatan kadar cairan di perikardium akan menimbulkan gejala yang tidak menyenangkan, yang juga sama sekali tidak aman.
Jika banyak cairan terkumpul di perikardium, yang mulai menekan jantung dengan kuat, akibatnya kerjanya terganggu, kita berbicara tentang tamponade jantung. Dalam kasus ini, relaksasi bilik jantung tidak mencukupi, dan bilik jantung tidak dapat memompa volume darah yang dibutuhkan. Semua ini mengarah pada munculnya gejala gagal jantung akut:
- kelemahan parah, penurunan tekanan darah (kolaps, kehilangan kesadaran ),
- hiperhidrosis (sekresi keringat dingin yang intensif),
- tekanan hebat dan rasa berat di dada,
- denyut nadi cepat,
- sesak napas parah,
- tekanan vena tinggi, yang ditandai dengan pelebaran vena jugularis,
- kegembiraan mental dan fisik yang berlebihan,
- pernapasan cepat tapi dangkal, ketidakmampuan untuk mengambil napas dalam,
- munculnya rasa cemas, takut mati.
Setelah mendengarkan pasien dengan stetoskop, dokter memperhatikan bunyi jantung yang lemah dan teredam, munculnya bunyi berderak dan murmur di jantung (diamati pada posisi tubuh pasien tertentu), yang merupakan ciri khas perikarditis, yang terjadi dengan atau tanpa tamponade jantung.
Cairan perikardial pada anak-anak
Meski kedengarannya aneh, kelebihan cairan di perikardium dapat muncul bahkan pada bayi yang belum lahir. Akumulasi kecil efusi perikardial, sebagai manifestasi reaksi hiperkinetik sistem kardiovaskular, dapat mengindikasikan perkembangan anemia ringan hingga sedang. Pada anemia berat, jumlah transudat dapat secara signifikan melebihi nilai normal, yang merupakan gejala yang mengancam nyawa anak.
Namun, cairan dalam perikardium janin juga dapat terbentuk akibat gangguan perkembangan jaringan ventrikel kiri jantung. Dalam kasus ini, di bagian atas jantung di sisi ventrikel kiri, terdapat tonjolan dinding - divertikula, yang mengganggu aliran keluar efusi perikardium (hidroperikardium). Transudat terakumulasi di antara lapisan perikardium dan setelah beberapa waktu dapat menyebabkan perkembangan tamponade jantung.
Patologi dalam perkembangan jantung janin dan munculnya sejumlah besar cairan di sekitarnya dapat dideteksi selama pemeriksaan USG pada wanita hamil.
Perikarditis pada anak dapat didiagnosis sejak usia dini. Paling sering, penyakit ini terjadi dengan latar belakang infeksi virus sebelumnya, dengan latar belakang rematik dan penyakit jaringan ikat yang menyebar (umum). Namun, bentuk perikarditis nonspesifik yang disebabkan oleh infeksi jamur, keracunan tubuh akibat penyakit ginjal, kekurangan vitamin, terapi hormon, dll. juga sangat mungkin terjadi. Pada bayi, patologi sering berkembang dengan latar belakang infeksi bakteri (stafilokokus, streptokokus, meningokokus, pneumokokus, dan jenis patogen lainnya).
Sangat sulit mengenali penyakit ini pada bayi, terutama jika kita berbicara tentang perikarditis kering. Perikarditis akut selalu diawali dengan peningkatan suhu tubuh, yang bukan merupakan gejala spesifik, peningkatan denyut jantung, dan nyeri, yang dapat dikenali dari episode kecemasan dan tangisan yang sering terjadi pada bayi.
Anak yang lebih besar dengan sedikit cairan di perikardium akan mengeluhkan nyeri dada di sebelah kiri, yang bertambah kuat saat anak mencoba menarik napas dalam. Nyeri dapat bertambah saat mengubah posisi tubuh, misalnya saat membungkuk. Seringkali nyeri menjalar ke bahu kiri, sehingga keluhannya mungkin terdengar persis seperti ini.
Perikarditis eksudatif (efusif) dianggap sangat berbahaya, di mana jumlah cairan dalam perikardium meningkat dengan cepat dan dapat mencapai tingkat kritis dengan perkembangan tamponade jantung. Pada bayi, gejala patologi dapat dipertimbangkan:
- peningkatan tekanan intrakranial,
- pengisian vena tangan, siku dan leher yang signifikan, yang menjadi terlihat jelas dan teraba, yang dikecualikan pada usia dini,
- munculnya muntah,
- kelemahan otot-otot bagian belakang kepala,
- ubun-ubun yang menonjol.
Gejala-gejala ini tidak dapat disebut spesifik, tetapi penting untuk mengenali masalah kesehatan pada anak yang belum dapat berbicara tentang gejala penyakit lainnya.
Tahap akut perikarditis eksudatif pada anak yang lebih besar disertai dengan sesak napas, nyeri tumpul di area jantung, dan memburuknya kondisi umum. Selama serangan nyeri, anak mencoba untuk duduk dan membungkuk, memiringkan kepalanya ke dada.
Gejala-gejala berikut mungkin muncul: batuk menggonggong, suara serak, tekanan darah turun, mual disertai muntah, cegukan, nyeri perut. Munculnya denyut nadi paradoks dengan berkurangnya pengisian vena di pintu masuk merupakan ciri khas.
Jika kita berbicara tentang tamponade jantung, maka terjadi peningkatan sesak napas, munculnya perasaan kekurangan udara dan ketakutan, kulit anak menjadi sangat pucat, keringat dingin muncul di atasnya. Pada saat yang sama, peningkatan rangsangan psikomotorik dicatat. Jika tindakan segera tidak diambil, anak tersebut dapat meninggal karena gagal jantung akut.
Perikarditis eksudatif kronis dengan etiologi apa pun pada anak ditandai dengan memburuknya kondisi umum dan kelemahan yang terus-menerus. Anak cepat lelah, mengalami sesak napas, dan rasa tidak nyaman di dada, terutama saat bergerak, berolahraga, dan berolahraga.
Komplikasi dan konsekuensinya
Kemacetan di kantung perikardium dan proses peradangan di dalamnya, disertai dengan peningkatan volume cairan di perikardium, tidak dapat berlalu tanpa jejak, hanya muncul dalam kemunduran kondisi umum pasien, munculnya sesak napas dan nyeri di belakang tulang dada.
Pertama, volume cairan yang meningkat akan semakin menekan jantung, sehingga menyulitkannya untuk bekerja. Dan karena jantung merupakan organ yang bertanggung jawab atas suplai darah ke seluruh tubuh, kegagalan dalam pekerjaannya akan menyebabkan gangguan peredaran darah. Darah, pada gilirannya, dianggap sebagai sumber nutrisi utama bagi sel, dan juga memasok oksigen ke sel. Sirkulasi darah terganggu, dan berbagai organ manusia mulai menderita kelaparan, fungsinya terganggu, yang menyebabkan munculnya gejala lain, misalnya, manifestasi keracunan, yang secara signifikan mengurangi kualitas hidup seseorang.
Kedua, akumulasi eksudat inflamasi disertai dengan perkembangan proses sikatrikial-adhesif. Dalam kasus ini, bukan perikardium itu sendiri yang mungkin menderita karena pertumbuhan jaringan fibrosa yang berlebihan dan pemadatan lembarannya oleh akumulasi kalsium, tetapi jantung, yang tidak dapat menyediakan pengisian ruang yang cukup dengan darah selama diastol. Akibatnya, terjadi kongesti vena, yang menyebabkan peningkatan risiko pembentukan trombus.
Proses peradangan juga dapat menyebar ke miokardium, menyebabkan perubahan degeneratif di dalamnya. Patologi ini disebut mioperikarditis. Penyebaran proses adhesif ini disertai dengan penyatuan jantung dengan organ-organ di dekatnya, termasuk jaringan esofagus, paru-paru, dada, dan tulang belakang.
Stagnasi cairan di perikardium, terutama dengan sejumlah besar darah, dapat menyebabkan keracunan tubuh dengan produk pembusukannya, akibatnya berbagai organ menderita lagi, dan pertama-tama organ ekskresi (ginjal).
Namun, kondisi yang paling berbahaya pada penyakit eksudatif dan hidroperikarditis dengan peningkatan cepat volume cairan dalam perikardium adalah kondisi tamponade jantung, yang jika tidak segera ditangani dengan efektif dapat berujung pada kematian pasien.
Diagnostik cairan perikardial
Cairan perikardial tidak dianggap sebagai kondisi patologis jika jumlahnya tidak melebihi norma yang berlaku umum. Namun, begitu volume efusi menjadi begitu besar hingga mulai menimbulkan gejala gagal jantung dan organ terdekat lainnya, Anda tidak dapat menundanya.
Karena gejala perikarditis dapat menyerupai berbagai penyakit, pasien mencari saran dari dokter umum, yang setelah melakukan pemeriksaan fisik, anamnesis, dan mendengarkan pasien, akan merujuknya untuk menemui dokter spesialis jantung. Gejala yang disebutkan pasien tidak akan banyak menjelaskan penyebab sebenarnya dari penyakit tersebut, tetapi dapat mengarahkan dokter ke arah yang benar, karena sebagian besar gejala tersebut masih mengindikasikan masalah jantung.
Mengetuk dan mendengarkan jantung akan membantu mengonfirmasi dugaan. Mengetuk akan menunjukkan peningkatan batas jantung, dan mendengarkan akan menunjukkan detak jantung yang lemah dan teredam, yang menunjukkan terbatasnya pergerakan struktur jantung karena kompresinya.
Melakukan tes laboratorium darah dan urin akan membantu menilai sifat masalah kesehatan yang ada, menentukan penyebab dan jenis perikarditis, serta menilai intensitas peradangan. Untuk tujuan ini, tes berikut diresepkan: tes darah klinis dan imunologis, biokimia darah, analisis urin umum.
Namun, baik pemeriksaan fisik dengan pendengaran maupun tes laboratorium tidak memungkinkan untuk membuat diagnosis yang akurat, karena keduanya tidak memungkinkan untuk menilai keberadaan cairan dalam perikardium dan volumenya, serta untuk menentukan apa sebenarnya yang terkait dengan gangguan jantung. Masalah ini dipecahkan dengan diagnostik instrumental, yang banyak metodenya memungkinkan untuk menilai situasi dalam detail terkecil.
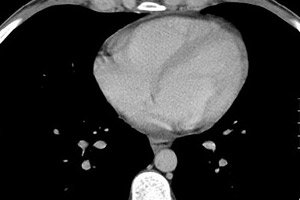
Metode utama yang memungkinkan penentuan tidak hanya keberadaan cairan di perikardium, tetapi juga levelnya, dianggap sebagai ekokardiogram (EchoCG). Studi semacam itu memungkinkan identifikasi bahkan sejumlah kecil transudat (dari 15 ml), mengklarifikasi perubahan dalam aktivitas motorik struktur jantung, penebalan lapisan perikardium, perlengketan di area jantung dan fusinya dengan organ lain.
Penentuan jumlah cairan dalam perikardium dengan ekokardiografi
Biasanya, lapisan perikardium tidak saling bersentuhan. Divergensinya tidak boleh lebih dari 5 mm. Jika Ekokardiografi menunjukkan divergensi hingga 10 mm, kita berbicara tentang tahap awal perikarditis, dari 10 hingga 20 mm - tahap sedang, lebih dari 20 - tahap parah.
Saat menentukan karakteristik kuantitatif cairan dalam perikardium, volume yang tidak signifikan dikatakan kurang dari 100 ml, hingga setengah liter dianggap sedang, dan lebih dari 0,5 l dianggap besar. Dalam kasus akumulasi eksudat yang besar, tusukan perikardial wajib dilakukan, yang dilakukan di bawah kendali ekokardiografi. Sebagian cairan yang dipompa keluar diserahkan untuk pemeriksaan mikrobiologis dan sitologis, yang membantu menentukan sifatnya (transudat memiliki kepadatan yang lebih rendah dan kandungan protein yang tidak signifikan), keberadaan agen infeksius, nanah, darah, sel ganas.
Jika cairan di perikardium terdeteksi pada janin, tusukan dilakukan tanpa menunggu anak lahir. Prosedur rumit ini harus dilakukan secara ketat di bawah kendali USG, karena ada risiko tinggi cedera pada ibu atau anak yang belum lahir. Namun, ada beberapa kasus ketika cairan di rongga perikardium menghilang secara spontan, dan tusukan tidak diperlukan.
Elektrokardiogram (EKG) juga dapat memberikan beberapa informasi tentang patologi, karena perikarditis eksudatif dan kronis mengurangi aktivitas listrik miokardium. Fonokardiografi dapat memberikan informasi tentang bunyi jantung yang tidak terkait dengan kerjanya, dan osilasi frekuensi tinggi yang menunjukkan akumulasi cairan di perikardium.
Perikarditis eksudatif dan hidroperikardium dengan volume cairan lebih dari 250 ml ditentukan pada radiografi dengan peningkatan ukuran dan perubahan siluet jantung, definisi bayangannya tidak jelas. Perubahan pada perikardium dapat dilihat selama USG, tomografi terkomputasi atau pencitraan resonansi magnetik dada.
Perbedaan diagnosa
Karena cairan perikardial tidak muncul secara kebetulan dan kemunculannya dikaitkan dengan patologi tertentu, peran besar diberikan pada diagnostik diferensial, yang memungkinkan identifikasi penyebab efusi perikardial yang intens. Perikarditis akut dalam gejalanya dapat menyerupai infark miokard akut atau miokarditis akut. Sangat penting untuk membedakan patologi ini satu sama lain sehingga pengobatan yang diresepkan sesuai dengan diagnosis efektif.
 [ 39 ]
[ 39 ]
Pengobatan cairan perikardial
Seperti yang telah kita ketahui, selalu ada cairan di perikardium, dan sedikit peningkatan kadarnya tidak mungkin memengaruhi kesehatan pasien. Dokter dapat menemukan perubahan tersebut secara kebetulan, setelah itu ia akan ingin mengamati pasien selama beberapa waktu. Jika jumlah cairan meningkat, tetapi tetap tidak signifikan, perlu untuk mengetahui penyebab yang menyebabkan akumulasi efusi. Perawatan terutama akan ditujukan untuk menonaktifkan faktor yang menyebabkan hidrasi patologis.
Tempat perawatan pasien bergantung pada tingkat keparahan patologi. Perikarditis akut direkomendasikan untuk dirawat di rumah sakit. Ini akan membantu menghindari tamponade jantung. Bentuk patologi ringan dengan jumlah transudat atau eksudat sedang dirawat secara rawat jalan.
Karena perikarditis merupakan proses peradangan, untuk mengurangi sekresi eksudat, peradangan harus dihentikan terlebih dahulu. Dalam kebanyakan kasus, hal ini dapat dilakukan dengan bantuan obat antiinflamasi nonhormonal (NSAID). Di antara obat-obatan tersebut, obat yang paling populer adalah Ibuprofen, yang membantu meredakan demam dan peradangan, memiliki efek positif pada aliran darah, dan dapat ditoleransi dengan baik oleh sebagian besar pasien.
Jika penyebab penumpukan cairan di perikardium adalah iskemia jantung, pengobatan dengan Diklofenak, Aspirin, dan obat lain yang berbahan dasar asam asetilsalisilat, yang mengurangi kekentalan darah, akan lebih efektif. Penggunaan Indometasin juga dapat diterima, tetapi obat ini dapat menimbulkan berbagai efek samping dan komplikasi, sehingga hanya dapat digunakan pada kasus yang ekstrem.
Jika penggunaan NSAID tidak memberikan hasil yang diinginkan atau tidak memungkinkan karena alasan tertentu, terapi antiinflamasi dilakukan dengan menggunakan obat steroid (paling sering Prednisolon).
Perikarditis, saat cairan meningkat, disertai dengan sindrom nyeri, yang diredakan dengan bantuan analgesik konvensional (Analgin, Tempalgin, Ketanov, dll.). Untuk mengatasi sindrom edema, diuretik digunakan (paling sering Furosemide). Namun untuk menjaga keseimbangan vitamin-mineral, diuretik dilengkapi dengan preparat kalium (misalnya, Asparkam) dan vitamin.
Selain mengatasi masalah peradangan dan cairan di perikardium, penyakit yang mendasarinya diobati. Jika itu adalah infeksi, maka terapi antibiotik sistemik wajib dilakukan. Antibiotik penisilin dan sefalosporin diresepkan; pada infeksi purulen yang parah, preferensi diberikan pada fluoroquinolone. Karena resistensi banyak strain patogen terhadap aksi antibiotik konvensional, jenis obat antimikroba baru semakin banyak digunakan dalam terapi, yang sebagian besar bakteri sensitif terhadapnya (salah satu obat ini adalah Vankomisin).
Idealnya, setelah tusukan perikardial, tes cairan harus dilakukan untuk menentukan jenis patogen dan resistensinya terhadap antibiotik yang diresepkan.
Jika perikarditis eksudatif berkembang dengan latar belakang tuberkulosis, obat antituberkulosis khusus diresepkan. Dalam kasus proses tumor, sitostatika akan efektif. Dalam kasus apa pun, antihistamin akan membantu mengurangi pembengkakan dan peradangan, karena bahkan reaksi tubuh terhadap faktor infeksi dianggap alergi.
Pada perikarditis akut, istirahat total dan makanan ringan dianjurkan. Jika penyakitnya kronis, pembatasan aktivitas fisik dan diet diresepkan selama eksaserbasinya.
Jika terjadi generalisasi proses inflamasi, hemodialisis diindikasikan. Jika terdapat volume cairan yang besar di perikardium, dilakukan tusukan (parasentesis), yang merupakan satu-satunya cara evakuasi cairan berlebih yang aman tanpa pembedahan. Tusukan dapat diresepkan untuk tamponade jantung, bentuk perikarditis purulen, dan juga jika pengobatan konservatif selama 2-3 minggu tidak menyebabkan pengurangan cairan di antara lapisan perikardial. Jika nanah terdeteksi dalam eksudat, drainase rongga perikardial dilakukan dengan memasukkan antibiotik ke dalamnya.
Dalam beberapa kasus, tusukan harus dilakukan lebih dari satu kali. Jika peradangan tidak dapat dihentikan dan cairan dalam perikardium terus terkumpul meskipun telah dilakukan tusukan berulang kali, tindakan bedah diresepkan - perikardiektomi.
Perawatan fisioterapi untuk perikarditis dengan efusi tidak dilakukan, karena hanya dapat memperburuk keadaan. Selama masa rehabilitasi, terapi latihan dan pijat terapi dapat dilakukan.
Selama seluruh pengobatan bentuk patologi akut, pasien harus berada di bawah pengawasan tenaga medis. Tekanan arteri dan vena diukur secara teratur, dan indikator denyut jantung (nadi) dipantau. Dalam perjalanan penyakit kronis, pasien dianjurkan untuk memiliki alat sendiri untuk mengukur tekanan darah dan denyut nadi, yang akan memungkinkannya untuk memantau kondisinya secara mandiri.
Obat untuk perikarditis
Pengobatan hidroperikardium, ketika cairan non-inflamasi terkumpul di perikardium, seringkali tidak memerlukan pengobatan khusus. Cukup dengan menghilangkan faktor pemicu, dan jumlah cairan kembali normal. Terkadang penyakit ini menghilang secara spontan tanpa pengobatan. Dalam kasus lain, dekongestan (Spironolactone, Furosemide, dll.) membantu.
Furosemida
Diuretik yang bekerja cepat, sering diresepkan untuk sindrom edema yang terkait dengan patologi kardiovaskular. Tidak membebani ginjal, yang memungkinkannya digunakan bahkan pada gagal ginjal. Selain efek diuretik, obat ini meningkatkan pelebaran pembuluh darah perifer, yang memungkinkan tidak hanya untuk meredakan edema, tetapi juga untuk mengurangi tekanan darah tinggi.
Obat ini dapat diresepkan baik dalam bentuk tablet (40 mg di pagi hari setiap hari atau dua hari sekali) maupun suntikan. Dosis harian maksimum obat yang diizinkan dalam bentuk tablet adalah 320 mg. Dalam hal ini, lebih baik minum obat dua kali sehari. Interval antara minum tablet harus 6 jam.
Larutan furosemide dapat disuntikkan secara intramuskular atau intravena (sebagai infus lambat). Praktik ini digunakan dalam kasus edema parah dan risiko tamponade jantung. Begitu edema berkurang, obat diminum secara oral. Sekarang obat diberikan sekali setiap 2-3 hari. Dosis harian obat untuk injeksi dapat berkisar antara 20 hingga 120 mg. Frekuensi pemberian adalah 1-2 kali sehari.
Terapi injeksi dengan obat dilakukan tidak lebih dari 10 hari, setelah itu pasien diberikan tablet sampai kondisinya stabil.
Meskipun kehamilan dianggap sebagai salah satu faktor risiko untuk perkembangan hidroperikarditis, dokter tidak menganjurkan penggunaan obat tersebut pada paruh pertama kehamilan. Faktanya adalah bahwa diuretik membantu mengeluarkan kalium, natrium, klorin, dan elektrolit lain yang diperlukan tubuh dari dalam tubuh, yang dapat berdampak negatif pada perkembangan janin, yang pembentukan sistem utamanya terjadi tepat selama periode ini.
Dilarang pula menggunakan obat ini jika terjadi kekurangan kalium dalam tubuh (hipokalemia), koma hepatik, gagal ginjal stadium kritis, penyumbatan saluran kemih (stenosis, urolitiasis, dan lain-lain).
Mengonsumsi obat ini dapat menyebabkan gejala-gejala tidak menyenangkan berikut: mual, diare, penurunan tekanan darah, kehilangan pendengaran sementara, radang jaringan ikat ginjal. Kehilangan cairan akan menyebabkan rasa haus, pusing, kelemahan otot, depresi.
Efek diuretik dapat disertai dengan perubahan berikut dalam tubuh: penurunan kadar kalium, peningkatan kandungan urea dalam darah (hiperurisemia), peningkatan kadar glukosa darah (hiperglikemia), dll.
Bilamana terjadi proses peradangan pada perikardium, yang mengakibatkan terkumpulnya sejumlah besar eksudat di antara lapisan-lapisan kantung ketuban, maka terapi dekongestan dan antihistamin dilengkapi dengan terapi antiperadangan (mengonsumsi NSAID atau kortikosteroid).
Ibuprofen
Obat antiradang dan antirematik nonsteroid yang membantu menurunkan demam dan demam (suhu lebih rendah), mengurangi pembengkakan dan peradangan, serta meredakan nyeri ringan hingga sedang. Terkadang efek ini cukup untuk mengobati perikarditis noninfeksi.
Obat ini tersedia dalam bentuk tablet dan kapsul berlapis yang ditujukan untuk pemberian oral. Obat ini sebaiknya diminum setelah makan untuk mengurangi efek iritasi NSAID pada mukosa lambung.
Obat Ibuprofen diresepkan dalam jumlah 1-3 tablet per dosis. Frekuensi minum obat ditentukan oleh dokter dan biasanya 3-5 kali sehari. Untuk anak di bawah 12 tahun, dosisnya dihitung 20 mg untuk setiap kilogram berat badan anak. Dosis dibagi menjadi 3-4 bagian yang sama dan diminum sepanjang hari.
Dosis harian maksimum obat untuk orang dewasa adalah 8 tablet 300 mg, untuk anak-anak di atas 12 tahun – 3 tablet.
Kontraindikasi penggunaan obat ini adalah: sensitivitas individu terhadap obat atau komponennya, stadium akut lesi ulseratif pada saluran pencernaan, penyakit saraf optik dan beberapa gangguan penglihatan, asma aspirin, sirosis hati. Obat ini tidak diresepkan untuk gagal jantung berat, tekanan darah tinggi terus-menerus, hemofilia, pembekuan darah buruk, leukopenia, diatesis hemoragik, gangguan pendengaran, gangguan vestibular, dll.
Anak-anak diperbolehkan mengonsumsi tablet sejak usia 6 tahun, ibu hamil - hingga trimester ketiga kehamilan. Kemungkinan penggunaan obat selama menyusui didiskusikan dengan dokter.
Kehati-hatian harus dilakukan pada kasus peningkatan kadar bilirubin, gagal hati dan ginjal, penyakit darah yang tidak diketahui asal usulnya, dan patologi inflamasi pada sistem pencernaan.
Obat ini dapat ditoleransi dengan baik oleh sebagian besar pasien. Efek sampingnya jarang terjadi. Efek sampingnya biasanya berupa mual, muntah, nyeri ulu hati, rasa tidak nyaman di daerah epigastrik, gejala dispepsia, sakit kepala, dan pusing. Ada juga laporan reaksi alergi yang jarang terjadi, terutama jika terjadi intoleransi terhadap NSAID dan asam asetilsalisilat.
Yang lebih jarang lagi (pada kasus tertentu) adalah penurunan pendengaran, munculnya tinitus, pembengkakan, peningkatan tekanan darah (biasanya pada penderita hipertensi arteri), gangguan tidur, hiperhidrosis, pembengkakan, dan sebagainya.
Di antara kortikosteroid, Prednisolon paling sering digunakan dalam pengobatan perikarditis.
Prednisolon
Obat hormonal antiradang yang secara bersamaan memiliki efek antihistamin, antitoksik, dan imunosupresif, yang berkontribusi pada pengurangan cepat intensitas gejala radang dan nyeri. Meningkatkan kadar glukosa darah dan produksi insulin, merangsang konversi glukosa menjadi energi.
Obat untuk berbagai penyakit yang menyebabkan terbentuknya sejumlah besar cairan di perikardium dapat diresepkan untuk pemberian oral, serta untuk injeksi (injeksi intramuskular, intravena, intra-artikular).
Dosis efektif obat ditentukan oleh dokter tergantung pada tingkat keparahan patologi. Dosis harian untuk orang dewasa biasanya tidak melebihi 60 mg, untuk anak-anak di atas 12 tahun - 50 mg, untuk bayi - 25 mg. Dalam kondisi darurat yang parah, dosis ini mungkin sedikit lebih tinggi, obat diberikan secara intravena perlahan atau melalui infus (lebih jarang secara intramuskular).
Biasanya, 30 hingga 60 mg prednisolon diberikan sekaligus. Jika perlu, prosedur diulang setelah setengah jam. Dosis untuk pemberian intra-artikular bergantung pada ukuran sendi.
Obat ini ditujukan untuk pengobatan pasien berusia di atas 6 tahun. Obat ini tidak diresepkan untuk pasien yang hipersensitif terhadap obat ini, penyakit infeksi dan parasit, termasuk tahap aktif tuberkulosis dan infeksi HIV, beberapa penyakit gastrointestinal, hipertensi arteri, gagal jantung kongestif atau diabetes melitus, gangguan produksi hormon tiroid, penyakit Itsenko-Cushing. Pemberian obat ini berbahaya pada patologi hati dan ginjal yang parah, osteoporosis, penyakit sistem otot dengan penurunan tonus otot, penyakit mental aktif, obesitas, poliomielitis, epilepsi, patologi penglihatan degeneratif (katarak, glaukoma).
Obat ini tidak boleh digunakan pada periode pasca-vaksinasi. Pengobatan dengan prednisolon diperbolehkan 2 minggu setelah vaksinasi. Jika vaksin diperlukan kemudian, hal ini dapat dilakukan hanya 8 minggu setelah pengobatan dengan kortikosteroid berakhir.
Infark miokard baru-baru ini juga merupakan kontraindikasi terhadap obat tersebut.
Mengenai efek samping, efek samping tersebut terutama terjadi pada pengobatan jangka panjang dengan obat tersebut. Namun, dokter biasanya berusaha mempersingkat pengobatan semaksimal mungkin hingga timbul berbagai komplikasi.
Faktanya adalah prednisolon mampu membersihkan kalsium dari tulang dan mencegah penyerapannya, dan sebagai akibatnya, perkembangan osteoporosis. Pada masa kanak-kanak, hal ini dapat bermanifestasi sebagai retardasi pertumbuhan dan kelemahan tulang. Selain itu, dengan penggunaan jangka panjang, kelemahan otot, berbagai gangguan sistem kardiovaskular, peningkatan tekanan intraokular, kerusakan saraf optik, insufisiensi korteks adrenal, dan dapat menyebabkan kejang dapat dicatat. Steroid merangsang produksi asam klorida, akibatnya keasaman lambung dapat meningkat dengan munculnya peradangan dan tukak pada selaput lendir.
Bila diberikan secara parenteral, larutan prednisolon tidak boleh dicampur dalam jarum suntik yang sama dengan obat lain.
Jika perikarditis bersifat menular, atau lebih tepatnya, jika disebabkan oleh infeksi bakteri, antibiotik yang efektif diresepkan.
Vankomisin
Salah satu obat inovatif dari kelompok antibiotik baru adalah glikopeptida. Keunikannya adalah tidak adanya resistensi terhadap obat tersebut pada sebagian besar bakteri gram positif, yang memungkinkannya digunakan jika patogen resisten terhadap penisilin dan sefalosporin, yang biasanya diresepkan untuk perikarditis bakteri.
Vankomisin dalam bentuk liofilisat, yang kemudian diencerkan hingga mencapai konsentrasi yang dibutuhkan dengan larutan garam atau glukosa lima persen, diberikan terutama melalui infus. Pemberian secara perlahan selama satu jam dianjurkan. Konsentrasi larutan biasanya dihitung sebesar 5 mg per mililiter, tetapi karena dianjurkan untuk membatasi masuknya cairan ke dalam tubuh jika terjadi sindrom edema dan sejumlah besar eksudat di perikardium, konsentrasi larutan dapat digandakan. Dalam hal ini, laju pemberian obat tetap konstan (10 mg per menit).
Obat ini, tergantung pada dosisnya (0,5 atau 1 g), diberikan setiap 6 atau 12 jam. Dosis harian tidak boleh melebihi 2 g.
Untuk anak di bawah usia 1 minggu, obat dapat diberikan dengan dosis awal 15 mg per kilogram berat badan, kemudian dosis dikurangi menjadi 10 mg per kg dan diberikan setiap 12 jam. Untuk anak di bawah usia satu bulan, dosis tidak diubah, tetapi interval antar pemberian dikurangi menjadi 8 jam.
Untuk anak-anak yang lebih besar, obat diberikan setiap 6 jam dengan dosis 10 mg per kg. Konsentrasi maksimum larutan adalah 5 mg/ml.
"Vancomycin" tidak ditujukan untuk pemberian oral. Obat ini tidak tersedia dalam bentuk tersebut karena penyerapannya yang buruk di saluran pencernaan. Namun, jika perlu, obat ini diberikan secara oral, encerkan liofilisat dari botol dengan 30 gram air.
Dalam bentuk ini, obat diminum 3-4 kali sehari. Dosis harian tidak boleh melebihi 2 gram. Dosis tunggal untuk anak-anak dihitung sebesar 40 mg per kilogram berat badan anak. Lama pengobatan untuk anak-anak dan orang dewasa tidak melebihi 10 hari, tetapi tidak kurang dari seminggu.
Obat ini memiliki sangat sedikit kontraindikasi. Obat ini tidak diresepkan untuk pasien yang sensitif terhadap antibiotik dan pada trimester pertama kehamilan. Mulai dari bulan ke-4 kehamilan, obat ini diresepkan sesuai dengan indikasi yang ketat. Menyusui harus dihentikan selama pengobatan dengan Vankomisin.
Bila obat diberikan secara perlahan selama satu jam, efek samping biasanya tidak muncul. Pemberian obat secara cepat berisiko menimbulkan kondisi berbahaya: gagal jantung, reaksi anafilaksis, kolaps. Kadang-kadang terjadi reaksi dari saluran pencernaan, tinitus, kehilangan pendengaran sementara atau ireversibel, pingsan, parestesia, perubahan komposisi darah, kejang otot, menggigil, dll. Munculnya gejala yang tidak diinginkan dikaitkan dengan pengobatan jangka panjang atau pemberian obat dalam dosis besar.
Pemilihan obat untuk mengatasi penumpukan cairan di perikardium sepenuhnya berada dalam kewenangan dokter dan bergantung pada penyebab serta sifat patologi yang menimbulkan gangguan tersebut, tingkat keparahan penyakit, dan penyakit penyerta.
Obat tradisional
Perlu dikatakan bahwa pilihan resep tradisional yang efektif untuk perikarditis tidak begitu banyak. Telah lama terbukti bahwa tidak mungkin menyembuhkan patologi jantung hanya dengan ramuan dan mantra, terutama jika menyangkut sifat penyakit yang menular. Namun, pengobatan tradisional dapat membantu mengatasi edema dan peradangan.
Resep yang paling populer untuk perikarditis adalah infus jarum pinus muda, yang dipercaya memiliki efek sedatif dan antimikroba. Resep ini secara efektif meredakan peradangan pada perikardium dan dengan demikian mengurangi volume cairan di dalamnya. Ini adalah obat yang sangat baik untuk mengobati peradangan akibat virus. Penggunaannya juga diperbolehkan untuk perikarditis eksudatif bakteri, tetapi hanya sebagai tambahan untuk pengobatan antibiotik.
Untuk membuat infus, ambil 5 sendok makan jarum pohon konifer yang dihancurkan, tuangkan ½ liter air mendidih ke atasnya dan biarkan di atas api kecil selama 10 menit. Angkat campuran dari api dan taruh di tempat yang hangat selama 8 jam. Setelah disaring, minumlah setelah makan, 100 g 4 kali sehari. Ini memberi tubuh kekuatan untuk melawan penyakit itu sendiri.
Anda dapat mencoba membuat ramuan kacang. 15 kacang kenari yang dihancurkan dituangkan ke dalam sebotol (0,5 l) vodka dan diinfus selama 2 minggu. Ramuan yang sudah jadi diminum 1 sendok makan (1,5 sendok teh) setelah sarapan dan makan malam. Ramuan harus diencerkan dalam 1 gelas air sebelum digunakan.
Infus herbal yang mengandung herbal dengan efek diuretik, sedatif, antiradang, dan memperkuat sangat baik untuk meredakan gejala penyakit. Misalnya, kumpulan bunga linden, hawthorn, dan calendula, biji dill, jerami gandum. Tuangkan segelas air mendidih ke atas satu sendok teh infus dan biarkan di tempat yang hangat selama 3 jam. Minum obat yang sudah jadi pada siang hari, bagi menjadi 4 dosis. Minum infus setengah jam sebelum makan.
Atau ramuan lain, termasuk bunga hawthorn dan chamomile, serta motherwort dan rumput immortelle. Ambil 1,5 sdm ramuan, tuangkan 1,5 cangkir air mendidih ke atasnya dan biarkan di tempat hangat selama 7-8 jam. Minum infus yang sudah disaring setengah gelas tiga kali sehari satu jam setelah makan.
Pengobatan herbal untuk patologi berbahaya dan parah seperti radang perikardium atau selaput jantung tidak dapat dianggap sebagai metode pengobatan utama, terutama pada tahap akut penyakit ini. Resep obat tradisional dianjurkan untuk digunakan ketika gejala utama penyakit sudah agak mereda. Resep tersebut juga akan membantu mencegah penyakit jantung dan memperkuat sistem kekebalan tubuh.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homoeopati
Tampaknya jika pengobatan tradisional untuk perikarditis, yang gejala khasnya adalah cairan di perikardium dalam jumlah 100 ml atau lebih, tidak begitu efektif, dapatkah homeopati mengubah situasi, karena sediaannya juga hanya mengandung komponen alami yang tidak dianggap sebagai obat kuat? Namun beberapa dokter homeopati mengklaim bahwa perikarditis dapat disembuhkan dengan pengobatan homeopati. Memang, pengobatan semacam itu akan berlangsung lama dan mahal secara finansial, karena resepnya akan mencakup beberapa obat homeopati yang jauh dari kata murah sekaligus.
Pada awal penyakit, dengan peningkatan suhu tubuh dan demam, obat Aconite diresepkan. Obat ini diindikasikan untuk nyeri yang bertambah parah saat menghirup dan bergerak, sehingga pasien tidak dapat beristirahat di malam hari. Batuk kering juga dapat terjadi. Sering kali, penggunaan Aconite saja dapat menghilangkan gejala perikarditis, tetapi terkadang pengobatan harus dilanjutkan.
Bryonia diresepkan saat perikarditis kering berubah menjadi eksudatif. Obat ini diindikasikan untuk rasa haus yang parah, nyeri hebat di jantung, batuk paroksismal yang menggonggong, dan ketidakmampuan untuk bernapas dalam-dalam.
Kali carbonicum diresepkan saat Aconite dan Bryonia tidak efektif atau saat mencari pertolongan medis tertunda, saat pasien dihinggapi nyeri jantung, muncul rasa takut akan kematian, denyut nadi menjadi lemah dan tidak teratur, serta terjadi kembung.
Bila cairan dalam perikardium terkumpul perlahan-lahan, obat Apis lebih diutamakan, yang berkhasiat untuk nyeri jantung akut yang bertambah kuat dalam keadaan hangat, jarang buang air kecil, dan tidak haus.
Bila sejumlah eksudat terkumpul di rongga perikardial, yang volumenya tidak berkurang selama beberapa hari, tetapi praktis tidak ada rasa sakit atau suhu, obat Cantharis diindikasikan. Untuk itu, seperti untuk pengobatan sebelumnya, buang air kecil yang sedikit merupakan ciri khas.
Cantharis tidak boleh dikonsumsi jika mengalami nyeri jantung parah atau takikardia.
Jika pengobatan tidak membuahkan hasil yang diinginkan dan penyakit terus berlanjut, obat yang lebih kuat diresepkan: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Obat-obatan ini membantu membersihkan tubuh dari racun, memobilisasi kekuatan internalnya, memungkinkan untuk mengurangi efek predisposisi keturunan, dan mencegah kambuhnya penyakit.
Untuk pengobatan perikarditis kronis, seorang dokter homeopati mungkin menyarankan obat-obatan seperti Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Rencana perawatan yang menunjukkan obat-obatan yang efektif dan dosisnya dikembangkan oleh dokter homeopati secara individual, berdasarkan gejala penyakit dan karakteristik konstitusional pasien.
Pencegahan
Pencegahan perikarditis terdiri dari pencegahan patologi yang dapat diperumit oleh akumulasi eksudat atau cairan non-inflamasi di perikardium. Hal ini terutama melibatkan penguatan sistem kekebalan tubuh, pengobatan patologi virus, bakteri, jamur, dan parasit yang tepat waktu dan menyeluruh, gaya hidup sehat aktif yang mendorong normalisasi metabolisme dalam jaringan tubuh, dan nutrisi seimbang yang tepat.
Cairan dalam perikardium dapat terbentuk karena berbagai alasan. Beberapa di antaranya dapat dicegah, yang lainnya berada di luar kendali kita. Namun, dalam kasus apa pun, tindakan pencegahan yang dijelaskan di atas akan membantu menjaga kesehatan untuk waktu yang lama, dan jika tidak mungkin untuk menghindari perkembangan perikarditis (misalnya, dalam kasus patologi traumatis atau komplikasi pascaoperasi), pengobatan penyakit dengan kekebalan yang kuat akan berjalan lebih cepat dan lebih mudah, dan kemungkinan kambuh akan sangat rendah.
Ramalan cuaca
Jika kita berbicara tentang hidroperikardium, prognosis penyakit ini umumnya baik. Penyakit ini sangat jarang menyebabkan tamponade jantung, kecuali pada kasus lanjut, jika cairan di perikardium telah terkumpul dalam jumlah yang kritis.
Adapun jenis perikarditis lainnya, semuanya tergantung pada penyebab patologi dan ketepatan waktu pengobatan. Kemungkinan kematian tinggi hanya pada tamponade jantung. Namun, jika tidak ditangani dengan tepat, perikarditis eksudatif akut dapat berubah menjadi bentuk kronis atau konstriktif, di mana mobilitas struktur jantung terganggu.
Jika peradangan menyebar dari perikardium ke miokardium, ada risiko tinggi timbulnya fibrilasi atrium dan takikardia.

